La rehabilitación cardiopulmonar (RC) en pacientes operados de cardiopatías congénitas (CC) es infrecuente en España, a pesar de sus efectos beneficiosos y que la actividad física en CC está recomendada por las sociedades científicas europeas1.
Se realizó un estudio de intervención, experimental (no hay aleatorización en la distribución del programa de rehabilitación), prospectivo, en fase I, donde se evaluaron la seguridad del programa y la mejoría funcional en 24 pacientes jóvenes (mediana de edad, 19 [9-31] años) con CC compleja intervenida. Este diseño de fase I, donde la seguridad se constituía en el objetivo principal, evita la necesidad de realizar un cálculo del tamaño muestral. La intervención consistió en aplicar durante 3 meses un programa de RC, 2 veces/semana, en grupos de 4-5 personas. Desarrollaron 1h/sesión de ejercicio personalizado consistente en calentamiento, fisioterapia respiratoria, ejercicio aeróbico (cinta, bicicleta y/o videojuegos), enfriamiento y estiramiento. La valoración y la supervisión se realizaron en sesión por un cardiólogo, un fisioterapeuta, un rehabilitador, un psicólogo y una enfermera. El programa se completó con educación para la salud, soporte nutricional y orientación psicológica, haciendo partícipes a las familias. Como evaluación complementaria a ecografía y electrocardiograma, se realizaron: espirometría forzada, prueba de marcha de 6min, ergoespirometría y calidad de vida2,3, antes y después del programa. No se incluyó a pacientes con CC sindrómica o comorbilidad importantes que pudieran mermar o alterar los parámetros valorados. Todos los pacientes firmaron el consentimiento informado.
Las variables categóricas se presentan en porcentajes y las continuas, como mediana (intervalo). Se utilizaron pruebas no paramétricas para muestras dependientes de comparación de proporciones (McNemar) o variables ordinales (Wilcoxon). Se consideró significativo un valor de p <0,005.
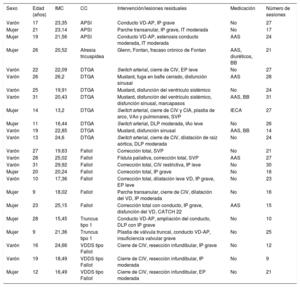
La muestra de pacientes se describe en la tabla 1. El número de sesiones programadas fue 24, con una mediana de adherencia de 23,5 (9-31). El paciente 18 se trató con recambio valvular pulmonar, mientras los demás no precisaron ningún tipo de intervención terapéutica o médica. No se registraron eventos cardiovasculares adversos ni cambios electrocardiográficos o ecocardiográficos antes o después del programa.
Características de los pacientes sometidos al programa de rehabilitación cardiaca
| Sexo | Edad (años) | IMC | CC | Intervención/lesiones residuales | Medicación | Número de sesiones |
|---|---|---|---|---|---|---|
| Varón | 17 | 23,35 | APSI | Conducto VD-AP, IP grave | No | 27 |
| Mujer | 21 | 23,14 | APSI | Parche transanular, IP grave, IT moderada | No | 17 |
| Mujer | 19 | 21,56 | APSI | Conducto VD-AP, estenosis conducto moderada, IT moderada | AAS | 24 |
| Mujer | 26 | 20,52 | Atresia tricuspídea | Glenn, Fontan, fracaso crónico de Fontan | AAS, diuréticos, BB | 21 |
| Varón | 22 | 22,09 | DTGA | Switch arterial, cierre de CIV, EP leve | No | 27 |
| Varón | 26 | 26,2 | DTGA | Mustard, fuga en bafle cerrado, disfunción sinusal | AAS | 28 |
| Varón | 25 | 19,91 | DTGA | Mustard, disfunción del ventrículo sistémico | No | 24 |
| Varón | 31 | 20,43 | DTGA | Mustard, disfunción del ventrículo sistémico, disfunción sinusal, marcapasos | AAS, BB | 31 |
| Mujer | 14 | 13,2 | DTGA | Switch arterial, cierre de CIV y CIA, plastia de arco, VAo y pulmonares, SVP | IECA | 27 |
| Mujer | 11 | 16,44 | DTGA | Switch arterial, DLP moderada, IAo leve | No | 26 |
| Varón | 19 | 22,85 | DTGA | Mustard, disfunción sinusal | AAS, BB | 14 |
| Varón | 13 | 24,6 | DTGA | Switch arterial, cierre de CIV, dilatación de raíz aórtica, DLP moderada | No | 24 |
| Varón | 27 | 19,63 | Fallot | Corrección total, SVP | No | 21 |
| Varón | 28 | 25,02 | Fallot | Fístula paliativa, corrección total, SVP | AAS | 27 |
| Varón | 31 | 29,92 | Fallot | Corrección total, CIV restrictiva, IP leve | No | 30 |
| Mujer | 20 | 20,24 | Fallot | Corrección total, IP grave | No | 16 |
| Varón | 10 | 17,36 | Fallot | Corrección total, dilatación leve VD, IP grave, EP leve | No | 23 |
| Mujer | 9 | 18,02 | Fallot | Parche transanular, cierre de CIV, dilatación del VD, IP moderada | No | 16 |
| Mujer | 23 | 25,15 | Fallot | Corrección total con conducto, IP grave, disfunción del VD, CATCH 22 | AAS | 15 |
| Mujer | 28 | 15,45 | Truncus tipo 1 | Conducto VD-AP, ampliación del conducto, DLP con IP grave | No | 10 |
| Mujer | 9 | 21,36 | Truncus tipo 1 | Plastia de válvula truncal, conducto VD-AP, insuficiencia valvular grave | No | 25 |
| Varón | 16 | 24,66 | VDDS tipo Fallot | Cierre de CIV, resección infundibular, IP grave | No | 12 |
| Varón | 19 | 18,49 | VDDS tipo Fallot | Cierre de CIV, resección infundibular, IP moderada | No | 9 |
| Mujer | 12 | 16,49 | VDDS tipo Fallot | Cierre de CIV, resección infundibular, EP moderada | No | 21 |
AAS: ácido acetilsalicílico; APSI: atresia pulmonar con septo íntegro; BB: bloqueadores beta; CC: cardiopatía congénita; CIA: comunicación interauricular; CIV: comunicación interventricular; DLP: doble lesión pulmonar; DTGA: dextro transposición de grandes arterias; EP: estenosis pulmonar; IAo: insuficiencia aórtica; IECA: inhibidor de la enzima de conversión de la angiotensina; IMC: índice masa corporal; IP: insuficiencia pulmonar; IT: insuficiencia tricuspídea; SVP: sustitución valvular pulmonar; VAo: válvula aórtica; VD: ventrículo derecho; VD-AP: ventrículo derecho-arteria pulmonar; VDDS: ventrículo derecho de doble salida.
La tabla 2 muestra la evolución de los parámetros evaluados antes y después de la RC. Los cambios cardiorrespiratorios más significativos al finalizar el programa fueron: a) incremento de la fuerza de la musculatura inspiratoria, con aumento de la presión inspiratoria máxima; b) mayor capacidad de esfuerzo y tolerancia al ejercicio, con incremento en la distancia recorrida en la prueba de marcha de 6 min; mayor tiempo de esfuerzo (más de 1 min) y tendencia hacia una mejor recuperación de la frecuencia cardiaca en el primer minuto tras el esfuerzo, como posible mejoría en la regulación del sistema nervioso autónomo; c) mejora en la capacidad aeróbica máxima, con un aumento significativo del consumo pico de O2 (VO2, expresado como % del teórico); d) mejora en el rendimiento físico aeróbico, plasmado como un mayor VO2 en el umbral anaerobio; e) mejora en la respuesta cardiocirculatoria, como muestra la frecuencia cardiaca en reposo más baja (sin alteración atribuible a fármacos), el aumento del VO2 máximo predicho como estimador indirecto del gasto cardiaco y del pulso de O2 predicho como parámetro estimador del volumen sistólico a máximo esfuerzo; f) mejora de la eficiencia ventilatoria al ejercicio, con un descenso en la pendiente de la recta de la gráfica de la ventilación por minuto y la producción CO2 (pendiente VE/VCO2), con un número mayor de pacientes con relación <30, considerada normal para la edad y el sexo. Además estas mejoras se produjeron en ausencia de otros cambios en variables de eficiencia ventilatoria y función ventricular, como muestran los valores similares de los equivalentes respiratorios (VE/VCO2, VE/VO2), la presión parcial de CO2 en el aire espirado, la pendiente de eficiencia del VO2, la reserva ventilatoria y las medidas ecocardiográficas de la función ventricular antes y después del programa. Estos datos se corresponden con la evaluación subjetiva de la clase funcional de la New York Heart Association, que al inicio era de 18 pacientes en clase I (75%) y 6 en clase II (25%); 4 pacientes mejoraron su clase funcional y 2 la empeoraron; para un total de 20 pacientes en clase I (83,3%) y 4 (16,7%) en clase II al completar el programa. Finalmente, cabe destacar que las puntuaciones obtenidas en los cuestionarios de calidad de vida fueron normales independientemente del grado de complejidad de la CC, sin diferencias entre la situación inicial y al terminar el programa. La utilidad del programa se valoró por pacientes y familiares con puntuaciones máximas.
Parámetros evaluados en espirometría forzada, prueba de marcha de 6min y ergoespirometría, antes y después del programa de rehabilitación cardiopulmonar
| Antes de RC | Después de RC | p | |
|---|---|---|---|
| Parámetros de espirometría forzada | |||
| Pacientes, n | 24 | 23 | |
| CVF (% del teórico) | 84 (48-110) | 86 (60-120) | 0,106 |
| Pacientes con CVF> 80% del teórico | 13 (54,2) | 13 (54,2) | 1,000 |
| VEF1, % del teórico | 87,5 (45-112) | 84 (59-117) | 0,795 |
| Pacientes con VEF1> 80% del teórico | 17 (70,8) | 14 (58,3) | 0,125 |
| VEF1/CVF | 105,9 (78,3-121,1) | 104,1 (76,7-119,3) | 0,128 |
| Pacientes con VEF1/CVF> 70% del teórico | 24 (100) | 23 (100) | 1,000 |
| CVF (% del teórico) | 84 (48-110) | 86 (60-120) | 0,106 |
| Parámetros de la prueba de marcha de 6min de marcha | |||
| Pacientes, n | 24 | 22 | |
| Distancia recorrida (m) | 524,5 (415-735) | 640 (475-840) | <0,001 |
| Parámetros ergoespirometría | |||
| Pacientes, n | 24 | 24 | |
| Tiempo ejercicio (min) | 10,1 (6,1-12,3) | 11,3 (6,4-13,2) | 0,002 |
| MET directos (VO2/3,5 ml/kg/min) | 8,1 (4,1-12,4) | 8,9 (3,9-11,2) | 0,094 |
| FC reposo (lpm) | 92,5 (60-122) | 86,5 (60-116) | 0,068 |
| FC máxima (lpm) | 177 (143-197) | 179 (158-202) | 0,721 |
| FC máxima (% del teórico) | 87,3 (73,8-98,3) | 89,1 (78,7-96,9) | 0,648 |
| FC reserva (lpm) | 86,5 (54-107) | 92,5 (58-113) | 0,069 |
| Pacientes con descenso de FC> 12 lpm en el 1.er minuto | 24 (100) | 24 (100) | 1,000 |
| PAS reposo (mmHg) | 115 (90-130) | 107 (90-125) | 0,052 |
| PAD reposo (mmHg) | 70 (45-90) | 61,5 (50-90) | 0,819 |
| PAS máxima (mmHg) | 150 (100-180) | 143,5 (105-185) | 0,896 |
| PAD máxima (mmHg) | 80 (50-90) | 80 (60-100) | 0,955 |
| Doble producto | 25.500 (18.700-33.300) | 25.570 (17.490-33.670) | 0,670 |
| VO2máx (ml/kg/min) | 28,2 (14,3-43,4) | 31 (13,8-39,3) | 0,091 |
| VO2máx (% del teórico) | 69,2 (45,5-99,5) | 71,5 (50-103,3) | 0,042 |
| UA (ml/kg/min) | 17,1 (9,2-24,6) | 18,1 (10,6-25,5) | 0,045 |
| UA (% del teórico) | 60,5 (30,5-77) | 67,2 (42-83) | 0,050 |
| Pacientes con UA> 60% (normal) | 12 (50) | 18 (75) | 0,031 |
| FC UA (lpm) | 123 (73-156) | 125,5 (90-153) | 0,077 |
| RIR> 1,10 | 23 (95,8) | 23 (95,8) | 1,000 |
| PO2máx* (ml/latido) | 7,9 (5-16,4) | 8,1 (4,9-16,4) | 0,182 |
| PO2máx* (% del teórico) | 76 (48,2-124) | 76 (58-118) | 0,039 |
| VE/VCO2pendiente* | 30 (22,3-38,8) | 28,3 (19-37,2) | 0,021 |
| Pacientes con VE/VCO2pendiente* <30% (normal) | 11 (47,8) | 14 (60,9) | 0,375 |
| Equivalente CO2 (VE/VCO2) | 29,2 (23-42,4) | 29,5 (20,9-40,5) | 0,764 |
| Equivalente O2 (VE/VO2) | 36,5 (28-51,9) | 37 (29,1-54,8) | 0,449 |
| PET CO2reposo (mm Hg) | 31 (21-40) | 32 (22-37) | 0,503 |
| PET CO2máx (mmHg) | 33 (24-42) | 33 (23-47) | 0,612 |
| OUES | 1,4 (0,4-3,4) | 1,3 (0,6-3,3) | 0,617 |
| OUES (% del teórico) | 62 (18,4-92,6) | 56,4 (31-97) | 0,693 |
| RV | 42,5 (0-69) | 37,5 (6-58) | 0,853 |
| Pacientes con RV> 20% (normal) | 17 (70,8) | 21 (87,5) | 0,219 |
| Calidad de vida | |||
| Número de cuestionarios PedsQL niños | 7 | 7 | |
| Puntuación PedsQL niños | 1.775 (1.300-1.850) | 1.700 (1.550-1.950) | 0,225 |
| Número de cuestionarios PedsQL padres | 4 | 5 | |
| Puntuación PedsQL padres | 1.700 (1.550-1.900) | 1.775 (1.175-2.075) | 0,144 |
| Número de cuestionarios SF-36 adultos jóvenes | 14 | 15 | |
| Puntuación SF-36 adultos jóvenes | 103 (94-110) | 103 (87-115) | 0,779 |
CVF: capacidad vital forzada; FC: frecuencia cardiaca; OUES: pendiente de eficiencia del consumo de O2; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PedsQL: Pediatric Quality of Life Inventory, cuestionario de calidad de vida pediátrico módulo cardiaco versión 4,0 dirigido en nuestro estudio a los pacientes pediátricos (entre 8 y 18 años) y sus padres; PET CO2: presión parcial de CO2 en el aire espirado; PO2: pulso de oxígeno; RC: rehabilitación cardiopulmonar; RV: reserva ventilatoria; SF-36: Short Form Health Survery; UA: umbral anaeróbico; VCO2: producción de dióxido de carbono; VEF1: volumen espiratorio forzado en el primer segundo; VO2: consumo de oxígeno; VE: ventilación por minuto.
Gracias a los avances médico-quirúrgicos, se estima que más del 85% de los niños con CC en España alcanzarán la vida adulta4. Sin embargo, pacientes con CC operados presentan una disminución de la capacidad funcional progresiva, lo que aumenta su morbimortalidad. En este contexto surgen recursos eficientes de mejora como la RC; infrecuentes en nuestro país, pues solo se cuenta con una experiencia publicada de 8 pacientes con CC e hipertensión pulmonar5, con incremento de clase funcional y capacidad de ejercicio en la prueba de marcha de 6min y sin eventos adversos.
La importancia de nuestro estudio reside en mostrar, por primera vez en España, los beneficios de un programa de RC orientado a jóvenes con CC complejas intervenidas, realizándose además una evaluación exhaustiva con ergoespirometría. Como principales limitaciones, la muestra es pequeña y heterogénea y falta un grupo de control. La implementación de este programa supuso un reto, al encontrar dificultades para que la administración entendiera que la RC debe orientarse hacia unidades integrales de prevención abiertas al conjunto de enfermedades cardiacas, y no exclusivamente a pacientes coronarios. Mostramos que, a pesar de estas dificultades, la RC podría ser una herramienta coste-eficaz y capaz de mejorar la capacidad funcional y la calidad de vida en CC complejas. En nuestra experiencia, la RC ha servido para afianzar a nuestros pacientes y sus familias y les ha permitido conocer sus propios límites y promover la mejora de su capacidad funcional.
FINANCIACIÓNProyecto de investigación en biomedicina, gestión sanitaria y atención sociosanitaria financiado por la Gerencia Regional de Salud de Castilla y León (GRS 1369/A/16) y el CIBERCV, Instituto de Salud Carlos III, Ministerio de Ciencia, Innovación y Universidades.