El implante percutáneo de válvula aórtica (TAVI) es una técnica que se inició hace más de 10 años y que ha venido para quedarse como alternativa a la cirugía en el tratamiento de la estenosis aórtica grave sintomática. Desde el primer implante realizado por el doctor A. Cribier en el año 2002, se estima que se han realizado más de 200.000 TAVI en el mundo. Los primeros estudios que evaluaron el TAVI se realizaron en pacientes inoperables y de alto riesgo quirúrgico, comparándolo con el tratamiento médico o la cirugía, respectivamente. En estos estudios, concretamente en pacientes con alto riesgo quirúrgico, se observó que el TAVI es una alternativa de tratamiento que puede ser incluso superior a la cirugía1; datos que también se confirmaron en numerosos registros. Estos estudios iniciales evidenciaron las debilidades de la técnica cuando se compara con la cirugía, como son principalmente las complicaciones vasculares, la incidencia de accidentes cerebrovasculares (ACV), la necesidad de marcapasos y la existencia de insuficiencia aórtica significativa tras el implante. Estas debilidades han servido como guía para las mejoras técnicas en las plataformas iniciales y en el diseño de nuevas prótesis (figura). Ejemplos de estas mejoras incluyen la reducción del tamaño del sistema liberador para disminuir la incidencia de complicaciones vasculares y ACV discapacitantes. Otra mejora técnica importante ha sido añadir una falda externa al stent para aumentar el sellado de la prótesis y prevenir así las fugas perivalvulares moderadas-graves, aspecto muy importante ya que ha resultado ser un factor pronóstico desfavorable. Así, por ejemplo, en el caso de la válvula Edwards, la incidencia de fuga paravalvular moderada-grave se ha reducido de un 12-24% a un 2% en el caso de la última generación de dicha válvula. Otro aspecto importante, sobre todo si se quiere emplear esta técnica en pacientes con menor riesgo, es la tasa de implante de marcapasos, que varia según el tipo de válvula utilizada entre un 12 y un 30% (tabla)1–5.
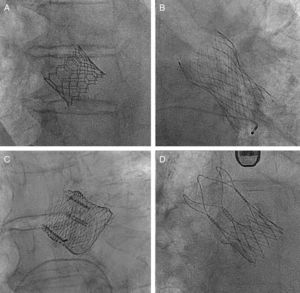
Ejemplo de las últimas generaciones de válvulas en la actualidad. A: ejemplo de una válvula Edwards-SAPIEN 3 (Edwards Lifesciences; Irvine, California, Estados Unidos). B: ejemplo de la válvula CoreValve Evolut R (Medtronic; Minneapolis, Minnesota, Estados Unidos). C: ejemplo de una válvula Lotus (Boston Scientific; Natick, Massachusetts, Estados Unidos). D: ejemplo de la válvula ACCURATE neo (Symetis; Ecublens, Suiza).
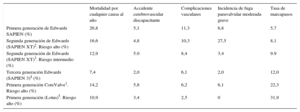
Tasa de mortalidad por cualquier causa, accidente cerebrovascular incapacitante, complicaciones vasculares mayores y de marcapasos al año de seguimiento de las distintas generaciones de las válvulas Edwards, CoreValve y Lotus
| Mortalidad por cualquier causa al año | Accidente cerebrovascular discapacitante | Complicaciones vasculares | Incidencia de fuga paravalvular moderada grave | Tasa de marcapasos | |
|---|---|---|---|---|---|
| Primera generación de Edwards SAPIEN (%) | 26,8 | 5,1 | 11,3 | 6,8 | 5,7 |
| Segunda generación de Edwards (SAPIEN XT)2. Riesgo alto (%) | 16,6 | 4,8 | 10,3 | 27,5 | 8,1 |
| Segunda generación de Edwards (SAPIEN XT)3. Riesgo intermedio (%) | 12,9 | 5.0 | 8,4 | 3,4 | 9.9 |
| Tercera generación Edwards (SAPIEN 3)4 (%) | 7,4 | 2,0 | 6,1 | 2,0 | 12,0 |
| Primera generación CoreValve1. Riesgo alto (%) | 14,2 | 5,8 | 6,2 | 6,1 | 22,3 |
| Primera generación (Lotus)5. Riesgo alto (%) | 10,9 | 3,4 | 2,5 | 0 | 31,9 |
El primer estudio aleatorizado publicado en el año 2015 que evalúa el implante de la prótesis CoreValve (Medtronic; Minneapolis, Minnesota, Estados Unidos) frente a la cirugía en pacientes de riesgo bajo-intermedio es el estudio NOTION2, que incluyó a 280 pacientes mayores de 70 años (all comers). La puntuación STS (Society of Thoracic Surgeons) estuvo en torno al 3%. El objetivo primario consistió en el combinado de muerte por cualquier causa, ACV o infarto de miocardio al año, y fue similar en ambos grupos de tratamiento.
En el año 2016 se han publicado 3 importantes estudios. El estudio PARTNER 2 cohorte A3, estudio aleatorizado de no inferioridad que incluyó a 2.032 pacientes con estenosis aórtica grave sintomática, divididos según la posibilidad o no de acceso femoral. A los pacientes con acceso femoral factible (n = 1.550) se los aleatorizó a TAVI mediante implante de la prótesis Edwards XT (Edwards Lifesciences; Irvine, California, Estados Unidos) o a cirugía convencional. De la misma manera, en los pacientes en los que el acceso femoral no era factible (n = 482), se realizaba el acceso transapical o transaórtico y también se los aleatorizó a TAVI o a cirugía. El objetivo primario del estudio fue la tasa mortalidad por cualquier causa o ACV a los 2 años de seguimiento, y fue similar en los 2 grupos. Sin embargo, cuando se analizó solo la cohorte tratada por acceso transfemoral, el uso del TAVI se asoció a una reducción de la tasa de mortalidad y ACV con respecto a la cirugía; reducciones que se observaron desde los primeros meses y persistieron hasta los 2 años de seguimiento. Estos esperanzadores resultados demostraron que el TAVI es una alternativa razonable, o incluso superior, a la cirugía en pacientes de riesgo moderado; a pesar de que en este estudio no se utilizó la última generación de la válvula Edwards. En este sentido, este mismo año se publicó un registro con 1.077 pacientes de riesgo intermedio a los que se implantó la última generación de la válvula Edwards, la SAPIEN 3, en más del 85% por vía transfemoral4. Los resultados al año en términos de mortalidad por cualquier causa, incidencia de ACV e insuficiencia aórtica moderada-grave se compararon con la cohorte quirúrgica del estudio PARTNER 2A. Cuando se realizó un análisis de propensity score, no solo el grupo tratado con TAVI mostró ser no inferior, sino también fue superior en comparación con la cirugía.
Finalmente, se ha publicado un metanalisis6 de 4 estudios aleatorizados (PARTNER 1A, US CoreValve, NOTION y PARTNER 2A), en el que se incluyó a 3.806 pacientes. En este estudio se observa una reducción relativa del riesgo de muerte por cualquier causa a los 2 años del 13% en el grupo tratado con TAVI cuando se compara con la cirugía. Además, estos resultados son consistentes tanto para riesgo intermedio como para riesgo alto. Queda pendiente los resultados de estudios aleatorizados de riesgo intermedio como el SURTAVI (NCT01586910), y los estudios en bajo riesgo como el PARTNER III (NCT02675114) y el Evolute Low Risk (NCT02701283), ya aprobados por la Food and Drug Administration de Estados Unidos.
En definitiva, lo mejor del año 2016 en el tratamiento de la estenosis aórtica grave sintomática son los resultados de los primeros estudios realizados en pacientes con riesgo quirúrgico intermedio, que afianzan esta técnica como alternativa a la cirugía en este grupo de pacientes. Aunque todavía quedan cuestiones importantes por resolver, como la durabilidad de las prótesis a largo plazo, tras los resultados de estos estudios, las mejoras técnicas en las válvulas y la destreza alcanzada por los operadores, estamos preparados para comenzar con estudios en pacientes de bajo riesgo.