La utilización del acceso radial para realizar cateterismos e intervenciones cardiacas es cada vez más popular, principalmente por sus escasas complicaciones1. Una complicación extremadamente infrecuente es el seudoaneurisma de arteria radial (sAR)2. Por ello se desconocen muchas de sus características clínicas y su tratamiento no está sistematizado. De los pocos casos descritos de sAR, la reparación quirúrgica es el tratamiento más utilizado3. Hay comunicados recientes de casos exitosos de tratamiento individual no quirúrgico4,5. Durante el periodo 2004-2013, se recogieron prospectivamente todos los sAR ocurridos en nuestro centro. En el presente trabajo se describen sus características clínicas y los resultados obtenidos tras un tratamiento inicialmente no quirúrgico.
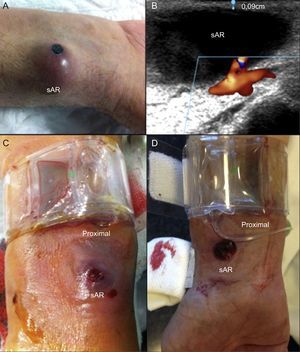
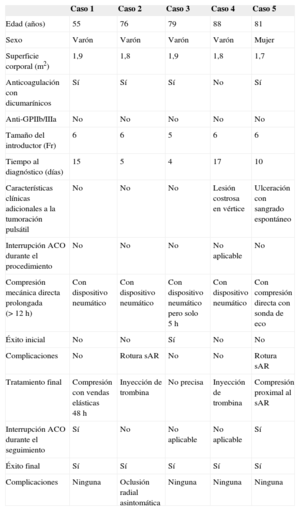
Durante este periodo se realizaron 16.808 cateterismos (el 96,5% vía transradial). Se detectaron 5 sAR (incidencia, 3/10.000 cateterismos). Las características de los sAR y el tratamiento aplicado se muestran en la tabla. Todos se presentaron como una masa pulsátil y eritematosa en la zona de punción (figura A). Un paciente (caso 5) se presentó con un sangrado pulsátil a través de una ulceración/erosión del sAR. En otro (caso 4) se documentó erosión con costra del sAR sin sangrado espontáneo (figura A). Todos los sAR se confirmaron con ecografía vascular (figura B). Los factores más frecuentes asociados a la aparición de sAR fueron la anticoagulación con dicumarínicos durante el procedimiento (4 casos) y la aparición de hematoma en el antebrazo durante/tras la compresión (4 casos). El tratamiento no quirúrgico fue efectivo en todos los casos (3 con compresión mecánica; en los 2 casos fallidos, se realizó inyección de trombina ocluyendo el sAR en ambos). La compresión mecánica directa del sAR produjo en 2 casos (casos 2 y 5) la rotura iatrogénica de su pared externa (figura C). En un paciente (caso 2), la inyección de trombina produjo la oclusión aguda de la arteria radial que cursó asintomática.
Características clínicas de la serie
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | |
|---|---|---|---|---|---|
| Edad (años) | 55 | 76 | 79 | 88 | 81 |
| Sexo | Varón | Varón | Varón | Varón | Mujer |
| Superficie corporal (m2) | 1,9 | 1,8 | 1,9 | 1,8 | 1,7 |
| Anticoagulación con dicumarínicos | Sí | Sí | Sí | No | Sí |
| Anti-GPIIb/IIIa | No | No | No | No | No |
| Tamaño del introductor (Fr) | 6 | 6 | 5 | 6 | 6 |
| Tiempo al diagnóstico (días) | 15 | 5 | 4 | 17 | 10 |
| Características clínicas adicionales a la tumoración pulsátil | No | No | No | Lesión costrosa en vértice | Ulceración con sangrado espontáneo |
| Interrupción ACO durante el procedimiento | No | No | No | No aplicable | No |
| Compresión mecánica directa prolongada (> 12 h) | Con dispositivo neumático | Con dispositivo neumático | Con dispositivo neumático pero solo 5 h | Con dispositivo neumático | Con compresión directa con sonda de eco |
| Éxito inicial | No | No | Sí | No | No |
| Complicaciones | No | Rotura sAR | No | No | Rotura sAR |
| Tratamiento final | Compresión con vendas elásticas 48 h | Inyección de trombina | No precisa | Inyección de trombina | Compresión proximal al sAR |
| Interrupción ACO durante el seguimiento | Sí | No | No aplicable | No aplicable | Sí |
| Éxito final | Sí | Sí | Sí | Sí | Sí |
| Complicaciones | Ninguna | Oclusión radial asintomática | Ninguna | Ninguna | Ninguna |
ACO: anticoagulantes orales; Anti-GPIIb/IIIa: inhibidores de la glucoproteína IIb/IIIa; sAR: seudoaneurisma arteria radial.
A: masa eritematosa. Nótese la erosión con costra del seudoaneurisma de la arteria radial (sAR) en su vértice. B: delgada pared externa del sAR (0,9 mm de grosor). C y D: compresión neumática radial proximal al sAR. Se aprecian distalmente ambos sAR con su pared externa rota. Nota: la figura D corresponde a un sAR de un paciente de la unidad de cuidados intensivos (no de nuestra serie), pero que se trató recientemente con éxito mediante compresión proximal según se describe en las recomendaciones.
Con la presente serie de sAR, la más larga publicada, se quiere destacar tres aspectos no descritos hasta ahora y que se entiende relevantes para prevenir y tratar futuros casos de sAR:
- 1.
La presencia de un hematoma en el antebrazo durante/tras la compresión (probablemente debido a una inadecuada compresión) junto con la presencia de factores predisponentes (anticoagulación) es un factor de riesgo de sAR. Se debe dar seguimiento clínico a los pacientes con este hallazgo, fácilmente reconocible, hasta confirmar/descartar el sAR, especialmente en pacientes anticoagulados.
- 2.
Los sAR son muy frágiles. Tienen una capa de tejido extremadamente fina que lo separa del exterior (grosor medio en nuestra serie, 1 [0,9-1,2] mm) (figura B) y se puede romper, con el consiguiente sangrado externo. Esta rotura puede ser espontánea o iatrogénica (al aplicar al sAR una compresión mecánica directa). A diferencia de su homónimo, la comunicación de un seudoaneurisma femoral al exterior es anecdótica, probablemente por la gruesa capa de tejido que lo separa del exterior.
- 3.
El tratamiento no quirúrgico es una alternativa al tratamiento quirúrgico. En nuestra serie, el 100% se resolvió de forma conservadora.
A pesar del pequeño número de casos de la serie, se proponen unas recomendaciones basadas en la experiencia adquirida, con objeto de prevenir y tratar futuros sAR:
- 1.
Debemos prevenir. Para pacientes anticoagulados, se recomienda realizar una compresión del punto de punción firme y más prolongada de lo habitual, así como una exploración minuciosa de la zona de punción y el antebrazo tras finalizar la compresión. Si aparece un hematoma, se debe explicar al paciente los signos del sAR que deben alertarle con objeto de realizar un diagnóstico precoz.
- 2.
Si a pesar de lo anterior se desarrolla un sAR, se recomienda tratarlo inicialmente de manera conservadora (si es posible, con el paciente no anticoagulado) mediante compresión con dispositivo neumático aplicado contra la arteria radial pero proximal al sAR (figuras C y D) y no directamente contra el sAR (como se hace hasta ahora imitando el tratamiento de seudoaneurisma femoral). Con ello se evita la potencial rotura iatrogénica del sAR. Esta compresión proximal debe ser oclusiva. Debido a que existe la posibilidad de entrada de sangre al sAR a través del arco palmar por la arteria ulnar, se debe comprobar la ausencia de flujo en el sAR mediante ecografía vascular, y si no es posible, mediante palpación (no pulsatilidad). Se recomienda hacer después una compresión directa pero leve con el dedo contra el sAR, con objeto de expulsar la sangre de la cavidad a la arteria radial y colapsarla (se podrá observar cómo con la simple compresión digital, desaparece completamente la tumoración). Una vez colapsado el sAR (ya es plano), se recomienda aplicar un vendaje semicompresivo directamente sobre él. Tras haber comprimido de forma oclusiva proximal al sAR durante 3-4 h, se recomienda realizar una compresión semioclusiva (del sAR y proximal) durante 24 h adicionales. Por el riesgo de rotura exterior, se recomienda hospitalizar al paciente durante las 24 h posteriores.
- 3.
En ausencia de eficacia, se recomienda tratarlo con inyección de trombina guiada por ecografía (1 ml, 500 UI).
- 4.
Reservar la cirugía para casos en que el manejo conservador no haya sido efectivo.