La información sobre la seguridad de la duración de la estancia es escasa en el infarto de miocardio con elevación del segmento ST no complicado. Se han estudiado las tendencias y la seguridad en España de la estancia corta (≤ 3 días) frente a la prolongada.
MétodosSe identificaron en el Conjunto Mínimo Básico de Datos los episodios de pacientes con infarto de miocardio con elevación del segmento ST no complicado tratados con intervención coronaria percutánea primaria y dados de alta vivos entre 2003 y 2015. La estancia media se ajustó mediante regresión de Poisson multinivel con efectos mixtos. El efecto de la estancia corta en el reingreso por causa cardiovascular a 30 días se evaluó en episodios de 2012-2014 mediante emparejamiento por puntuaciones de propensión y regresión logística multinivel, comparando las razones estandarizadas de reingreso y mortalidad por riesgo.
ResultadosLa estancia ajustada disminuyó significativamente (razón de tasas de incidencia <1; p <0,001) cada año desde 2003. La estancia corta no fue un predictor independiente de reingreso (OR=1,10; IC95%, 0,92-1,32) ni de mortalidad (OR=1,94; IC95%, 0,93-14,03). Después del emparejamiento, tampoco hubo diferencias significativas en ambos casos (OR=1,26; IC95%, 0,98-1,62; y OR=1,50; IC95%, 0,48-5,13). Las comparaciones entre las razones estandarizadas de reingreso y mortalidad por riesgo confirmaron estos resultados, excepto en la de mortalidad a los 30 días, significativamente mayor en la estancia corta, aunque probablemente sin significado clínico (el 0,103 y el 0,109%; p <0,001).
ConclusionesLa estancia ≤ 3 días aumentó significativamente en España desde 2003 a 2015 y parece una opción segura en el infarto de miocardio con elevación del segmento ST no complicado.
Palabras clave
La intervención coronaria percutánea primaria (ICPp) es el modelo de reperfusión ideal en el infarto agudo de miocardio con elevación del segmento ST (IAMCEST)1. La implementación de redes asistenciales ha aumentado la tasa de ICPp y las complicaciones y la duración de la estancia han disminuido1–4. La vigente guía de práctica clínica de la Sociedad Europea de Cardiología señala que la estancia corta (48-72 h) es una opción válida en el IAMCEST no complicado1. Esta recomendación, sin embargo, está basada principalmente en estudios no contemporáneos y de reducido tamaño muestral3,5–10, lo cual dificulta una evaluación fiable de la seguridad de la estancia corta.
En España, se desconocen las tendencias recientes de la duración de la estancia en el IAMCEST tratado con ICPp y no hay datos disponibles sobre la variabilidad entre hospitales ni información que respalde la recomendación de estancia corta1.
Este estudio tiene por objetivo evaluar la evolución de la duración de la estancia de los pacientes ingresados en los hospitales del Sistema Nacional de Salud (SNS) español por IAMCEST no complicado tratados con ICP y su posible asociación con las tasas ajustadas por riesgo de reingresos a 30 días por causa cardiovascular y mortalidad en dichos reingresos, a fin de determinar si la recomendación de estancia corta en los episodios sin complicaciones resulta segura en el SNS e identificar la posibilidad de introducir mejoras en el proceso de atención al IAMCEST en España.
MÉTODOSDiseño del estudio, fuente de los datos y población de pacientesSe realizó un estudio observacional retrospectivo de los episodios de pacientes ingresados por IAMCEST en los hospitales del SNS tratados con ICP. La fuente de los datos fue el Conjunto Mínimo Básico de Datos (CMBD)11 del Ministerio de Sanidad, Consumo y Bienestar Social, cuya utilidad para el estudio del síndrome coronario agudo en España se ha validado recientemente12. Se seleccionaron los episodios registrados entre el 1 de enero de 2003 y el 31 de diciembre de 2015 con diagnóstico principal de IAMCEST tratados con ICP que fueron dados de alta vivos (códigos CIE 9-MC; ). Para reducir los sesgos en los análisis, se excluyó a los tratados con trombolisis o procedimientos de cirugía cardiaca. Asimismo, se excluyó a los pacientes que mostraron durante el episodio índice cualquiera de las siguientes complicaciones: insuficiencia cardiaca, edema agudo de pulmón, arritmias ventriculares, parada cardiaca o shock cardiogénico ().
Para mejorar la consistencia y la calidad de los datos, a) se concatenaron los episodios de pacientes ingresados en un hospital trasladados a otro para la realización de ICP, y se atribuyeron al hospital emisor las estancias en el hospital receptor del traslado, y b) se excluyeron los episodios de los pacientes menores de 35 años y los mayores de 94, las altas voluntarias, las altas por traslado a centro sociosanitario o con motivo desconocido, los episodios que no causaron estancia y fueron alta a domicilio, los trasladados a otro hospital que regresaron al hospital de origen y los clasificados en la categoría diagnóstica mayor 14 (embarazo, parto o puerperio) de los All Patient Refined Grupos Relacionados por el Diagnóstico13.
La duración de la estancia, medida en días, se calculó como diferencia entre las fechas de alta e ingreso y se analizó su evolución entre 2003 y 2015. El impacto de la estancia corta (≤ 3 días) se evaluó para el periodo 2012-2014, en que el CMBD permite identificar con fiabilidad los episodios de reingreso. Se consideraron variables de resultado los reingresos no programados a los 30 días desde el alta del episodio índice por causa cardiovascular (cardiopatía reumática, cardiopatía hipertensiva, cardiopatía isquémica, enfermedades de la circulación pulmonar, otras formas de cardiopatía y aneurisma aórtico y disecante, así como las demás altas de cardiología y cirugía cardiaca cualquiera que fuera su diagnóstico principal) y la mortalidad exclusivamente hospitalaria en dichos reingresos, dado que el CMBD no incluye información extrahospitalaria.
Análisis estadísticoPara ajustar la duración de la estancia, considerando su distribución sesgada14, se utilizó la regresión de Poisson multinivel con efectos mixtos y, como factores de riesgo, además del año del alta, el sexo y la edad del paciente, los incluidos en los modelos desarrollados por los Centers for Medicare and Medicaid Services (metodología CMS) para el ajuste por riesgo de la mortalidad y los reingresos por IAM15,16, adaptados a la estructura del CMBD, previa agrupación de los diagnósticos secundarios según las categorías de condiciones clínicas propuestas por Pope et al.17, actualizadas anualmente por la Agency for Healthcare Research and Quality18. La estancia esperada se obtuvo a partir de las predicciones individuales obtenidas del modelo estimado.
Teniendo en cuenta la existencia de características propias de los pacientes y de los centros donde son atendidos, independientes de la calidad de la atención dispensada19, los reingresos a los 30 días y la mortalidad en ellos se ajustaron por riesgo según la metodología CMS, considerando como variables independientes las incluidas, respectivamente, en los modelos de reingresos y mortalidad por IAM e incluyendo una variable dicotómica para identificar si la estancia fue corta o prolongada.
Se estimaron modelos de regresión logística multinivel20 que, además de variables clínicas y demográficas, consideran un efecto aleatorio específico a nivel de hospital21,22, utilizando la técnica de eliminación hacia atrás, con niveles de significación p <0,05 y p ≥ 0,10 respectivamente para la selección y la eliminación de los factores. La discriminación de los modelos definitivos se evaluó mediante el área bajo las curvas receiveroperating characteristic (AU-ROC).
En todos los modelos multinivel se eliminaron los episodios en que no fue posible identificar el hospital donde se atendió al paciente y se calcularon las razones de tasas de incidencia u oddsratio (OR), según necesidad, y sus intervalos de confianza del 95% (IC95%).
Las razones de reingreso y de mortalidad hospitalaria estandarizadas por riesgo (RARER y RAMER respectivamente) se calcularon como cocientes entre el resultado previsto (que considera individualmente el funcionamiento del hospital donde se atiende al paciente) y el esperado (que considera un funcionamiento estándar según la media de todos los hospitales) multiplicado por la tasa bruta de reingresos o de mortalidad de la población de estudio18,23. Si la RARER (RAMER) de un hospital es mayor que la tasa bruta de reingresos (tasa bruta de mortalidad), la probabilidad de reingreso (mortalidad) en dicho hospital es mayor que la media de los hospitales estudiados.
Para minimizar el sesgo de selección, se evaluó el impacto de la estancia corta en los reingresos y la mortalidad en dichos reingresos mediante emparejamiento por puntuaciones de propensión (opción k-nearest neighbors matching, psmatch2, Stata), seleccionando entre los episodios con estancia prolongada aquellos con probabilidad de estancia corta más parecida a cada episodio de estancia corta, según las características demográficas y las comorbilidades de los pacientes. El emparejamiento se realizó a partir de los modelos de ajuste por riesgo, con proporción 1:1, diferencia máxima de puntuaciones de propensión de 0,05 desviaciones estándar (caliper) y sin reemplazo. Se calculó la probabilidad de reingreso o muerte, el efecto de las diferencias entre ambos grupos (efecto promedio del tratamiento en los tratados o average treatment effect on the treated) y las OR con sus IC95%.
Para discriminar entre hospitales de alto y bajo volumen (según el número de episodios atendidos), se utilizó en dos tercios del conjunto de datos un algoritmo de agrupación por conglomerados con k-medias para obtener la máxima densidad intragrupal y la mínima densidad intergrupal, que se validó con el tercio restante.
La RARER y RAMER en los reingresos a 30 días se compararon entre los 2 grupos de estancia por hospitales clasificados según su complejidad, utilizando la tipología RECALCAR24 (), y el volumen de episodios atendidos.
Como análisis de sensibilidad, se evaluó el impacto de los traslados entre hospitales excluyendo los episodios índice con alta por traslado.
Las variables cuantitativas se expresan como medias±desviación estándar y las cualitativas, como frecuencias y porcentajes. La correlación entre variables cuantitativas se analizó con el coeficiente por rangos de Spearman (ρ) y para su comparación se utilizó el test de la t de Student para 2 categorías y ANOVA (análisis de la varianza), con la corrección de Bonferroni, para 3 o más. Las comparaciones entre variables discretas se realizaron mediante la prueba de la ꭓ2 o el estadístico exacto de Fisher. Todos los contrastes realizados fueron bilaterales y las diferencias se consideraron significativas con p <0,05. Los análisis estadísticos realizaron con STATA 13 y SPSS 21.0.
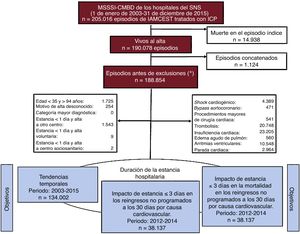
RESULTADOSTendencias temporales de la duración de la estanciaSe identificaron 205.016 episodios de hospitalización por IAMCEST como diagnóstico principal, tratados con ICP, de los cuales se dio de alta vivos a 190.078. Una vez concatenados los episodios de traslados entre hospitales, quedaron 188.854 episodios y, tras las exclusiones, 134.002 constituyeron la población de estudio para tendencias (figura 1).
Flujo de episodios de pacientes en el estudio. IAMCEST: infarto agudo de miocardio con elevación del segmento ST; ICP: intervención coronaria percutánea; MSSSI-CMBD: Conjunto Mínimo Básico de Datos cedido por el Ministerio de Sanidad, Servicios Sociales e Igualdad; SNS: Sistema Nacional de Salud. *Las exclusiones no son mutuamente excluyentes.
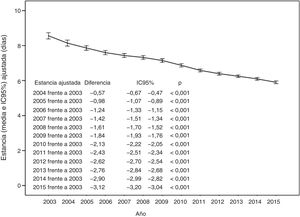
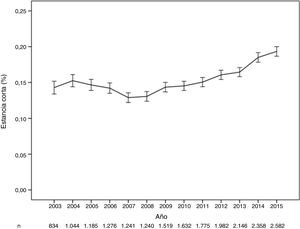
La estancia media bruta fue de 7,2±5,5 días, osciló entre un máximo anual de 9,0±7,2 días en 2003 y un mínimo de 6,1±4,7 días en 2015 y cada año disminuyó respecto al anterior con una tasa media anual del 3,2%. La duración de la estancia ajustada se redujo significativamente (razón de tasas de incidencia <1; p <0,001) todos los años del periodo analizado; tomando como referencia 2003 (tabla 1), las estancias medias esperadas presentaron diferencias anuales significativas (figura 2) y el porcentaje de estancia corta aumentó (el 14,3% en 2003, el 19,3% en 2015; p <0,001) (figura 3).
Modelo de ajuste de la duración de la estancia
| RTI | IC95% | p | |
|---|---|---|---|
| Año de estudio | |||
| 2003 (referencia) | 1,00 | — | — |
| 2004 | 0,94 | 0,92-0,97 | <0,001 |
| 2005 | 0,90 | 0,86-0,94 | <0,001 |
| 2006 | 0,86 | 0,82-0,90 | <0,001 |
| 2007 | 0,83 | 0,79-0,88 | <0,001 |
| 2008 | 0,80 | 0,75-0,85 | <0,001 |
| 2009 | 0,77 | 0,72-0,82 | <0,001 |
| 2010 | 0,74 | 0,69-0,78 | <0,001 |
| 2011 | 0,70 | 0,66-0,74 | <0,001 |
| 2012 | 0,68 | 0,63-0,72 | <0,001 |
| 2013 | 0,66 | 0,62-0,71 | <0,001 |
| 2014 | 0,64 | 0,60-0,68 | <0,001 |
| 2015 | 0,62 | 0,58-0,66 | <0,001 |
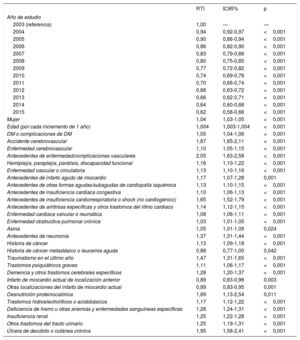
| Mujer | 1,04 | 1,03-1,05 | <0,001 |
| Edad (por cada incremento de 1 año) | 1,004 | 1,003-1,004 | <0,001 |
| DM o complicaciones de DM | 1,05 | 1,04-1,06 | <0,001 |
| Accidente cerebrovascular | 1,87 | 1,65-2,11 | <0,001 |
| Enfermedad cerebrovascular | 1,10 | 1,05-1,15 | <0,001 |
| Antecedentes de enfermedad/complicaciones vasculares | 2,05 | 1,63-2,58 | <0,001 |
| Hemiplejia, paraplejia, parálisis, discapacidad funcional | 1,16 | 1,10-1,22 | <0,001 |
| Enfermedad vascular o circulatoria | 1,13 | 1,10-1,16 | <0,001 |
| Antecedentes de infarto agudo de miocardio | 1,17 | 1,07-1,28 | 0,001 |
| Antecedentes de otras formas agudas/subagudas de cardiopatía isquémica | 1,13 | 1,10-1,15 | <0,001 |
| Antecedentes de insuficiencia cardiaca congestiva | 1,10 | 1,06-1,13 | <0,001 |
| Antecedentes de insuficiencia cardiorrespiratoria o shock (no cardiogénico) | 1,65 | 1,52-1,79 | <0,001 |
| Antecedentes de arritmias específicas y otros trastornos del ritmo cardiaco | 1,14 | 1,12-1,15 | <0,001 |
| Enfermedad cardiaca valvular o reumática | 1,08 | 1,06-1,11 | <0,001 |
| Enfermedad obstructiva pulmonar crónica | 1,03 | 1,01-1,05 | <0,001 |
| Asma | 1,05 | 1,01-1,09 | 0,024 |
| Antecedentes de neumonía | 1,37 | 1,31-1,44 | <0,001 |
| Historia de cáncer | 1,13 | 1,09-1,18 | <0,001 |
| Historia de cáncer metastásico o leucemia aguda | 0,88 | 0,77-1,00 | 0,042 |
| Traumatismo en el último año | 1,47 | 1,31-1,65 | <0,001 |
| Trastornos psiquiátricos graves | 1,11 | 1,06-1,17 | <0,001 |
| Demencia y otros trastornos cerebrales específicos | 1,28 | 1,20-1,37 | <0,001 |
| Infarto de miocardio actual de localización anterior | 0,89 | 0,83-0,96 | 0,003 |
| Otras localizaciones del infarto de miocardio actual | 0,89 | 0,83-0,95 | 0,001 |
| Desnutrición proteinocalórica | 1,69 | 1,13-2,54 | 0,011 |
| Trastornos hidroelectrolíticos o acidobásicos | 1,17 | 1,12-1,22 | <0,001 |
| Deficiencia de hierro u otras anemias y enfermedades sanguíneas específicas | 1,28 | 1,24-1,31 | <0,001 |
| Insuficiencia renal | 1,25 | 1,22-1,28 | <0,001 |
| Otros trastornos del tracto urinario | 1,25 | 1,19-1,31 | <0,001 |
| Úlcera de decúbito o cutánea crónica | 1,95 | 1,58-2,41 | <0,001 |
DM: diabetes mellitus; IC95%: intervalo de confianza del 95%; RTI: razón de tasas de incidencia.
N=132.715; 1.287 (0,96%) episodios perdidos.
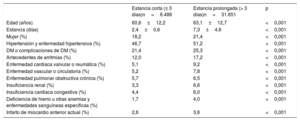
Se identificaron 38.137 (28,5%) episodios índice de pacientes con episodios índice de IAMCEST tratado con ICP registrados en el CMBD entre el 1 de enero de 2012 y el 31 de diciembre de 2014. De ellos, 6.486 (17%) tuvieron estancia corta, con mayor prevalencia de mujeres, más jóvenes y menos comorbilidades (tabla 2).
Perfil de los pacientes con episodios índice registrados en 2012-2014
| Estancia corta (≤ 3 días)n=6.486 | Estancia prolongada (> 3 días)n=31.651 | p | |
|---|---|---|---|
| Edad (años) | 60,6±12,2 | 63,1±12,7 | <0,001 |
| Estancia (días) | 2,4±0,6 | 7,3±4,6 | <0,001 |
| Mujer (%) | 18,2 | 21,4 | <0,001 |
| Hipertensión y enfermedad hipertensiva (%) | 46,7 | 51,2 | <0,001 |
| DM o complicaciones de DM (%) | 21,4 | 25,3 | <0,001 |
| Antecedentes de arritmias (%) | 12,0 | 17,2 | <0,001 |
| Enfermedad cardiaca valvular o reumática (%) | 5,1 | 9,2 | <0,001 |
| Enfermedad vascular o circulatoria (%) | 5,2 | 7,8 | <0,001 |
| Enfermedad pulmonar obstructiva crónica (%) | 5,7 | 6,5 | <0,001 |
| Insuficiencia renal (%) | 3,3 | 6,6 | <0,001 |
| Insuficiencia cardiaca congestiva (%) | 4,4 | 6,0 | <0,001 |
| Deficiencia de hierro u otras anemias y enfermedades sanguíneas específicas (%) | 1,7 | 4,0 | <0,001 |
| Infarto de miocardio anterior actual (%) | 2,6 | 3,6 | <0,001 |
DM: diabetes mellitus.
Número total de pacientes = 38.137.
Las causas más frecuentes de reingreso se muestran en la . La tasa bruta de reingresos a los 30 días fue del 2,59% (el 2,69% en el grupo de estancia corta frente al 2,61%) y la tasa bruta de mortalidad en los reingresos a los 30 días, el 0,11% (el 0,15 frente al 0,10%).
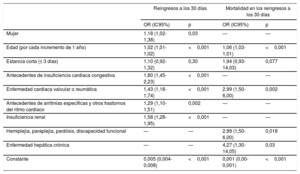
Los modelos de ajuste de riesgo de los reingresos a los 30 días y la mortalidad en dichos reingresos se muestran en la tabla 3. La estancia corta no fue un predictor independiente en ninguno de ellos: OR=1,10 (IC95%, 0,92-1,32; p=0,30) y OR=1,94 (IC95%, 0,93-14,03; p=0,077) respectivamente.
Predictores independientes de reingreso a los 30 días después del alta y mortalidad en dichos reingresos
| Reingresos a los 30 días | Mortalidad en los reingresos a los 30 días | |||
|---|---|---|---|---|
| OR (IC95%) | p | OR (IC95%) | p | |
| Mujer | 1,18 (1,02-1,38) | 0,03 | — | — |
| Edad (por cada incremento de 1 año) | 1,02 (1,01-1,02) | <0,001 | 1,06 (1,03-1,01) | <0,001 |
| Estancia corta (≤ 3 días) | 1,10 (0,92-1,32) | 0,30 | 1,94 (0,93-14,03) | 0,077 |
| Antecedentes de insuficiencia cardiaca congestiva | 1,80 (1,45-2,23) | <0,001 | — | — |
| Enfermedad cardiaca valvular o reumática | 1,43 (1,18-1,74) | <0,001 | 2,99 (1,50-6,00) | 0,002 |
| Antecedentes de arritmias específicas y otros trastornos del ritmo cardiaco | 1,29 (1,10-1,51) | 0,002 | — | — |
| Insuficiencia renal | 1,58 (1,28-1,95) | <0,001 | — | — |
| Hemiplejia, paraplejia, parálisis, discapacidad funcional | — | — | 2,99 (1,50-6,00) | 0,018 |
| Enfermedad hepática crónica | — | — | 4,27 (1,30-14,05) | 0,03 |
| Constante | 0,005 (0,004-0,008) | <0,001 | 0,001 (0,00-0,001) | <0,001 |
IC95%: intervalo de confianza del 95%; OR: odds ratio.
La discriminación en los reingresos a 30 días fue discreta (AUC-ROC=0,65) y sensiblemente más alta en la mortalidad en dichos reingresos (AUC-ROC=0,84) (). Los coeficientes de correlación intraclase de ambos modelos fueron 0,02 y 0,11 respectivamente y sus OR medianas, 1,3 y 1,8, lo que indica una gran variabilidad entre hospitales.
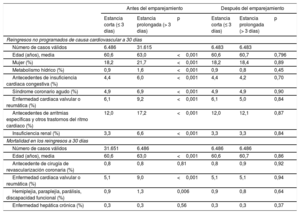
Mediante el emparejamiento por puntuaciones de propensión, se obtuvieron 2 cohortes de 12.966 episodios para el análisis del impacto de la estancia corta en los reingresos y de 12.972 en la mortalidad (el 99,99 y el 100% de los episodios con estancia corta), cuyas características se muestran en la tabla 4. Después del emparejamiento, no se encontraron diferencias significativas entre los 2 grupos en los reingresos a 30 días (ATT=0,024 frente a 0,019; p=0,204; OR=1,26; IC95%, 0,98-1,62) ni para la mortalidad a los 30 días (ATT=0,001 frente a 0,001; p=0,52; OR=1,5; IC95%, 0,48-5,13).
Características clínicas y demográficas de los pacientes de los grupos de estancia corta y prolongada antes y después del emparejamiento por puntuaciones de propensión
| Antes del emparejamiento | Después del emparejamiento | |||||
|---|---|---|---|---|---|---|
| Estancia corta (≤ 3 días) | Estancia prolongada (> 3 días) | p | Estancia corta (≤ 3 días) | Estancia prolongada (> 3 días) | p | |
| Reingresos no programados de causa cardiovascular a 30 días | ||||||
| Número de casos válidos | 6.486 | 31.615 | 6.483 | 6.483 | ||
| Edad (años), media | 60,6 | 63,0 | <0,001 | 60,6 | 60,7 | 0,796 |
| Mujer (%) | 18,2 | 21,7 | <0,001 | 18,2 | 18,4 | 0,89 |
| Metabolismo hídrico (%) | 0,9 | 1,6 | <0,001 | 0,9 | 0,8 | 0,45 |
| Antecedentes de insuficiencia cardiaca congestiva (%) | 4,4 | 6,0 | <0,001 | 4,4 | 4,2 | 0,70 |
| Síndrome coronario agudo (%) | 4,9 | 6,9 | <0,001 | 4,9 | 4,9 | 0,90 |
| Enfermedad cardiaca valvular o reumática (%) | 6,1 | 9,2 | <0,001 | 6,1 | 5,0 | 0,84 |
| Antecedentes de arritmias específicas y otros trastornos del ritmo cardiaco (%) | 12,0 | 17,2 | <0,001 | 12,0 | 12,1 | 0,87 |
| Insuficiencia renal (%) | 3,3 | 6,6 | <0,001 | 3,3 | 3,3 | 0,84 |
| Mortalidad en los reingresos a 30 días | ||||||
| Número de casos válidos | 31.651 | 6.486 | 6.486 | 6.486 | ||
| Edad (años), media | 60,6 | 63,0 | <0,001 | 60,6 | 60,7 | 0,86 |
| Antecedente de cirugía de revascularización coronaria (%) | 0,8 | 0,8 | 0,81 | 0,8 | 0,9 | 0,92 |
| Enfermedad cardiaca valvular o reumática (%) | 5,1 | 9,0 | <0,001 | 5,1 | 5,1 | 0,94 |
| Hemiplejia, paraplejia, parálisis, discapacidad funcional (%) | 0,9 | 1,3 | 0,006 | 0,9 | 0,8 | 0,64 |
| Enfermedad hepática crónica (%) | 0,3 | 0,3 | 0,56 | 0,3 | 0,3 | 0,37 |
n: número de casos válidos.
Tampoco hubo diferencias significativas entre ambos grupos en la RARER (el 2,54 frente al 2,55%; p=0,20) y la media de la RAMER a los 30 días fue significativamente mayor en el grupo de estancia corta, aunque probablemente sin significado clínico (el 0,103 frente al 0,109%; p <0,001) ().
Impacto del volumen de casos atendidos y el tipo de hospitalLos hospitales de mayor volumen (> 415 episodios) tuvieron en 2012-2014 una proporción mayor de estancia corta (el 18,10 frente al 17,10%; p=0,02), pero no se encontraron diferencias significativas entre las medias de la duración de la estancia, las RARER y RAMER a 30 días según el volumen (p> 0,05 en todos los casos). Tampoco se observó correlación significativa de RAMER y RARER con el volumen de casos atendidos ni sus diferencias fueron significativas según el tipo de hospital (p> 0,05 en todos los casos).
Análisis de sensibilidadEn el análisis de sensibilidad se excluyeron los episodios de 4.192 (11%) pacientes que fueron trasladados a otro hospital entre 2012 y 2014. Al igual que en los modelos originales, ni el factor estancia corta ni los respectivos OR y ATT obtenidos del emparejamiento resultaron significativos.
DISCUSIÓNEl principal hallazgo de este estudio es mostrar, con una población muy amplia (SNS) y un dilatado periodo de tiempo (2003-2015), que el alta hospitalaria ≤ 3 días en pacientes con IAMCEST no complicado es una práctica segura. Nuestros resultados refuerzan la decisión de la guía europea de práctica clínica de aumentar el grado de recomendación de esta práctica a IIa1. Otro hallazgo de interés es la progresiva y significativa disminución de la estancia media de los pacientes ingresados con IAMCEST durante el periodo estudiado, lo que probablemente implica un mejor abordaje clínico.
Después del emparejamiento, que con un equilibrio correcto entre los grupos de estancia corta y prolongada es un análisis menos sesgado que las comparaciones de las RARER y RAMER, no se apreciaron diferencias significativas.
La RARER por enfermedades cardiovasculares fue igualmente similar en los 2 grupos y, aunque la RAMER a los 30 días en la estancia corta fue mayor (el 0,109 frente al 0,103%), la diferencia no parece clínicamente relevante, pues equivale a 6 muertes/100.000 pacientes, lo que suponen un exceso de riesgo <1 muerte por año en la estancia corta.
Estudios realizados fundamentalmente en Estados Unidos concuerdan en la observación de un significativo descenso de la estancia en los últimos años3,4,25. En el SNS español, sin embargo, no se han caracterizado las tendencias de la duración de la estancia del IAMCEST y su impacto pronóstico, y disponer de datos relacionados con el impacto de la estancia corta podría contribuir a mejorar el proceso asistencial.
En el registro CathPCI25, que incluyó a 33.920 pacientes con IAMCEST tratados con ICPp, la proporción de estancia ≤ 3 días aumentó del 24% en 2004 al 30% en 2009, un crecimiento porcentual similar al encontrado en España en el periodo 2003-2015, (el 5%; el 14,30% en 2003 frente al 19,30% en 2015), aunque en España la proporción de estancia ≤ 3 es considerablemente menor. En un estudio con más de 50.000 pacientes, se observó una estancia significativamente más prolongada (al menos 3-4 días) en países europeos, entre ellos España26. Las estancias potencialmente innecesarias cada 100 pacientes oscilaron entre 65 (Nueva Zelanda) y 839 (Alemania) y se ha propuesto que el potencial para una estancia más eficiente de los pacientes con bajo riesgo es especialmente evidente en los países europeos. Con independencia de las causas de estas diferencias, la seguridad de una estancia corta en el IAMCEST debe marcar el significado de una estancia eficiente. En este sentido, la información sobre la eficiencia y la seguridad del acortamiento de estancia en el IAMCEST proviene de estudios mayoritariamente observacionales3,6,9,10,25, y además son escasos los estudios contemporáneos y multicéntricos9,25. En un reciente metanálisis, se concluyó que una estancia ≤ 3 días no confiere mayor riesgo de reingreso o muerte a 30 días y 6 meses27, aunque es un estudio con tamaño muestral pequeño, definición heterogénea de IAMCEST de bajo riesgo, diferentes protocolos de seguimiento tras el alta e inclusión de estudios de 1998-2016 y sus conclusiones, por ello, son limitadas.
La reducción de la estancia entre 2003 y 2015 en nuestro estudio podría deberse a la mayor generalización en los últimos años del uso de ICP, a otras mejoras y avances terapéuticos y en el tratamiento del IAMCEST, además de otros factores, como la mayor eficiencia en la gestión clínica de esos pacientes. La proporción de pacientes con estancia> 3 días, sin embargo, fue muy alta (> 80%), de modo que la estancia corta en pacientes de bajo riesgo se puede considerar poco frecuente en España. Se ha demostrado que acortar la estancia es una alternativa válida para los pacientes con IAMCEST de bajo riesgo9,10,25 y se ha señalado que pueden representar hasta el 50-70% de todos los pacientes con IAMCEST5,6,9,25,26. De Luca et al.6 observaron que prolongar la estancia del IAMCEST de bajo riesgo solo salvaría, a 30 días del alta, 1 vida cada 1.097 pacientes, con un coste adicional de casi 200.000 euros. En un estudio de coste-efectividad, Newby et al.28 comunicaron que cuando los pacientes quedaron ingresados un (cuarto) día adicional, solo se ganaron 0,006 años de vida por paciente. En este sentido, creemos que un programa de revisión precoz, especialmente en unidades de rehabilitación cardiaca, podría representar un potencial recurso para optimizar la duración de la estancia. De todas formas, el objetivo de este estudio no es profundizar en el ahorro estimado que supondría el acortamiento de la estancia, sino reflejar la realidad de la atención presentada en términos de estancia hospitalaria y su efecto en el pronóstico. Una estancia más corta de un paciente con bajo riesgo puede reducir las complicaciones y los costes29. En contrapartida, una desventaja potencial podría estar relacionada con que se modifique la percepción del paciente de la gravedad de la enfermedad, lo que pondría en peligro los esfuerzos para una adecuada prevención secundaria1.
LimitacionesAunque es un análisis retrospectivo basado en datos administrativos, la validez del uso de registros administrativos se ha contrastado con registros médicos12,22 y la fiabilidad de estos estudios permite la comparación pública de hospitales en términos de resultados30.
Por otra parte, en contraste con la metodología de CMS, únicamente se consideraron los reingresos (y la mortalidad en los episodios de reingreso) debidos a enfermedades cardiovasculares, por carecerse de los episodios con diagnóstico principal diferente de enfermedades cardiovasculares (no incluidos en el CMBD facilitado por el del Ministerio de Sanidad, Servicios Sociales e Igualdad). Sin embargo, cabe destacar que los eventos cardiacos probablemente representan un mejor indicador de desempeño en relación con la duración de la estancia que los reingresos por cualquier causa31. Asimismo, la diferencia de mortalidad de los pacientes con IAMCEST por causas cardiovasculares observada en otros estudios32,33 respecto de la que hemos encontrado puede explicarse porque la población con IAMCEST en aquellos no estaba seleccionada, a diferencia de la nuestra, de la que se excluyó a los pacientes que tenían insuficiencia cardiaca, edema agudo de pulmón, arritmias ventriculares, parada cardiaca o shock cardiogénico. Además, no se consideraron los reingresos como criterio de valoración recurrente; pero en la población de nuestro estudio el riesgo de eventos adversos es bajo o muy bajo, y cabría esperar una baja carga de recurrencias.
Otra limitación radica en que la codificación CIE 9-MC no permite conocer con precisión si la ICP fue primaria. Sin embargo, según el Registro de la Sección de Hemodinámica34, el 86% de las ICP en el IAMCEST fueron primarias y, como un 5% de las ICP son de rescate (después de fibrinolisis, excluidas de nuestra población de estudio), resulta que el 91% de las ICP serían primarias en nuestro estudio.
CONCLUSIONESLa estancia en el IAMCEST no complicado tratado con ICP ha disminuido significativamente en España entre 2003 y 2015, aunque la mayoría de los pacientes permanecen ingresados 4 o más días. El alta de estos pacientes en ≤ 3 días se muestra como una práctica segura en el SNS y su generalización, siguiendo las recomendaciones de la guía europea de práctica clínica, aumentaría la eficiencia en la utilización de los recursos sanitarios.
FINANCIACIÓNEste estudio se ha financiado mediante una subvención no condicionada de la Fundación Interhospitalaria de Investigación Cardiovascular, España (1-2018).
CONFLICTO DE INTERESESE. Abu-Assi es Editor Asociado de Revista Española de Cardiología. Los demás autores no declaran ningún conflicto.
- –
El aumento de la tasa de intervención coronaria percutánea en el IAMCEST contribuyó a reducir las complicaciones y acortar la estancia hospitalaria.
- –
Aunque recientemente se ha fortalecido la recomendación del alta en menos de 3 días en el IAMCEST de bajo riesgo, la evidencia científica es escasa en general y ausente en el SNS español.
- –
En España, la estancia en IAMCEST disminuyó significativamente desde 2003 a 2015. El porcentaje de estancia corta (≤ 3 días) aumentó significativamente del 14,30% (2003) al 19,30% (2015).
- –
Después del emparejamiento por propensión, no hubo diferencias entre estancia corta y prolongada en los reingresos a 30 días ni en la mortalidad durante ellos.
Al Instituto de Información Sanitaria del SNS. Al Ministerio de Sanidad, Consumo y Bienestar Social, por la cesión parcial de la base de datos del CMBD.