La insuficiencia cardiaca tiene una elevada prevalencia y es el proceso asistencial con mayor carga de enfermedad en España. Las unidades de insuficiencia cardiaca se han desarrollado para sistematizar el diagnóstico, el tratamiento y el seguimiento clínico de los pacientes con dicha enfermedad proporcionando una estructura que coordine las actuaciones de distintas entidades y personas implicadas en el cuidado de los pacientes, con el fin último de mejorar su pronóstico y la calidad de vida. Se dispone de amplia evidencia sobre las bondades de las unidades o los programas de insuficiencia cardiaca, y estas unidades han tenido un importante despliegue en nuestro país. Uno de los retos a los que se enfrenta el análisis de las unidades de insuficiencia cardiaca es normalizar su clasificación determinando qué «programas» se puede identificar como «unidades» de insuficiencia cardiaca, así como su nivel de complejidad, y cuáles no. La finalidad de este documento es exponer los estándares elaborados por la Sociedad Española de Cardiología para clasificar y establecer los requisitos para las unidades de insuficiencia cardiaca dentro del marco del proyecto SEC-Excelente.
Palabras clave
La insuficiencia cardiaca (IC) tiene una elevada prevalencia. En mayores de 45 años, se ha estimado en un 7-8%1, mientras que la Base de Datos Clínicos de Atención Primaria del Sistema Nacional de Salud estima 9,2 casos cada mil personas (8,1 varones y 10,2 mujeres) entre 14 y 64 años y 35,5/1.000 en la población de 65 o más años (33,1 varones y 37,3 mujeres)2, prevalencias más cercanas a la reportadas por análisis europeos (en torno al 1,5%)3. La IC es un problema sanitario de primer orden en nuestro país4, pues se trata de la enfermedad del área del corazón con mayor frecuentación hospitalaria, que tiene una estancia prolongada (8,5 días en 2013) y es una importante causa de mortalidad y reingresos en el hospital (el 9,7 y el 20% en 2013)5, así como de pérdida de calidad de vida de los pacientes con esta condición6,7. Por lo tanto, su manejo sistemático es una prioridad para mejorar los resultados en salud y hacer un uso adecuado de los recursos disponibles8.
Las unidades de IC (UIC) se han desarrollado para sistematizar el diagnóstico, el tratamiento y el seguimiento clínico de los pacientes con IC9. Debido a que existen notables diferencias en la estructura organizativa y los recursos disponibles, no es factible aplicar un modelo universal para las UIC. De hecho, los condicionantes locales son los principales determinantes del modelo final aplicado10. La justificación de la necesidad de estas unidades es múltiple e incluye aspectos epidemiológicos, clínicos, terapéuticos y económicos11–13.
Las bondades de las UIC o los programas de IC han quedado ampliamente demostradas en estudios tanto observacionales como aleatorizados: menor número de visitas al servicio de urgencias y disminución del número de reingresos (entre el 35 y el 90%), mayor cumplimiento terapéutico e incluso aumento de la supervivencia8,11–35. En nuestro país, la integración entre cardiología y atención primaria ha mostrado un mejor manejo de la IC36,37. Diversos metanálisis confirman estos hallazgos e indican a la vez que los modelos más complejos son los que pueden ofrecer un beneficio añadido en supervivencia38–40. Algunos estudios han demostrado que los beneficios obtenidos se mantienen a largo plazo, aunque probablemente sea necesaria una intervención continua41,42. En relación con el funcionamiento de las UIC, existen diversas propuestas de medidas de desempeño, unas referidas al manejo del proceso y otras a indicadores de procesos y resultados de la UIC43.
Los retos actuales que afrontan las UIC o los programas de IC son múltiples: su generalización en el sistema sanitario, la incorporación de nuevas estrategias de gestión clínica y su integración real en los distintos niveles asistenciales implicados. Jaarsma et al.44 realizaron una encuesta a 673 hospitales en 43 países europeos, y encontraron que solo 7 países tenían programas especializados de IC en más del 30% de sus centros. Los resultados del recientemente publicado proyecto MOSAIC (Mapa de la Organización de la Insuficiencia Cardiaca en España) muestran que en los últimos años ha habido un tímido crecimiento en el número y la complejidad de las UIC en nuestro país45. Resultados semejantes se han encontrado en países de nuestro entorno46.
Uno de los retos a los que se enfrenta el análisis de las UIC en nuestro país es normalizar su clasificación determinando qué «programas» se puede identificar como «unidades» de IC, así como su nivel de complejidad. En este sentido, la European Society of Cardiology Heart Failure Association ha propuesto un conjunto de estándares para los programas de asistencia a la IC47.
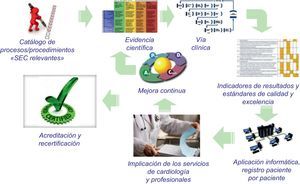
EL PROYECTO SEC-EXCELENTE DE LA SOCIEDAD ESPAÑOLA DE CARDIOLOGÍALa Sociedad Española de Cardiología (SEC) ha establecido como uno de sus objetivos prioritarios para los próximos años asegurar la calidad en el manejo clínico de los pacientes con «enfermedades del área del corazón»48. Para ello ha puesto en marcha, dentro del proyecto SEC-Calidad, el proyecto SEC-Excelente, un programa de evaluación y certificación de procesos asistenciales en servicios de cardiología, cuya filosofía básica se resume en la figura. Para que se pueda acreditar la calidad de la actuación es imprescindible garantizar el cumplimiento de unos estándares mínimos, mensurables y objetivos49. Dada la enorme importancia de la IC, basada en los argumentos anteriormente expuestos, el Comité Ejecutivo del proyecto SEC-Excelente decidió que el primer proceso que se desarrollara fuera el de IC.
El proyecto SEC-Excelente en insuficiencia cardiaca. Metodología de la elaboración de estándares y tipos de unidades de insuficiencia cardiacaEn España, a pesar de que el seguimiento y el cumplimiento de las recomendaciones de la guía europea por los servicios de cardiología son excelentes50, hay notables diferencias en resultados (mortalidad, reingresos) entre hospitales5. La elaboración por la SEC de los estándares de proceso y UIC se enmarca en las estrategias del Sistema Nacional de Salud de abordaje a la cronicidad51 y de cardiopatía isquémica52,53.
El Comité de SEC-Excelente en IC recibió el encargo de definir estándares tanto del manejo (proceso) clínico del paciente con IC como de las UIC en las que participan los servicios y unidades de cardiología. El comité se constituyó con expertos propuestos por el Comité Ejecutivo del proyecto SEC-Excelente y la Sección de Insuficiencia Cardiaca de la SEC. El comité elaboró una propuesta de estándares basándose en la evidencia científica, organizativa y de gestión disponible incluyendo el documento de estándares y recomendaciones del área del corazón48, INCARDIO54, las guías de la European Society of Cardiology (ESC)55, el American College of Cardiology (ACC)56,57, el NICE (National Institute for Health and Clinical Excellence)58–60 y un importante número de otras entidades científico-profesionales61,62 y algunas comunidades autónomas63. La propuesta de estándares elaborada se sometió a información de los presidentes de las secciones científicas y las sociedades filiales de la SEC, así como de los jefes de servicio de cardiología socios de la SEC.
El comité elaboró y definió tres aspectos: a) tipología y nomenclatura de UIC; b) estándares de los distintos tipos de unidades propuestas, y c) estándares del proceso general de IC. Cada servicio de cardiología podrá solicitar la acreditación del proceso de IC y de los distintos tipos de unidades de las que disponga. El proceso de acreditación parte de una propuesta voluntaria del servicio implicado solicitando al comité de SEC-Excelente su inclusión en el proceso de evaluación. El comité de SEC-Excelente analizará el cumplimiento de los estándares (tabla 1, tabla 2 y tabla 3) mediante un proceso de auditoría externa, que será validado por miembros del Comité de SEC-Excelente en IC. El cumplimiento de los estándares de calidad por un servicio o unidad llevará a la acreditación de Excelencia en IC por parte de la SEC. Esta acreditación de Excelencia no tendrá validez indefinidamente, sino que se deberá revaluar periódicamente para comprobar que el servicio sigue cumpliendo los estándares propuestos de calidad y resultados. Con el objetivo de garantizar la factibilidad del proceso, se desarrollará en una primera etapa una fase piloto con un pequeño grupo de hospitales que incluya una equilibrada distribución regional de los servicios y la tipología de las unidades (atendiendo a su mayor o menor grado de complejidad). Una vez comprobada la fiabilidad del proceso, se pondrá a disposición de todos los servicios y unidades de cardiología de centros públicos y privados de España, para que puedan solicitar, de forma totalmente voluntaria, la acreditación de Excelencia en IC por parte de la SEC.
Estándares de las unidades comunitarias de insuficiencia cardiaca
| Estructura organizativa y de gestión del proceso | |
| UCIC.EOGCP.1 | En las áreas donde se articule el proceso de la IC, se debe haber establecido: 1. Un acuerdo de creación entre los «actores e instituciones» basado en un pacto asistencial de base territorial que incluya compromisos en términos de indicadores clave de desempeño 2. Un comité operativo que englobe los elementos de ese programa 3. Un organigrama de gestión |
| Cartera de servicios | |
| UCIC.CS.1 | Ámbito geográfico y poblacional (equipos de atención primaria integrados) definidos |
| UCIC.CS.2 | Integración en una sola cartera de servicios conjunta de todos los recursos útiles en el proceso de manejo de la IC, tanto de base hospitalaria como los disponibles en atención primaria u otros dispositivos comunitarios |
| UCIC.CS.3 | Oferta de las modalidades asistenciales de atención de hospitalización, consulta externa y hospital de día |
| UCIC.CS.4 | Oferta de consulta (paciente/cuidador con enfermería) e interconsulta (profesional sanitario de atención primaria) mediante, al menos, correo electrónico o teléfono móvil, así como otras TIC |
| UCIC.CS.5 | Disponibilidad de estudios hematológicos y de análisis clínicos de rutina. Electrocardiografía |
| UCIC.CS.6 | Disponibilidad de determinación de péptidos natriuréticos |
| UCIC.CS.7 | Disponibilidad de ecocardiografía transtorácica |
| UCIC.CS.8 | Oferta de educación del paciente y el cuidador |
| UCIC.CS.9 | Oferta de rehabilitación, propia o en su centro de referencia, a los pacientes sin otra condición o dispositivo que lo impida, basada en ejercicio en grupo supervisado, que incluya educación y apoyo psicológico |
| UCIC.CS.10 | Servicio de farmacia y posibilidad de interconsulta con los servicios, propios o en hospital de referencia, de geriatría/medicina interna, psicología clínica, nutrición, asistencia social y recursos de cuidados paliativos |
| Recursos humanos | |
| UCIC.RRHH.1 | Debe estar nombrado un responsable de la UCIC. El responsable del proceso debe tener formación en IC |
| UCIC.RRHH.2 | Debe haber una enfermera con experiencia en IC asignada a la UCIC |
| UCIC.RRHH.3 | Debe haberse constituido un equipo multidisciplinario de atención a la IC, integrado al menos por un cardiólogo y/o internista con formación en IC, un representante de los médicos de los equipos de atención primaria del ámbito de influencia del hospital y una enfermera con experiencia en IC |
| UCIC.RRHH.4 | La tasa recomendada por la ESC de cardiólogos o internistas con formación en IC y enfermeras con experiencia en IC es de 1 profesional por cada 100.000 habitantes |
| UCIC.RRHH.5 | Talleres de formación para médicos de familia, enfermeras hospitalarias y enfermeras de AP |
| UCIC.RRHH.6 | Rotaciones formativas de los referentes de IC en la UCIC hospitalaria |
| UCIC.RRHH.7 | Sesiones de actualización durante las reuniones periódicas del grupo de trabajo (como mínimo semestrales) |
| Equipamiento/procedimientos | |
| UCIC.E&P.1 | Local de consulta dedicado a la UCIC |
| UCIC.E&P.2 | Puestos de hospital de día específicos de la unidad |
| UCIC.E&P.3 | Camas dedicadas a cardiología |
| UCIC.E&P.4 | Unidad de cuidados críticos cardiológicos o de medicina intensiva (niveles 2 o 3 de la Critical Care Society) |
| UCIC.E&P.5 | Disponibilidad de ecógrafo |
| UCIC.E&P.6 | ECG de 12 derivaciones |
| Proceso | |
| UCIC.P.1 | Elaboración de un proceso o ruta asistencial integrados para el manejo de la IC, consensuados con los miembros del equipo multidisciplinario, que deben cumplir con los criterios diagnósticos y las recomendaciones de manejo terapéutico de la guía de la ESC |
| UCIC.P.2 | Definición de los flujos de pacientes dentro del proceso/ruta asistencial y los métodos de identificación, etiquetado e inclusión en el proceso asistencial |
| UCIC.P.3 | Definición de los criterios y las vías de derivación entre dispositivos asistenciales, incluida la derivación a la UIC especializada y avanzada |
| UCIC.P.4 | Definición de las transiciones dentro del proceso/ruta asistencial en toda la evolución del paciente |
| UCIC.P.5 | Vía clínica para el seguimiento estructurado de pacientes susceptibles de atención en domicilio |
| UCIC.P.6 | Vía clínica para el seguimiento estructurado de pacientes en seguimiento con telemedicina |
| UCIC.P.7 | Protocolo de seguimiento ambulatorio en el ámbito de hospital de día |
| UCIC.P.8 | Proceso conjunto de planificación del alta hospitalaria y transición hospital-domicilio |
| UCIC.P.9 | Debe haberse establecido un proceso de seguimiento estructurado para la detección precoz de la descompensación y la optimización terapéutica del paciente frágil mediante una vía clínica específica basada en la intervención domiciliaria (gestoras de casos) |
| UCIC.P.10 | Debe haberse desarrollado un proceso específico para el paciente con IC y enfermedad crónica avanzada en las fases finales de la vida |
| UCIC.P.11 | Debe existir un programa estructurado de educación al paciente y los cuidadores en el autocuidado de la IC que incluya habilidades para reconocer signos de alarma tempranos de empeoramiento de la IC |
| Resultados | |
| ICR.1 | Tasa de mortalidad intrahospitalaria por IC (diagnóstico principal) ajustada por riesgo |
| ICR.2 | Tasa de mortalidad a los 30 días, 3 meses y al año |
| ICR.3 | Tasa de reingresos hospitalarios (todas las causas, enfermedad arterial coronaria como causa principal, IC como causa principal) ajustados por riesgo |
| ICR.4 | Tasa de reingresos a los 30 días, 3 meses y al año |
| ICR.5 | Frecuentación por IC |
| ICR.6 | Tasa poblacional de estancias totales/año |
| ICR.7 | Tasa poblacional de estancias totales/año de mayores de 65 años |
| ICR.8 | Tasa poblacional de consultas en servicios de urgencia por descompensación de la IC |
| ICR.9 | Tasa poblacional de consultas en servicios de urgencias por descompensación de la IC de mayores de 65 años |
| Sistema de información | |
| SI.1 | La unidad y el servicio de cardiología deben informar los registros de la SEC (registro RECALCAR), estatales y del Servicio Nacional de Salud, y estar incorporados a un sistema de benchmarking de indicadores de procesos y resultados con las demás UIC |
| SI.2 | La unidad participará en el registro de la Sección de Insuficiencia Cardiaca: Heart Failure Long-term Registry, realizado en colaboración con la ESC |
| SI.3 | Identificación de la tipología de IC: ICFEr (sistólica) o ICFEp (diastólica) en los informes de alta de cardiología |
CS: cartera de servicios; E&P: equipamiento y procedimientos; EAC: enfermedad arterial coronaria; ECG: electrocardiograma; EOGCP: estructura organizativa y de gestión del proceso; ESC: European Society of Cardiology; IC: insuficiencia cardiaca; ICFEp: insuficiencia cardiaca con fracción de eyección conservada; ICFEr: insuficiencia cardiaca con fracción de eyección reducida; P: proceso; R: resultados; RRHH: recursos humanos; SEC: Sociedad Española de Cardiología; SI: sistemas de información; TIC: tecnología de la información y las comunicaciones; UIC: unidad de insuficiencia cardiaca; UCIC: unidad comunitaria de insuficiencia cardiaca.
Estándares de las unidades especializadas de insuficiencia cardiaca
| Estructura organizativa y de gestión del proceso | |
| UEIC.EOGCP.1 | En las áreas donde se articule el proceso de la IC, se debe haber establecido: 1. Un acuerdo con las unidades comunitarias de IC en el ámbito de influencia de la UEIC, así como con la unidad avanzada de IC, incluyendo compromisos en términos de indicadores de desempeño clave 2. Un comité operativo que englobe los elementos de ese programa 3. Un organigrama de gestión |
| Cartera de servicios | |
| UEIC.CS.1 | Oferta de las modalidades asistenciales de atención de hospitalización, consulta externa, hospital de día y consulta |
| UEIC.CS.2 | Guardia de presencia física de cardiología permanente todos los días del año |
| UEIC.CS.3 | Oferta de consulta (paciente/cuidador con enfermería) e interconsulta (profesional sanitario de atención primaria) mediante al menos correo electrónico o teléfono móvil, así como otras TIC |
| UEIC.CS.4 | Disponibilidad de estudios hematológicos y de análisis clínicos de rutina. Electrocardiografía |
| UEIC.CS.5 | Disponibilidad de determinación de péptidos natriuréticos |
| UEIC.CS.6 | Disponibilidad (o protocolo de derivación a su centro de referencia) de biopsia endomiocárdica y anatomía patológica de endomiocardio |
| UEIC.CS.7 | Disponibilidad de ecocardiografía transtorácica y transesofágica |
| UEIC.CS.8 | Disponibilidad de laboratorio de hemodinámica y electrofisiología |
| UEIC.CS.9 | Unidad de cuidados críticos cardiológicos (recomendable) o unidad de medicina intensiva (niveles 2 o 3 de la Critical Care Society) |
| UEIC.CS.10 | Disponibilidad de RM cardiaca y TC coronaria |
| UEIC.CS.11 | Administración de fármacos inotrópicos intravenosos |
| UEIC.CS.12 | Disponibilidad de implante y seguimiento de DAI/resincronizador |
| UEIC.CS.13 | Oferta de educación del paciente y el cuidador |
| UEIC.CS.14 | Oferta de rehabilitación a los pacientes sin otra condición o dispositivo que lo impida, basada en ejercicio en grupo supervisado, que incluya educación y apoyo psicológico |
| UEIC.CS.15 | Servicios de farmacia, geriatría/medicina interna, psicología clínica, nutrición y recursos de cuidados paliativos, en el propio hospital o en hospital de referencia |
| Recursos humanos | |
| UEIC.RRHH.1 | Debe estar nombrado un cardiólogo responsable de la UIC con formación avanzada en IC |
| UEIC.RRHH.2 | Debe haber una enfermera con experiencia en IC asignada a la UIC |
| UEIC.RRHH.3 | La tasa recomendada por la ESC de cardiólogos con formación en IC y enfermeras con experiencia en IC es de 1 profesional por cada 100.000 habitantes |
| UEIC.RRHH.4 | Debe haberse constituido un equipo multidisciplinario de atención a la IC, integrado por al menos un cardiólogo con formación avanzada en IC, un internista con formación avanzada en IC, un representante de los médicos de los equipos de atención primaria del ámbito de influencia del hospital, una enfermera con experiencia en IC, un geriatra/médico internista, un psicólogo clínico, un especialista en endocrinología y nutrición y un especialista en cuidados paliativos. Es recomendable la inclusión de un farmacólogo clínico en el equipo |
| UEIC.RRHH.5 | Programa estructurado de formación continuada de todos los miembros del equipo multidisciplinario, adecuado a las competencias profesionales que se requiere de cada uno de ellos |
| UEIC.RRHH.6 | Sesiones de actualización durante las reuniones periódicas del equipo multidisciplinario (como mínimo, semestrales) |
| Equipamiento/procedimientos | |
| UEIC.E&P.1 | Local de consulta dedicado a la UIC |
| UEIC.E&P.2 | Puestos de hospital de día específicos de la unidad |
| UEIC.E&P.3 | Camas dedicadas de cardiología |
| UEIC.E&P.4 | Unidad de cuidados críticos cardiológicos (recomendable) o unidad de medicina intensiva (nivel 3 de la Critical Care Society) |
| UEIC.E&P.5 | Disponibilidad de ecógrafo/ecografía transesofágica |
| UEIC.E&P.6 | ECG de 12 derivaciones |
| UEIC.E&P.7 | Laboratorio de hemodinámica |
| UEIC.E&P.8 | Laboratorio de electrofisiología |
| UEIC.E&P.9 | RM cardiaca y TC coronaria |
| UEIC.E&P.10 | Implante de DAI y resincronización cardiaca |
| Proceso | |
| UEIC.P.1 | Elaboración de un proceso asistencial para el manejo de la IC, consensuado con los miembros del equipo multidisciplinario, que debe cumplir con los criterios diagnósticos y las recomendaciones de manejo terapéutico de la guía de la ESC |
| UEIC.P.2 | Protocolo específico para la indicación y el seguimiento de pacientes tributarios de dispositivos o soluciones avanzadas para la IC (Heart Team) |
| UEIC.P.3 | Definición de los flujos de pacientes dentro del proceso asistencial y de los métodos de identificación, etiquetado e inclusión en el proceso asistencial |
| UEIC.P.4 | Definición de los criterios y las vías de derivación entre dispositivos asistenciales, incluida la derivación a la unidad avanzada de IC |
| UEIC.P.5 | Definición de las transiciones dentro del proceso/ruta asistencial a lo largo de la evolución del paciente |
| UEIC.P.6 | Vía clínica para el seguimiento estructurado de pacientes susceptibles de atención en domicilio |
| UEIC.P.7 | Vía clínica para el seguimiento estructurado de pacientes en seguimiento con telemedicina |
| UEIC.P.8 | Protocolo de seguimiento ambulatorio en el ámbito de hospital de día |
| UEICE.P.9 | Proceso conjunto de planificación del alta hospitalaria y transición hospital-domicilio |
| UEIC.P.10 | Debe haberse establecido un proceso de seguimiento estructurado para la detección precoz de la descompensación y la optimización terapéutica del paciente frágil mediante una vía clínica específica basada en la intervención domiciliaria (gestoras de casos) |
| UEIC.P.11 | Debe haberse desarrollado un proceso específico para el paciente con IC y enfermedad crónica avanzada en las fases finales de la vida |
| UEIC.P.12 | Debe existir un programa estructurado de educación al paciente y los cuidadores en el autocuidado de la IC que incluya habilidades para reconocer signos de alarma tempranos de empeoramiento de la IC |
| Resultados | |
| ICR.1 | Tasa de mortalidad intrahospitalaria por IC (diagnóstico principal) ajustada por riesgo |
| ICR.2 | Tasa de mortalidad a los 30 días, 3 meses y al año |
| ICR.3 | Tasa de reingresos hospitalarios (todas las causas, EAC como causa principal, IC como causa principal) ajustados por riesgo |
| ICR.4 | Tasa de reingresos a los 30 días, 3 meses y al año |
| ICR.5 | Frecuentación por IC |
| ICR.6 | Tasa poblacional de estancias totales/año |
| ICR.7 | Tasa poblacional de estancias totales/año de mayores de 65 años |
| ICR.8 | Tasa poblacional de consultas en servicios de urgencia por descompensación de la IC |
| ICR.9 | Tasa poblacional de consultas en servicios de urgencia por descompensación de la IC de mayores de 65 años |
| Sistema de información | |
| SI.1 | La unidad y el servicio de cardiología deben informar los registros de la SEC (registro RECALCAR, registro de DAI), estatales y del Servicio Nacional de Salud y estar incorporados a un sistema de benchmarking de indicadores de procesos y resultados con las demás UIC |
| SI.2 | La unidad participará en el registro de la Sección de Insuficiencia Cardiaca: Heart Failure Long-term Registry, realizado en colaboración con la ESC |
| SI.3 | Identificación de la tipología de IC: ICFEr |
| SI.4 | Identificación de la tipología de IC: ICFEr (sistólica); ICFEp (diastólica) en los informes de alta de cardiología |
CS: cartera de servicios; DAI: desfibrilador automático implantable; E&P: equipamiento y procedimiento; EAC: enfermedad arterial coronaria; ECG: electrocardiograma; EOGCP: estructura organizativa y de gestión del proceso; ESC: European Society of Cardiology; IC: insuficiencia cardiaca; ICFEp: insuficiencia cardiaca con fracción de eyección preservada; ICFEr: insuficiencia cardiaca con fracción de eyección reducida; P: proceso; R: resultados; RM: resonancia magnética; RRHH: recursos humanos; SEC: Sociedad Española de Cardiología; SI: sistemas de información; TC: tomografía computarizada; TIC: tecnologías de la información y las comunicaciones; UIC: unidad de insuficiencia cardiaca; UEIC: unidad especializada de insuficiencia cardiaca.
Estándares de las unidades avanzadas de insuficiencia cardiaca
| Estructura organizativa y de gestión del proceso | |
| UAIC.EOGCP.1 | En las áreas donde se articule el proceso de la IC, se debe haber establecido: 1. Un acuerdo con las unidades especializadas de IC en el ámbito de influencia de la UAIC que incluya compromisos en términos de indicadores de desempeño clave 2. Un comité operativo que englobe los elementos de ese programa 3. Un organigrama de gestión |
| Cartera de servicios | |
| UAIC.CS.1 | Oferta de las modalidades asistenciales de atención de hospitalización, consulta externa, hospital de día y consulta |
| UAIC.CS.2 | Guardia de presencia física de cardiología permanente todo los días del año |
| UAIC.CS.3 | Oferta de consulta (paciente/cuidador con enfermería) e interconsulta (profesional sanitario de atención primaria) mediante al menos correo electrónico o teléfono móvil, así como otras TIC |
| UAIC.CS.4 | Disponibilidad de estudios hematológicos y de análisis clínicos de rutina. Electrocardiografía |
| UAIC.CS.5 | Disponibilidad de determinación de péptidos natriuréticos |
| UAIC.CS.6 | Biopsia endomiocárdica y disponibilidad de anatomía patológica de endomiocardio |
| UAIC.CS.7 | Disponibilidad de ecocardiografía transtorácica y transesofágica en la unidad |
| UAIC.CS.8 | Disponibilidad de laboratorio de hemodinámica y electrofisiología |
| UAIC.CS.9 | Unidad de cuidados críticos cardiológicos (recomendable) o unidad de medicina intensiva (nivel 3 de la Critical Care Society) |
| UAIC.CS.10 | Disponibilidad de RM cardiaca y TC coronaria |
| UAIC.CS.11 | Disponibilidad de implante y seguimiento de DAI y resincronización cardiaca |
| UAIC.CS.12 | Disponibilidad de AVM |
| UAIC.CS.13 | Disponibilidad de trasplante cardiaco y cirugía compleja de remodelado ventricular |
| UAIC.CS.14 | Administración de fármacos inotrópicos intravenosos |
| UAIC.CS.15 | Oferta de educación del paciente y el cuidador |
| UAIC.CS.16 | Oferta de rehabilitación a los pacientes sin otra condición o dispositivo que lo impida, basada en ejercicio en grupo supervisado, que incluya educación y apoyo psicológico |
| UAIC.CS.17 | Integración de otros servicios o unidades que añadan valor a la unidad, como medicina interna/geriatría, psicología clínica, farmacia, endocrinología y nutrición, asistencia social y recursos de cuidados paliativos u otros, dependiendo de la cartera de servicios del hospital |
| Recursos humanos | |
| UAIC.RRHH.1 | Debe estar nombrado un cardiólogo responsable de la UIC con formación avanzada en IC |
| UAIC.RRHH.2 | Debe haber una enfermera con experiencia en IC asignada a la UIC |
| UAIC.RRHH.3 | La tasa recomendada por la ESC de cardiólogos o internistas con formación en IC y enfermeras con experiencia en IC es de 1 profesional por cada 100.000 habitantes |
| UAIC.RRHH.4 | Debe haberse constituido un equipo multidisciplinario de atención a la IC, integrado por al menos un cardiólogo con formación avanzada en IC, un cirujano cardiovascular especializado en cirugía de la IC avanzada, un anestesista especializado en cirugía cardiaca y manejo de la enfermedad tromboembólica intraoperatoria, un médico intensivista especialista en el manejo de pacientes tras cirugía cardiaca, trasplante cardiaco y AVM, un hematólogo especialista en hemostasia para el manejo de la antiagregación y la anticoagulación tras el implante de la AVM, un médico rehabilitador, un dietista/nutricionista/endocrinólogo para optimización del estado nutricional ante y después del implante, una enfermera con experiencia en IC, un farmacólogo clínico, un internista/geriatra, un psicólogo clínico y un especialista en cuidados paliativos |
| UAIC.RRHH.5 | Programa estructurado de formación continuada de todos los miembros del equipo multidisciplinario, adecuado a las competencias profesionales que se requieren de cada uno de ellos |
| UAIC.RRHH.6 | Sesiones de actualización durante las reuniones periódicas del equipo multidisciplinario (como mínimo, semestrales) |
| Equipamiento/procedimientos | |
| UAIC.E&P.1 | Local de consulta dedicado a la UIC |
| UAIC.E&P.2 | Puestos de hospital de día específicos de la unidad |
| UAIC.E&P.3 | Camas dedicadas de cardiología |
| UAIC.E&P.4 | Unidad de cuidados intensivos cardiológicos (recomendable) o de medicina intensiva (nivel 3 de la Critical Care Society) |
| UAIC.E&P.5 | Ecógrafo/ecografía transesofágica |
| UAIC.E&P.6 | ECG de 12 derivaciones |
| UAIC.E&P.7 | Laboratorio de hemodinámica |
| UAIC.E&P.8 | Laboratorio de electrofisiología |
| UAIC.E&P.9 | RM cardiaca y TC coronaria |
| UAIC.E&P.10 | Implante de DAI y resincronización cardiaca |
| UAIC.E&P.11 | AVM |
| UAIC.E&P.12 | Servicio de cirugía cardiovascular. Trasplante cardiaco y técnicas complejas de remodelado ventricular |
| UAIC.E&P.13 | Administración de fármacos inotrópicos intravenosos |
| Proceso | |
| UAIC.P.1 | Elaboración de un proceso asistencial para el manejo de la IC, consensuado con los miembros del equipo multidisciplinario, que debe cumplir los criterios diagnósticos y las recomendaciones de manejo terapéutico de la guía de la ESC |
| UAIC.P.2 | Proceso específico para la indicación y el seguimiento de pacientes tributarios de dispositivos o soluciones avanzadas para la IC (Heart Team) |
| UAIC.P.3 | Definición de los flujos de pacientes dentro del proceso y de los métodos de identificación, etiquetado e inclusión en el proceso asistencial |
| UAIC.P.4 | Definición de los criterios y las vías de derivación entre dispositivos asistenciales |
| UAIC.P.5 | Definición de las transiciones dentro del proceso/ruta asistencial a lo largo de la evolución del paciente |
| UAIC.P.6 | Vía clínica para el seguimiento estructurado de pacientes susceptibles de atención en domicilio |
| UAIC.P.7 | Vía clínica para el seguimiento estructurado de pacientes en seguimiento con telemedicina |
| UAIC.P.8 | Protocolo de seguimiento ambulatorio en el ámbito de hospital de día |
| UAIC.P.9 | Proceso conjunto de planificación del alta hospitalaria y transición hospital-domicilio |
| UAIC.P.10 | Debe haberse establecido un proceso de seguimiento estructurado para la detección precoz de la descompensación y la optimización terapéutica del paciente frágil mediante una vía clínica específica basada en la intervención domiciliaria (gestoras de casos) |
| UAIC.P.11 | Protocolo para evaluar, seleccionar y seguir a los pacientes con trasplante cardiaco y AVM |
| UAIC.P.12 | La unidad deberá haber desarrollado e implementado un código para la atención inmediata del shock cardiogénico |
| UAIC.P.13 | Debe haberse desarrollado un proceso específico para el paciente con IC y enfermedad crónica avanzada en las fases finales de la vida |
| UAIC.P.14 | Debe existir un programa estructurado de educación al paciente y los cuidadores en el autocuidado de la IC que incluya habilidades para reconocer signos de alarma tempranos de empeoramiento de la IC |
| Resultados | |
| ICR.1 | Tasa de mortalidad intrahospitalaria por IC (diagnóstico principal) ajustada por riesgo |
| ICR.2 | Tasa de mortalidad a los 30 días, 3 meses y al año |
| ICR.3 | Tasa de reingresos hospitalarios (todas las causas, EAC como causa principal, IC como causa principal) ajustadas por riesgo |
| ICR.4 | Tasa de reingresos a los 30 días, 3 meses y al año |
| ICR.5 | Frecuentación por IC |
| ICR.6 | Tasa poblacional de estancias totales/año |
| ICR.7 | Tasa poblacional de estancias totales/año de mayores de 65 años |
| ICR.8 | Tasa poblacional de consultas en servicios de urgencia por descompensación de la IC |
| ICR.9 | Tasa poblacional de consultas en servicios de urgencia por descompensación de la IC de mayores de 65 años |
| Sistema de información | |
| SI.1 | La unidad y el servicio de cardiología deben informar los registros de la SEC (registro RECALCAR, registro de DAI, registro de trasplante cardiaco), estatales y del Servicio Nacional de Salud, y estar incorporados a un sistema de benchmarking de indicadores de procesos y resultados con las demás UIC |
| SI.2 | La unidad participará en el registro de la Sección de Insuficiencia Cardiaca: Heart Failure Long-term Registry, realizado en colaboración con la ESC |
| SI.3 | Resultados de intervencionismo (quirúrgico o no) a corto y medio-largo plazo que incluyan una valoración específica de efectos adversos y calidad de vida a intervalos regulares |
| SI.4 | Identificación de la tipología de IC: ICFEr (sistólica); ICFEp (diastólica) en los informes de alta de cardiología |
AVM: asistencia ventricular mecánica; CS: cartera de servicios; DAI: desfibrilador automático implantable; E&P: equipamiento y procedimiento; EAC: enfermedad arterial coronaria; ECG: electrocardiograma; EOGCP: estructura organizativa y de gestión del proceso; ESC: European Society of Cardiology; IC: insuficiencia cardiaca; ICFEp: insuficiencia cardiaca con fracción de eyección preservada; ICFEr: insuficiencia cardiaca con fracción de eyección reducida; P: proceso; R: resultados; RM: resonancia magnética; RRHH: recursos humanos; SEC: Sociedad Española de Cardiología; SI: sistemas de información; TC: tomografía computarizada; TIC: tecnologías de la información y las comunicaciones; UIC: unidad de insuficiencia cardiaca; UAIC: unidad avanzada de insuficiencia cardiaca.
La SEC clasificará a las UIC por su nivel de complejidad (cartera de servicios), en:
- •
Unidad comunitaria de insuficiencia cardiaca (UCIC)
- •
Unidad especializada de insuficiencia cardiaca (UEIC)
- •
Unidad avanzada de insuficiencia cardiaca (UAIC)
La tabla 1, la tabla 2 y la tabla 3 muestran las características y estándares de estos tipos de unidades.
Estándares de las unidades de insuficiencia cardiacaLos estándares seleccionados para cada tipo de unidad atienden a los siguientes dominios:
- •
Estructura organizativa y de gestión del proceso
- •
Cartera de servicios
- •
Recursos humanos
- •
Equipamiento/procedimientos
- •
Proceso asistencial
- •
Sistema de información
- •
Indicadores de resultados
Su aspecto nuclear es el desarrollo de un programa multidisciplinario, basado en enfermería, que integre los procesos y dispositivos asistenciales para la IC de la atención primaria y hospitalaria creando una UIC multidisciplinaria de base hospitalaria, cuyos elementos organizativos y de gestión relevantes han descrito Abel Diéguez et al.64 y Comín-Colet et al36.
Estructura organizativa y de gestión del procesoUn estándar común para los tres tipos de UIC es que dispongan de una estructura de gestión del proceso asistencial, que debe incluir, como mínimo: a) un acuerdo de creación entre los «actores e instituciones» basado en un pacto asistencial de base territorial que incluya compromisos en indicadores clave de desempeño; b) haber definido un comité operativo que englobe los elementos de ese programa, y c) tener establecido un organigrama de gestión. El programa necesariamente debe integrar al ámbito asistencial de la atención primaria, especialmente en el caso de las UCIC y las UEIC.
Cartera de serviciosLa cartera de servicios de una UCIC debe ser la básica para garantizar la implantación del programa (tabla 1). Es un requisito relevante integrar en una sola cartera de servicios conjunta todos los recursos dedicados al proceso de manejo de la IC, tanto de base hospitalaria como los disponibles en atención primaria. Es recomendable que los profesionales de atención primaria integrados en el programa puedan solicitar la determinación de péptidos natriuréticos ante la sospecha de IC60.
Recursos humanosEl responsable de la UCIC debe tener un nombramiento formal. En hospitales con ámbitos poblacionales inferiores a los 250.000 habitantes, el equipo multiprofesional puede ser liderado por un internista con formación avanzada en IC. Se recomienda que el responsable de formación tenga, como mínimo, un año de formación avanzada en IC (currículo europeo)65 o el nivel 1 del ACC66. Las UCIC deben tener una enfermera con experiencia en IC12,67–71 asignada a la UCIC que, en hospitales con ámbitos poblacionales inferiores a los 250.000 habitantes, puede compartir actividades con otros procesos no cardiológicos. Debe haberse constituido un equipo multidisciplinario de atención a la IC integrado, al menos, por un cardiólogo y/o internista con formación en IC, un representante de los médicos de los equipos de atención primaria del ámbito de influencia del hospital y una enfermera con experiencia en IC. La tasa recomendada por la ESC de cardiólogos o internistas con formación en IC y de enfermeras con experiencia en IC es de 1 profesional por cada 100.000 habitantes47.
Equipamiento/procedimientosProbablemente cualquier hospital de agudos del Sistema Nacional de Salud dispone del equipamiento preciso para desarrollar un programa de manejo sistemático de la IC, coordinado por una UCIC.
Proceso asistencialLa elaboración de un proceso o ruta asistencial integrada para el manejo de la IC, consensuado con los miembros del equipo multidisciplinario, es el elemento nuclear que caracteriza las UCIC. El proceso elaborado debe incorporar los criterios diagnósticos y las recomendaciones de manejo terapéutico de la guía de la ESC, avalada por la SEC55. Los instrumentos de relación con atención primaria son estándares mínimos para la acreditación de la UCIC36:
- •
La definición de los flujos de pacientes dentro del proceso/ruta asistencial y de los métodos de identificación, etiquetado e inclusión en el proceso asistencial.
- •
La definición de los criterios y las vías de derivación entre dispositivos asistenciales, incluida la derivación a la UEIC y UAIC.
- •
La definición de las transiciones dentro del proceso/ruta asistencial durante la evolución del paciente61,67.
- •
La elaboración de una vía clínica para el seguimiento estructurado de pacientes susceptibles de atención en domicilio13,19,21,26,34.
- •
La elaboración de una vía clínica para el seguimiento estructurado de pacientes en seguimiento con telemedicina.
- •
Protocolo de seguimiento ambulatorio en el ámbito de hospital de día.
- •
Proceso conjunto de planificación del alta hospitalaria y transición hospital-domicilio61,67.
- •
Proceso de seguimiento estructurado para la detección precoz de la descompensación y la optimización terapéutica del paciente frágil mediante una vía clínica específica basada en la intervención domiciliaria (gestoras de casos)67,69.
- •
Proceso específico para el paciente con IC y enfermedad crónica avanzada en las fases finales de la vida69.
- •
Programa estructurado de educación al paciente y cuidadores en el autocuidado de la IC que incluya habilidades para reconocer signos de alarma tempranos de empeoramiento de la IC.
El desarrollo de sistemas información que permitan la elaboración de registros72 que posibiliten un mejor conocimiento de los procesos asistenciales de cardiología en nuestro medio es un elemento esencial del proyecto SEC-Excelente. Los estándares seleccionados para este dominio son:
- •
La UCIC y el servicio de cardiología deben informar los registros de la SEC (registro RECALCAR y otros), estatales y del Servicio Nacional de Salud, y estar incorporados a un sistema de benchmarking de indicadores de procesos y resultados con las demás UIC.
- •
Se recomienda participación de la UCIC en el registro de la Sección de Insuficiencia Cardiaca (Heart Failure Long-term Registry), realizado en colaboración con la ESC73.
- •
Identificación de la tipología de IC —IC con fracción de eyección reducida (sistólica) o IC con fracción de eyección preservada (diastólica)— en los informes de alta de cardiología.
La investigación sobre resultados de los servicios sanitarios (outcomes research) está recibiendo un creciente interés, especialmente en la provisión de servicios74–76, y se emplea para la comparación entre servicios sanitarios77 e incluso del desempeño entre países. Entre los indicadores de resultados que más se utilizan, están los referidos a mortalidad y reingresos, con métodos de ajuste de riesgo para hacer que los servicios sean homogéneamente comparables entre sí. La obtención de indicadores de resultados para ponerlos en relación con la información disponible sobre el manejo del paciente (sistemas de información) es un aspecto clave del proyecto SEC-Excelente. Los indicadores seleccionados para la UCIC son:
- •
Tasa de mortalidad intrahospitalaria por IC (diagnóstico principal) ajustada por riesgo.
- •
Tasa de mortalidad a los 30 días, 3 meses y al año.
- •
Tasa de reingresos hospitalarios (todas las causas, enfermedad arterial coronaria como causa principal, IC como causa principal) ajustados por riesgo.
- •
Tasa de reingresos a los 30 días, 3 meses y al año.
- •
Frecuentación por IC.
- •
Tasa poblacional de estancias totales/año.
- •
Tasa poblacional de estancias totales/año de mayores de 65 años.
- •
Tasa poblacional de consultas en servicios de urgencia por descompensación de la IC.
- •
Tasa poblacional de consultas en servicios de urgencia por descompensación de la IC de mayores de 65 años.
El objetivo es que la SEC proporcione un mecanismo de benchmarking a los servicios y las unidades de cardiología y UCIC que participen en sus registros para que esta información pueda incorporarse al programa de mejora continua de cada unidad y servicio.
Unidades especializadas de insuficiencia cardiacaEstas unidades deben estar en condiciones de desarrollar un programa integral para el manejo de pacientes con IC47, exceptuando las técnicas que, por complejidad, seguridad y eficiencia, requieren concentrarlas en UIC de referencia: las UAIC. En este apartado se refieren solamente los aspectos diferenciales de las UEIC respecto de las UCIC.
Cartera de serviciosLa cartera de servicios de una UEIC debe garantizar la implantación prácticamente completa del programa (tabla 2). En las UEIC con ámbito poblacional de influencia superior a los 250.000 habitantes (que constituirán el grueso de este tipo de unidades), el servicio o la unidad de cardiología debería disponer de camas dedicadas y guardia de presencia física y la UEIC de puestos de hospital de día dedicados a la unidad. Otros requisitos de la cartera de servicio de estas unidades son: disponibilidad de resonancia magnética cardiaca y tomografía computarizada coronaria; la posibilidad de administrar fármacos inotrópicos intravenosos y la posibilidad de implantar y hacer el seguimiento de desfibriladores automáticos implantables y resincronizadores.
Recursos humanosEl responsable de la UEIC debe ser cardiólogo y tener un nombramiento formal. Se recomienda que el responsable de formación tenga, como mínimo, 2 años de formación avanzada en IC (currículo europeo)65 o el nivel 2 o 3 del ACC66. Las UEIC deben tener una enfermera con experiencia en IC, asignada a la unidad. La tasa recomendada por la ESC de cardiólogos con formación en IC y enfermeras con experiencia en IC es la misma que para las UCIC.
Equipamiento/procedimientosUna UEIC deberá disponer del equipamiento preciso para prestar su cartera de servicios que incluya, al menos, un local de consulta y puestos de hospital de día específicos de la unidad, camas de hospitalización convencional dedicadas a cardiología, unidad de cuidados críticos cardiológicos (recomendable) o unidad de medicina intensiva, disponibilidad de ecógrafo y ecografía transesofágica en el servicio o unidad de cardiología y laboratorio de hemodinámica, electrofisiología, resonancia magnética cardiaca y tomografía computarizada coronaria. La UEIC debe realizar implante de desfibriladores automáticos implantables y resincronización cardiaca.
Proceso asistencialLa elaboración de un proceso asistencial para el manejo de la IC, consensuado con los miembros del equipo multidisciplinario, que debe cumplir con los criterios diagnósticos y las recomendaciones de manejo terapéutico de la guía de la ESC55 es el requisito más relevante de este dominio, y la elaboración de un protocolo específico para la indicación y el seguimiento de pacientes tributarios de dispositivos o soluciones avanzadas para la IC (Heart Team), el estándar más específico de las UEIC. Los demás estándares no se diferencian de los del proceso en las UCIC.
Sistema de informaciónLos estándares relativos a este dominio son superponibles a los de las UCIC. Como especificidad, derivada de su cartera de servicios, las unidades de cardiología vinculadas a la UEIC deberán participar en los registros de la Sección de Hemodinámica y Cardiología Intervencionista y la Sección de Electrofisiología y Arritmias (ablación y desfibrilador automático implantable).
Indicadores de resultadosLos indicadores de resultados son superponibles a los de las UCIC.
Unidades avanzadas de insuficiencia cardiacaEstas unidades deben estar en condiciones de desarrollar un programa integral para el manejo de pacientes con IC47, incluidas las técnicas que, por su complejidad, seguridad y eficiencia, requieren estar concentradas en este tipo de unidades. En este apartado se refieren solamente a los aspectos diferenciales de las UAIC respecto de las UEIC.
Cartera de serviciosLa cartera de servicios de una UAIC debe garantizar la implantación completa del programa (tabla 3). En las UAIC el servicio o la unidad de cardiología deben disponer de camas dedicadas y guardia de presencia física y la UAIC, de puestos de hospital de día dedicados a la unidad. Requisitos adicionales de la cartera de servicio de estas unidades respecto de las UEIC son la disponibilidad de biopsia endomiocárdica, asistencia ventricular mecánica, trasplante cardiaco y cirugía compleja de remodelado ventricular.
Recursos humanosEl responsable de la UAIC debe ser cardiólogo y tener un nombramiento formal. Se recomienda que el responsable de formación tenga, como mínimo, 3 años de formación avanzada en IC (currículo europeo)65 o el nivel 3 del ACC66.
Equipamiento/procedimientosLa UAIC deberá disponer del equipamiento preciso para prestar su cartera de servicios, incluidas la biopsia endomiocárdica y la asistencia ventricular mecánica. El servicio o la unidad de cardiología vinculados a la UAIC deberán tener laboratorio de hemodinámica, intervencionismo y electrofisología. El hospital donde esté ubicada la UAIC deberá contar con un servicio de cirugía cardiovascular.
Proceso asistencialLa elaboración de un proceso asistencial para el manejo de la IC, consensuado con los miembros del equipo multidisciplinario, que debe cumplir con los criterios diagnósticos y las recomendaciones de manejo terapéutico de la guía de la ESC55 es el requisito más relevante de este dominio, así como la elaboración de un protocolo específico para la indicación y el seguimiento de pacientes tributarios de dispositivos o soluciones avanzadas para la IC (Heart Team), que incluya un protocolo para evaluar, seleccionar y seguir a los pacientes con trasplante cardiaco y asistencias y un código para la atención inmediata del shock cardiogénico.
Sistema de informaciónLos estándares relativos a este dominio son superponibles a los de las UEIC. Participación en el Registro Español de Trasplante Cardiaco y en el Registro Español de Asistencias Circulatorias.
Indicadores de resultadosLos indicadores de resultados son superponibles a los de las demás UIC.
CONCLUSIONESLa IC es un proceso complejo para cuya correcta atención es necesario un cambio organizativo en la atención a los pacientes que la padecen. Esta organización de la asistencia a la IC debe basarse en un sistema de UIC de distintos niveles de complejidad (comunitarias, especializadas, avanzadas), coordinadas entre sí y que cumplan unos estándares de calidad adecuados a las evidencias disponibles, tal como se presentan en este documento
CONFLICTO DE INTERESESNinguno.