La tormenta arrítmica (TA) se define como la aparición de tres o más episodios de taquicardia/fibrilación ventricular en 24 horas que requieran tratamiento antitaquicárdico o cardioversión/desfibrilación1. Habitualmente, el número de episodios es mucho más alto, lo que provoca una situación de extrema gravedad. El papel que desempeña el sistema nervioso simpático en esta situación está ampliamente descrito2, y su bloqueo se ha demostrado efectivo para el control de dichas situaciones3. Los primeros trabajos se centraron en el bloqueo simpático como tratamiento del síndrome de QT largo congénito en pacientes refractarios al tratamiento con bloqueadores beta, y recientemente se ha aplicado en el tratamiento de la TA4.
El objetivo de nuestro estudio es presentar la experiencia acumulada en una serie de casos con TA refractaria, definida como aquella que persiste tras la aplicación de las medidas habituales para el control tanto de la TA como de sus desencadenantes, tratados mediante bloqueo simpático transitorio (BST).
Se realizó BST en pacientes con diagnóstico de TA refractaria, a juicio del médico responsable, sin especificación previa del criterio de refractariedad al tratamiento por duración, número de episodios o tolerancia a estos. El bloqueo transitorio del ganglio estrellado izquierdo (BTGEI) fue la primera aproximación para el BST en todos los pacientes, y para los casos recurrentes o con control inicial pobre se planeó realizar bloqueo bilateral mediante anestesia epidural torácica. El BTGEI se realizó mediante punción anterior ecoguiada en la región paratraqueal, y se llevó a cabo en la unidad coronaria a la cabecera del enfermo, por personal del servicio de anestesia. Se realizó también la colocación ecoguiada de un catéter blando para la infusión continua de ropivacaína al 0,2%. La dosis media de la infusión fue de 7ml/h, con una dosis inicial de 6ml/h y una dosis máxima de 12ml/h. La valoración de la eficacia del bloqueo simpático se realizó mediante observación clínica, vigilando la aparición de datos clínicos indicativos de síndrome de Horner en caso de BTGEI, y mediante la valoración de la sensibilidad al dolor en el plano anterior del tórax en los casos de anestesia epidural torácica. En todos los pacientes el BST fue una medida adicional al tratamiento habitual y nunca sustituyó ni motivó la retirada de ningún fármaco del tratamiento basal de los pacientes. En dos casos no se consiguió un adecuado control eléctrico a pesar del uso de bolos de anestésico local, por lo que se realizó anestesia epidural torácica empleando igualmente ropivacaína al 0,2%. Se retiró el bloqueo simpático tras un periodo de 48 horas de estabilidad eléctrica y según criterio del equipo médico.
La efectividad de la técnica se evaluó mediante el registro del número de episodios, definidos como arritmias ventriculares sostenidas, antes y después del BST. La comparación estadística de la reducción del número de episodios anteriores y posteriores al BTGEI se realizó con el test de Wilcoxon para datos emparejados.
Desde marzo de 2012 hasta diciembre de 2014 se realizó BST a ocho pacientes con diagnóstico de TA refractaria, cuya mediana de edad era de 58 años y el 75% presentaba disfunción sistólica grave del ventrículo izquierdo. Las características basales, el desencadenante y el tratamiento inicial de todos los casos se exponen en la tabla.
Características basales, desencadenante, tratamiento inicial y seguimiento de todos los casos
| Edad | Sexo | Enfermedad de base | Desencadenante | Tipo de arritmia | Portador de DAI | FEVI (%) | IOT | BCPIAo | Fármacos | Técnica de BS | N° días de BS | Coronario grafía | Revascularización | Muerte hospitalaria | Causa de muerte | Recurrencia | Seguimiento(tiempo) | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 57 | Varón | Cardiopatía isquémica | Fallo cardiaco | TV polimorfa | No | 12 | Sí | Sí | BB, amiodarona, lidocaína | BTGEI | 5 | No | No | No | No | Vivo, no nuevos ingresos (33 meses) | |
| 2 | 81 | Varón | Valvulopatía degenerativa | QT largo adquirido | TV polimorfa | No | 60 | Sí | No | Magnesio | BTGEI | 4 | No | No | Sí | Sepsis - NAVM | No | Fallecido |
| 3 | 58 | Varón | Miocardiopatía dilatada | Sepsis/fallo cardiaco | TV polimorfa | Sí | 26 | No | No | BB, amiodarona | BTGEI | 6 | No | No | Sí | Fallo cardiaco | No | Fallecido |
| 4 | 58 | Varón | Miocardiopatía dilatada | Destete del ventilador | TV polimorfa | No | 31 | Sí | No | BB, amiodarona, procainamida | BTGEI | 10 | Sí | No | No | Sí (7 días) | Vivo, no nuevos ingresos (13 meses) | |
| 5 | 58 | Varón | Miocardiopatía dilatada | Fallo cardiaco | TV polimorfa | Sí | 25 | Sí | No | BB, procainamida | BTGEI/AET | 9/6 | No | No | No | No | Vivo, trasplantado (12 meses) | |
| 6 | 71 | Varón | Cardiopatía isquémica | Fallo cardiaco | TV polimorfa | Sí | 15 | Sí | No | Amiodarona | BTGEI | 6 | Sí | No | Sí | Arritmia ventricular | Sí (3 días) | Fallecido |
| 7 | 49 | Mujer | Sin cardiopatía estructural | Desconocido | TV polimorfa | No | 61 | No | No | BB, amiodarona | BTGEI/AET | 2/2 | Sí | No | No | No | Vivo, no nuevos ingresos (2 meses) | |
| 8 | 58 | Varón | Cardiopatía isquémica | Fallo cardiaco | TV polimorfa | No | 25 | Sí | Sí | BB, amiodarona | BTGEI | 9 | Sí | No | Sí | Isquemia arterial | Sí (11 días) | Fallecido |
AET: anestesia epidural torácica; BB: bloqueadores beta; BCPIAo: balón de contrapulsación intraaórtico; BS: bloqueo simpático; BTGEI: bloqueo transitorio del ganglio estrellado izquierdo; DAI: desfibrilador automático implantable; FEVI: fracción de eyección del ventrículo izquierdo; IOT: intubación orotraqueal; NAVM: neumonía asociada a ventilación mecánica; TV: taquicardia ventricular.
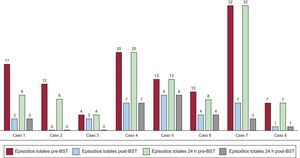
Tras el inicio del bloqueo simpático se objetivó, como muestra la figura, una reducción de los episodios arrítmicos en las primeras 24 horas en seis de los ocho pacientes; el número de episodios totales y en las 24 horas posteriores al BTGEI se redujo de manera significativa (p<0,05). En las primeras 24 horas tras la interrupción del bloqueo simpático, tres pacientes (37%) presentaron recurrencia, de los cuales dos respondieron adecuadamente a un nuevo BTGEI y el otro no lo necesitó por responder a las medidas convencionales.
La mortalidad fue del 50% (casos 2, 3, 6 y 8), y solo un paciente (caso 6) murió por causa arrítmica. Se realizó ablación con catéter de taquicardia ventricular en un paciente (caso 4), y trasplante cardiaco electivo en otro (caso 5). El seguimiento en cada caso se expone en la tabla. Hay que destacar que en todos los pacientes el bloqueo simpático fue transitorio y su utilización no interfirió en el tratamiento habitual de estos pacientes, incluida la consideración de tratamientos definitivos como la ablación con catéter o el trasplante cardiaco, y tampoco se detectó ninguna complicación relacionada con el procedimiento.
Los resultados de nuestro estudio sugieren la utilidad del BST para el control de la TA refractaria. En nuestro trabajo usamos las técnicas habituales de BST sin recurrir en ningún caso a medidas definitivas, a diferencia de otros abordajes descritos en la literatura, en los cuales se han utilizado intervenciones como la simpatectomía quirúrgica5 o la ablación de la cadena ganglionar simpática por videotoracoscopia en la cavidad pleural.
Los resultados están limitados fundamentalmente por el pequeño tamaño de la muestra y por el carácter observacional y retrospectivo del estudio. Por otro lado, debido a motivos asistenciales y de organización no es posible conocer de manera retrospectiva el número exacto de TA refractarias que se presentaron durante el periodo de estudio (marzo de 2012 a diciembre de 2014).