Full English text available from: www.revespcardiol.org/en
El artículo publicado en Revista Española de Cardiología que describe el seguimiento de 10 años tras la ablación septal con alcohol (ASA) de pacientes con miocardiopatía hipertrófica obstructiva (MCHO) constituye una oportuna aportación a la literatura médica sobre el tema1. Aunque la serie presentada es una experiencia temprana con una técnica que sigue evolucionando, los alentadores resultados a largo plazo son un buen presagio para la siguiente generación de pacientes tratados con ASA tras lo que se espera sea un ensayo adecuado de tratamiento médico. El número de pacientes incluidos en esta serie de cinco centros es escaso, como lo es el de pacientes tratados con miectomía quirúrgica. Sería interesante saber si el uso de tratamiento de reducción septal ha aumentado con el paso del tiempo. Además, habría sido interesante saber si la población tratada con miectomía quirúrgica difería de la tratada con ASA o si la decisión se tomó basándose en el conocimiento experto y en los medios disponibles en el centro.
Los autores afirman claramente en su discusión que los resultados de la miectomía septal o de la ASA dependen tanto de la experiencia del operador como del conocimiento de la propia enfermedad. Al igual que otros autores, hemos puesto de manifiesto que las tasas de éxitos y de complicaciones de la ASA mejoran significativamente tras un volumen de operaciones > 50 pacientes2. Por lo tanto, sería de prever que los resultados a largo plazo de la ASA en España mejoraran aún más con el aumento de la experiencia de los centros. Hay un equilibrio entre el mayor volumen de alcohol utilizado en la intervención para producir mejores resultados hemodinámicos y las posibles consecuencias nocivas a largo plazo por el remodelado adverso del miocardio y las arritmias ventriculares. La media de 3,7 ml de alcohol utilizada en el estudio comentado es mayor que los 1,5-2,0 ml empleados por los centros con más experiencia y puede explicar la necesidad de trasplante y desfibriladores automáticos implantables (DAI) en esta cohorte de pacientes. La selección de las ramas más pequeñas de las arterias perforantes septales, que van a parar directamente a la región del movimiento anterior sistólico con contacto septal empleando inyecciones de contraste ecográfico, permite utilizar menores volúmenes de alcohol, al tiempo que se mantienen unos resultados hemodinámicos óptimos. Con la experiencia se introducen también otros cambios de la técnica, como el uso de cables de marcapasos temporales enroscados, flexibles y pequeños para evitar la perforación del miocardio.
La población de pacientes del estudio que se comenta aquí parece constituir una cohorte ideal para el uso de la ASA. Se trata principalmente de mujeres de edad avanzada en las que hay un aumento del riesgo de miectomía septal. Es interesante señalar que al 42% de los pacientes se les había implantado un marcapasos antes de la intervención de ASA, lo que limita la complicación preocupante, y más frecuente, de bloqueo cardiaco completo, que puede producirse horas o días después de la ASA. A la vista de estos resultados, cabe prever que el número de ASA en esa población concreta aumente en España.
En una reciente entrevista, el Dr. Braunwald afirmó que «en una mirada retrospectiva a toda mi carrera, el trabajo sobre la miocardiopatía hipertrófica ha sido sin duda el más excitante que he hecho nunca»3. La miocardiopatía hipertrófica es una enfermedad joven y, aunque la primera descripción anatómica de una hipertrofia muscular difusa del infundíbulo de salida del ventrículo izquierdo se publicó en 19074, la primera descripción contemporánea data de la década de los cincuenta5, y a medida que ha aumentado nuestro conocimiento sobre esta enfermedad o grupo de entidades patológicas, este ha sido un tema que ha generado interés y fascinación. En los últimos 60 años hemos asistido a importantes avances en nuestro conocimiento de la evolución natural de esta enfermedad, el papel que desempeña la obstrucción y otros mecanismos como la función diastólica, el descubrimiento de las interrelaciones de la genética molecular y diferentes abordajes terapéuticos.
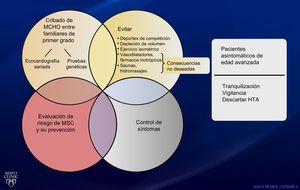
En la figura 1 se indican los aspectos clave en el manejo del paciente. Este artículo se centra en los abordajes utilizados para el control de los síntomas en los pacientes con obstrucción, que es el tema del artículo de De la Torre Hernández et al1, pero el examen de detección en los familiares de primer grado de pacientes con MCHO y la estratificación del riesgo de muerte súbita cardiaca y su prevención con un DAI son también aspectos cruciales en el manejo del paciente6. Sea cual sea su estado sintomático, los pacientes con MCHO deben evitar los deportes de competición, la depleción de volumen, los fármacos vasodilatadores e inotrópicos y el ejercicio isométrico y deben tener precaución en el uso de saunas e hidromasajes. Debe fomentarse un ejercicio aerobio de baja intensidad como parte de un estilo de vida saludable, así como el control de los factores de riesgo que pueden contribuir a la enfermedad cardiovascular6.
El énfasis puesto en los métodos quirúrgicos y percutáneos de tratamiento de reducción septal no debe distraer del hecho de que, en la mayoría de los pacientes remitidos a una evaluación inicial, se podrá controlar los síntomas con medios farmacológicos7. Los objetivos del tratamiento médico son reducir el gradiente y la demanda miocárdica de oxígeno inducidos por el ejercicio y prolongar el periodo de llenado diastólico. La piedra angular del tratamiento son los bloqueadores beta, solos o en combinación con verapamilo y diltiazem, mientras que el uso de disopiramida es más variable. Estos fármacos se han ensayado y probado y se utilizan desde hace aproximadamente 50 años; los mecanismos que explican su efecto beneficioso son lógicos3,6. No obstante, conviene señalar la relativa escasez de datos objetivos sobre la eficacia del tratamiento farmacológico. Spoladore7 revisó la literatura publicada entre 1950 y 2011 e identificó 45 estudios con un total de tan solo 2.121 pacientes. De estos estudios, solamente 40 eran prospectivos, 7 incluían a 50 pacientes o más y solo 5 estudios eran controlados y aleatorizados. No obstante, la experiencia clínica es favorable y el movimiento se demuestra andando, en el sentido de que el éxito clínico se mide con la mejora de los síntomas y con la ausencia de efectos adversos de la medicación.
Después de una larga pausa, parece haber un resurgimiento del interés por identificar posibles nuevos objetivos terapéuticos en la MCHO. Entre ellos se encuentran los antagonistas de la aldosterona y de la angiotensina II para prevenir la fibrosis miocárdica7, la perhexilina, que es un modulador metabólico que modifica la energética miocárdica y mejora la eficacia metabólica intracelular8, y la ranolazina, un inhibidor potente de la corriente tardía de sodio, que puede influir, a su vez, en el manejo anormal de la energía y la arritmogenicidad7. Otros fármacos, como la ivabradina, la ranolazina y los activadores de monofosfato cíclico de guanosina, teóricamente pueden ser útiles para abordar la isquemia subendotelial miocárdica. El grado en que estos nuevos productos modificarán el tratamiento farmacológico de la MCHO está aún por determinar.
MIECTOMÍA SEPTAL QUIRÚRGICALa primera operación correctiva para aliviar la obstrucción del infundíbulo de salida la describió Morrow en el National Institute of Health y Kirklin y Ellis en la Mayo Clinic4 en 1961. No obstante, en los primeros años el riesgo operatorio fue considerable y la cirugía quedó limitada a unos pocos centros. Además, era una época en que la entidad de la obstrucción verdadera seguía siendo objeto de controversia4,9,10. Sin embargo, se produjo un importante estímulo para el uso de métodos quirúrgicos y percutáneos para el tratamiento de la reducción septal cuando Maron et al11 demostraron que se producían gradientes del infundíbulo de salida del ventrículo izquierdo en reposo o durante el ejercicio en casi un 70% de los pacientes, y que esto se asociaba a síntomas y evolución clínica adversa.
Con los años, la miectomía quirúrgica transaórtica ha pasado a ser una intervención más segura, y la mortalidad en centros expertos es actualmente inferior al 1%. La operación es también más amplia y la extirpación del infundíbulo de salida es más extensa e incluye con frecuencia la resección de la parte media del tabique ventricular (resección de aproximadamente 7 cm)6,12. En algunos pacientes, la miectomía quirúrgica se combina con intervenciones adicionales de reparación del aparato valvular mitral, pero por fortuna rara vez es necesaria la sustitución de dicha válvula12,13. La operación resulta en una eliminación casi completa del gradiente y la regurgitación mitral, y a los 5 años aproximadamente el 95% de los pacientes se encuentran en clase funcional I o II de la New York Heart Association. La supervivencia a largo plazo es excelente y equivale a la de los controles de iguales edad y sexo; a los 10 años, estaban libres de muerte relacionada con la MCHO el 95% y libres de muerte súbita cardiaca el 99%14,15. En una comparación no aleatorizada, la supervivencia de una cohorte de la Clínica Mayo tratada con miectomía quirúrgica fue significativamente mejor que en una cohorte con MCHO no operada de Minneapolis, Florencia y Nápoles. Se observó que la cirugía eliminaba el exceso de mortalidad debido a la obstrucción en sí. No obstante, aunque los resultados tardíos de la miectomía septal indican que la mortalidad relacionada con la MCHO, la muerte súbita cardiaca y la tasa de descargas de los DAI son inferiores a lo esperado; no se dispone de datos de ensayos clínicos aleatorizados que respalden los resultados de mortalidad como único criterio para indicar la cirugía. En la era moderna, las indicaciones para la cirugía no se han modificado, siguen siendo la presencia de síntomas causantes de un deterioro significativo de la calidad de vida a pesar de un tratamiento médico adecuado. La reciente guía de la American College of Cardiology Foundation/American Heart Association asigna a la miectomía quirúrgica una recomendación de clase IIA y afirma que esta es «la primera consideración en la mayoría de los pacientes con MCHO elegibles»6.
ABLACIÓN SEPTAL CON ALCOHOLLa ASA es una intervención mucho más reciente, descrita por primera vez en 199516. Las indicaciones son similares a las de la miectomía, es decir, la presencia de síntomas limitantes después de probar adecuadamente un tratamiento médico. Esta técnica es especialmente útil para pacientes que no son candidatos adecuados a la cirugía (recomendación de clase IIA de la guía). Para pacientes buenos candidatos quirúrgicos pero que claramente prefieren evitar la cirugía, tras una «discusión detallada y equilibrada», se asigna a la ASA una indicación de grado IIB6.
Un reciente estudio de la Clínica Mayo ha puesto de manifiesto que hay una curva de aprendizaje considerable que influye en los resultados de la ASA2 y la tasa de complicaciones es superior que en un grupo de iguales edad y sexo tratado con miectomía septal, sobre todo por la necesidad de implantar marcapasos permanente y una tasa inferior pero significativa de taponamiento y arritmias ventriculares tempranas17. La reducción del gradiente y la mejora de los síntomas están bien documentadas, pero la reducción del gradiente y el grado de alivio sintomático parecen ser algo mejores tras la miectomía, sobre todo en pacientes < 65 años.
Sigue habiendo preocupación de fondo respecto al riesgo de arritmias ventriculares malignas después de la ASA. Dicha preocupación se basa en la morfología del área de infarto, según las imágenes de la resonancia magnética18 y otras técnicas, lo cual implica que la tasa de descargas de DAI es sustancialmente superior después de la ASA6,14,19. En este estudio de seguimiento de 10 años de De la Torre Hernández et al., resulta tranquilizador que la tasa de muerte súbita cardiaca o de descargas de DAI sea baja, como lo ha sido en un reciente estudio de seguimiento de 7 años de la Clínica Mayo20.
MARCAPASOS BICAMERAL PERMANENTESe propuso el implante de marcapasos bicameral como tratamiento alternativo para los pacientes con MCHO sintomática6, pero posteriormente se demostró que gran parte de la mejora percibida se debía principalmente a un efecto placebo21. Actualmente, el implante de marcapasos permanente solo está indicado para pacientes que sufran trastorno de la conducción y no sean candidatos a tratamiento de reducción septal. No obstante, con los pacientes sintomáticos portadores de un DAI por otras razones, es razonable realizar un ensayo de uso de marcapasos bicameral6.
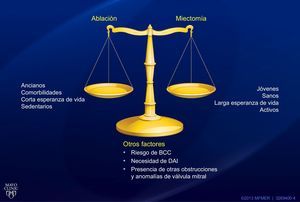
En la guía se insiste repetidamente en la necesidad de que la MCHO se trate en centros de excelencia que tengan acceso a todas las modalidades diagnósticas y terapéuticas, incluido el consejo genético. A la espera de disponer de nuevos datos, nuestro enfoque del tratamiento de reducción septal consiste en mantener la miectomía septal quirúrgica como patrón de referencia en los pacientes jóvenes, sanos, activos y con una esperanza de vida larga (figura 2). La ASA es una alternativa excelente para los pacientes de más edad y sedentarios que, en función de la edad y las comorbilidades, son candidatos quirúrgicos subóptimos. Otros factores —riesgo de bloqueo cardiaco completo previo a la intervención, presencia de anomalías intrínsecas del aparato valvular mitral y necesidad de DAI— influirán también en la decisión.
CONCLUSIONESPor lo que respecta al tratamiento de los pacientes sintomáticos con MCHO, ¿cuáles son los próximos pasos por dar? Es cierto que hay necesidad de nuevos abordajes farmacológicos, pero es de suponer que habrá que esperar bastante antes de que estos nuevos enfoques lleguen al ámbito clínico. Por lo que respecta a la comparación de la miectomía septal y la ASA, un ensayo controlado y aleatorizado sería ciertamente el método de referencia, pero es improbable que se realice un estudio de ese tipo22. Ya conocemos los resultados a corto plazo de ambas intervenciones, y la asignación aleatoria de un número elevado de pacientes con un largo periodo de seguimiento simplemente no es realista. Hay una clara necesidad de registros observacionales4 que incluyan información detallada de los aspectos técnicos de ambas intervenciones y de los resultados adversos. Es de esperar que la experiencia multicéntrica de España pueda ampliarse a un registro nacional mucho más amplio que incluya a todos los pacientes con MCHO tratados farmacológicamente y con ambas formas de tratamiento de reducción septal. Esto podría contribuir de manera importante a una valoración de la eficacia comparada.
En 2014 sabemos mucho más sobre lo que nos falta por conocer. Las comparaciones existentes de ASA y miectomía septal quirúrgica son retrospectivas y limitadas y, como tales, vulnerables al sesgo de publicación y de selección4. Ha llegado el momento de realizar estudios colaborativos amplios y prospectivos que aporten los datos necesarios para realizar evaluaciones de la eficacia comparada. Para ejercer una medicina basada en la evidencia, el pilar esencial debe ser una base de datos potente.
CONFLICTO DE INTERESESNinguno.