La dextrotransposición de grandes arterias es una cardiopatía congénita cianótica caracterizada por discordancia ventriculoarterial (aorta conectada al ventrículo derecho y arteria pulmonar conectada al izquierdo). La cirugía de switch auricular, descrita por Mustard, recanaliza el flujo sanguíneo desde las venas cavas a la válvula mitral y desde las venas pulmonares a la válvula tricúspide mediante parches de pericardio. En la evolución de esta cirugía se han observado estenosis y dehiscencias de los canales venosos1.
Se describe nuestra experiencia en el tratamiento percutáneo de las lesiones evolutivas de la cirugía de Mustard. Se analizan variables generales y hemodinámicas de los pacientes y las técnicas del procedimiento percutáneo. Las variables cualitativas se presentan como distribución de frecuencias y las cuantitativas, como media ± desviación estándar o mediana [intervalo intercuartílico]. Se analizaron con las pruebas estadísticas correspondientes (coeficiente de correlación de Pearson, de la χ2 o la exacta de Fisher y de la t de Student).
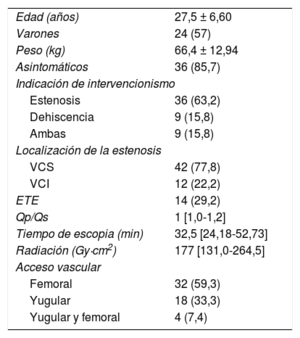
Entre noviembre de 2008 y febrero de 2017, se realizaron 54 intervenciones percutáneas en 42 pacientes, cuyas características generales se describen en la tabla.
Características demográficas (54 intervenciones en 42 pacientes)
| Edad (años) | 27,5 ± 6,60 |
| Varones | 24 (57) |
| Peso (kg) | 66,4 ± 12,94 |
| Asintomáticos | 36 (85,7) |
| Indicación de intervencionismo | |
| Estenosis | 36 (63,2) |
| Dehiscencia | 9 (15,8) |
| Ambas | 9 (15,8) |
| Localización de la estenosis | |
| VCS | 42 (77,8) |
| VCI | 12 (22,2) |
| ETE | 14 (29,2) |
| Qp/Qs | 1 [1,0-1,2] |
| Tiempo de escopia (min) | 32,5 [24,18-52,73] |
| Radiación (Gy·cm2) | 177 [131,0-264,5] |
| Acceso vascular | |
| Femoral | 32 (59,3) |
| Yugular | 18 (33,3) |
| Yugular y femoral | 4 (7,4) |
ETE: ecocardiografía transesofágica; VCI: vena cava inferior; VCS: vena cava superior.
Los valores expresan n (%), media ± desviación estándar o mediana [intervalo intercuartílico].
Se repermeabilizaron con éxito 9 de 11 canales con obstrucción completa (8 del superior [72,7%], 2 del inferior y 1 de ambos) (vídeo del material suplementario); 3 pacientes con trombosis venosa femoral bilateral requirieron acceso transhepático para facilitar el intervencionismo. Se perforó el canal con el extremo rígido de una guía de coronarias (n = 8) o con guía de radiofrecuencia Nykanen (n = 3), y después se dilató secuencialmente con balones de angioplastia y se implantó un stent (9 stents CP).
El tiempo de escopia fue de 58,2 ± 24,88 min y la dosis de radiación, 251 [159,0-365,0] Gy·cm2.
En 44 pacientes se observó estenosis de algún canal venoso (33 del superior, 10 del inferior y 1 de ambos) y se implantaron 42 stents (28 CP, 10 CP recubiertos y otros: Intrastent Max, LD Max, EV3), con longitudes entre 26 y 45 mm. El calibre del canal aumentó de 7 ± 3,3 a 14 ± 5,7 mm (p < 0,001). El tiempo de escopia fue de 32,9 [24,33-52,73] min y la dosis de radiación, 187 [131,0-264,5] Gy·cm2.
Se observaron 18 dehiscencias, 5 con shunt bidireccional, aunque todos los pacientes se desaturaban con el ejercicio. Se trató con éxito a 13 (72,2%) mediante implante de 7 stents CP recubiertos, 5 dispositivos de cierre de comunicación interauricular y 1 de cierre de ductus. El tiempo de escopia fue 32,9 [24,45-50,30] min y la radiación, 179 [133,0-270,8] Gy·cm2.
Hubo 9 complicaciones: aleteo auricular (n = 2), disfunción del cable de marcapasos tras implante de stent (n = 3) y complicaciones menores (seudoaneurisma, fístula arteriovenosa femoral, neuroapraxia, derrame pleural leve, hematoma inguinal). Todas se resolvieron adecuadamente y no hubo mortalidad relacionada con los procedimientos.
El tiempo de seguimiento fue de 2,8 ± 1,84 (máximo, 8,4) años, y en los controles radiográficos y ecocardiográficos no se observaron reestenosis ni fracturas de los stents. Se indicó a todos los pacientes antiagregación con ácido acetilsalicílico, sin complicaciones.
El 33,3% (n = 14) eran portadores de marcapasos endovenosos: 9 presentaron una estenosis del canal superior que requirió implante de stent sobre los cables de marcapasos; en 3 casos se observó una disfunción del cable, que en 1 caso requirió recambio.
Se presenta la serie más amplia de intervencionismo percutáneo en pacientes con cirugía de Mustard publicada hasta el momento. Hill et al.2, en 2012, describieron 29 intervenciones en 22 pacientes con cirugía de Mustard; observaron obstrucción de la vena cava superior en el 72%; 5 pacientes presentaban obstrucción completa del canal venoso superior, perforada con el extremo rígido de una guía o con aguja transeptal. A los portadores de marcapasos se les retiró el cable antes del implante del stent en la vena cava superior.
Recientemente, otra serie ha descrito el intervencionismo en 20 pacientes con switch auricular3. En 2 casos de obstrucción completa, emplearon un catéter de radiofrecuencia, con una dehiscencia como complicación. En 2 casos se implantó un stent sobre los cables de marcapasos, y después no se observó disfunción del cable.
En nuestra experiencia, considerando que el 85% de nuestros pacientes estaban asintomáticos, se emplea habitualmente la cardiorresonancia magnética para detectar precozmente las lesiones en los canales venosos. A los pacientes portadores de marcapasos (no compatibles con la cardiorresonancia magnética), ante la sospecha de obstrucción, se les practica cateterismo o angiografía por tomografía computarizada para el diagnóstico.
El empleo del catéter de radiofrecuencia en obstrucciones completas es una novedad que se viene usando en los últimos 2 años, sin complicaciones4. La perforación con este catéter requiere tener las referencias anatómicas óptimas para evitar complicaciones. Para ello es recomendable un equipo biplano y la inyección simultánea de contraste desde las partes distal y proximal de la obstrucción. En algunos pacientes con obstrucción femoral bilateral, se opta por el abordaje transhepático que permite realizar las angiografías adecuadas desde la parte inferior de la obstrucción.
La alta prevalencia de marcapasos endovenosos y la frecuente necesidad de estudios electrofisiológicos requieren una adecuada permeabilidad de los accesos vasculares. La presencia de cables de marcapasos en el canal venoso superior acelera la estenosis, por ello se debería considerar el implante de stent en la vena cava superior antes del marcapasos.
El tratamiento percutáneo de las lesiones evolutivas tras la cirugía de Mustard es factible y seguro. La cardiorresonancia magnética es la técnica de diagnóstico óptima para pacientes asintomáticos. La perforación con radiofrecuencia puede ser una opción segura y eficaz en los casos de obstrucción completa. El abordaje transhepático es factible y necesario en algunos pacientes para asegurar el éxito de la intervención.
A todo el equipo médico-quirúrgico de cardiología pediátrica del Hospital Ramón y Cajal que ha trabajado durante los últimos 40 años en beneficio de estos pacientes, con una mención especial a los Dres. Bermúdez Cañete y Herráiz, que fueron los pioneros en la realización de estos procedimientos en nuestro centro.