La tromboembolia pulmonar (TEP) masiva se caracteriza por hipotensión arterial mantenida o shock cardiogénico, o ambos, y presenta una alta mortalidad hospitalaria. El tratamiento, además de las medidas de soporte hemodinámico y respiratorio, incluye la anticoagulación y la fibrinólisis sistémica. Entre un tercio y la mitad de los pacientes presentan contraindicación para la trombolisis, principalmente por cirugía mayor reciente, traumatismo, etc., y en aproximadamente el 8% de los casos esta resulta fallida1. En estas situaciones puede realizarse una embolectomía quirúrgica en centros muy seleccionados, o alternativamente tratamiento percutáneo.
Desde el año 2013 se estableció en nuestro centro un protocolo para realizar intervencionismo percutáneo en pacientes con TEP masiva con contraindicación para trombolisis. En este periodo de tiempo han ingresado 24 pacientes y se ha realizado intervencionismo en 5 (20%), por parte de cardiología intervencionista en horario de 24 horas. Anteriormente se habían realizado 3 casos, de manera esporádica. Por lo tanto, el tratamiento percutáneo se intentó en 8 pacientes: 6 (75%) presentaron parada cardiorrespiratoria por disociación electromecánica; en 3, el diagnóstico de sospecha inicial fue shock cardiogénico secundario a síndrome coronario agudo, realizándose el diagnóstico en la sala de hemodinámica; en dos, el diagnóstico etiológico se estableció por ecocardiografía transesofágica en quirófano, y en los restantes la confirmación fue mediante angiotomografía computarizada. Los hallazgos angiográficos y hemodinámicos se describen en la tabla. En 6 pacientes se observó oclusión trombótica de al menos una rama pulmonar y la presión pulmonar sistólica media fue de 56mmHg (desviación estándar: 16); en dos pacientes no se registraron las presiones por inestabilidad hemodinámica; en 5 pacientes se administraron dosis variables de trombolítico en bolos intraarteriales in situ, repartidos en ambas arterias pulmonares según la cantidad de trombo. Dado que la mayoría de los pacientes presentaban contraindicación para la trombolisis sistémica, la dosis habitual fue de aproximadamente un cuarto de la sistémica. En 7 pacientes se realizó tratamiento mecánico con fragmentación del trombo o aspiración (o ambas) si no se producía mejoría hemodinámica tras la trombolisis intraarterial, o simultáneamente cuando el estado del paciente era muy grave. En 1 paciente no se realizó tratamiento percutáneo al presentar trombosis en arterias segmentarias y con presión pulmonar normal. En 5 casos se realizó aspiración con catéter-guía de 8F usando un catéter Judkin de coronaria derecha o multipropósito introducido a través de un catéter deflectable de 8,5F (Agilis, St Jude Medical), que permite dirigir el catéter hacia las ramas principales o lobares afectadas. En todos los casos se extrajo una cantidad variable de trombo, y cuando esto ocurría, la luz del catéter-guía de 8F se ocluía y había que retirarlo por completo. El uso del catéter Agilis permitió retirar los catéteres de 8F cuantas veces fue necesario sin perder la posición en el árbol pulmonar. La figura muestra el uso del catéter deflectable. Tras el tratamiento mecánico/trombolítico, se redujo de manera significativa la presión pulmonar sistólica (presión final de 37mmHg; desviación estándar: 6mmHg; p=0,007). El objetivo del procedimiento fue la caída de la presión pulmonar, con incremento de la sistémica y de la oxigenación pulmonar. Un paciente falleció en la sala, aunque todo el procedimiento se realizó en parada cardiaca (caso 6), y hubo dos muertes hospitalarias: 1 paciente falleció por hemorragia intracraneal a pesar de la administración de solo una cuarte parte de la dosis sistémica de trombolítico, y 1 paciente sufrió una parada cardiaca en el quirófano de cirugía vascular para reparar una hemorragia tras una fístula arteriovenosa secundaria a la punción venosa femoral del cateterismo, después del tratamiento percutáneo de la TEP con éxito.
Datos clínicos, características angiográficas y hemodinámicas, tipo de intervención percutánea, dosis de trombolisis in situ y evolución clínica
| Edad | Sexo | Técnica diagnóstica | Contraindicación trombolisis | Hallazgos angiográficos | PAPpreintervención | TL in situ (dosis) | Tratamiento transcatéter | PAP posintervención | Evolución | |
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 79 | Mujer | Angio-TC: TEP bilateral | TCE | Trombos en segmentarias bilaterales | 35/18 (24) | No | No | Asintomática (15 meses) | |
| 2 | 67 | Mujer | Cateterismo sospecha SCA | TCE | Oclusión completa APD | No registrada | Alteplasa 25mg (APD) | Fragmentación balón | No registrada | Fallecimiento hospitalario por HIC |
| 3 | 44 | Varón | Angio-TC: TEP bilateral | Cirugía de rodilla | Oclusión completa APD | 70/30 (45) | No | Aspiración 14F | 40/20 (26) | Fallecimiento hospitalario |
| 4 | 33 | Mujer | ETE: dilación/disfunción VD | Cirugía reimplante mano | Oclusión APD y ramas lobar inferior API | 60/20 (34) | Alteplasa 10mg APD y 5 API | Aspiración 8F | 35/15 (16) | Asintomática (6 meses) |
| 5 | 42 | Mujer | ETE: dilación/disfunción VD y trombo APD | Cirugía injerto piel | Oclusión APD | 51/21 (31) | Alteplasa 20mg APD | FragmentaciónpigtailAspiración 8F | 31/13 (19) | Asintomática (2 años) |
| 6 | 71 | Varón | Cateterismo sospecha SCA | No | Oclusión bilateral de APD y API | No registrada | Alteplasa50mg (TP) | Aspiración 8F | No registrada | Fallecimiento en sala |
| 7 | 68 | Varón | Angio-TC: TEP bilateral | Cirugía de cadera | Oclusión lobar superior | 43/18 (26) | No | Aspiración 8F | 35/15 (22) | Asintomático (7 años) |
| 8 | 70 | Varón | Cateterismo sospecha SCA | Cirugía de cadera | Oclusión completa APD | 80/40 (53) | Alteplasa20mg + 20mg (APD) | Fragmentación balón | 45/25 (31) | Asintomático (8 años) |
Angio-TC: angiografía por tomografía computarizada; APD: arteria pulmonar derecha; API: arteria pulmonar izquierda; ETE: ecocardiografía transesofágica; HIC: hemorragia intracraneal; PAP: presión arterial pulmonar; SCA: síndrome coronario agudo; TCE: traumatismo craneoencefálico; TEP: tromboembolia pulmonar; TL: trombolítico; TP: tronco pulmonar; VD: ventrículo derecho.
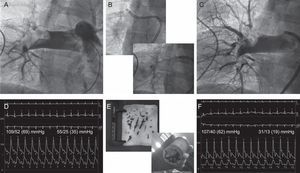
Paciente 5. A: angiografía que muestra un gran trombo alojado en la rama pulmonar derecha. B: aspiración del trombo usando un catéter deflectable que permite introducir un catéter-guía de 8F en su interior. C: angiografía final después del tratamiento mecánico/fibrinolítico que muestra trombo residual, pero con buena perfusión distal. D: presiones aórtica y pulmonar basales. E: muestra de trombos macroscópicos aspirados. F: presiones aórtica y pulmonar finales.
La mortalidad de la TEP masiva es muy alta (aproximadamente del 30%), y es 3 a 7 veces mayor en los pacientes con reanimación previa. En nuestro estudio la mortalidad es del 33%, teniendo en cuenta que en 1 paciente no se realizó intervencionismo y en otro se realizó todo el procedimiento en parada cardiaca prolongada. No existe ningún estudio aleatorizado que compare el tratamiento endovascular con la trombolisis o con la embolectomía quirúrgica, con lo que la evidencia existente procede de estudios observacionales. Un análisis sistemático que incluyó 594 pacientes (35 estudios) con TEP masiva halló un porcentaje de éxito, definido como resolución de la hipoxia, estabilización hemodinámica y alta hospitalaria, del 85,5% (entre el 40% y el 100%, según las series), con tan solo un 2,4% de complicaciones mayores1. La diferencia en la mortalidad con respecto a nuestro estudio probablemente se deba al perfil de los pacientes incluidos, considerando que en la presente serie la mayoría de los pacientes habían sufrido una parada cardiaca. El tratamiento endovascular, además de fragmentar y aspirar el trombo reduciendo la carga trombótica, tiene la ventaja de poder administrar el trombolítico in situ, lo que favorece su eficacia y disminuye el riesgo de hemorragia al administrarse dosis bajas. Solo se realizó aspiración/fragmentación del trombo en arterias principales y lobares, nunca en segmentarias, y se finalizó el procedimiento en cuanto se obtuvo una mejoría hemodinámica y respiratoria, con independencia del resultado angiográfico. Hubo una complicación grave derivada del procedimiento, que fue una fístula arteriovenosa femoral que requirió reparación vascular, y el paciente falleció por una probable retrombosis al retirar la anticoagulación.
Este estudio en un solo centro indica que el tratamiento percutáneo de la TEP masiva es eficaz y representa una alternativa a la embolectomía quirúrgica, cuando existe contraindicación para la fibrinólisis o esta resulte fallida. En España, el tratamiento percutáneo urgente de la TEP sería de fácil implementación en un gran número de hospitales con equipos de cardiología/radiología intervencionista de guardia.