La hipercolesterolemia es un importante factor de riesgo de enfermedad cardiovascular. La hipercolesterolemia familiar homocigota (HFho; OMIM #143890) es una enfermedad minoritaria causada por mutaciones en el gen del receptor de lipoproteínas de baja densidad (LDL). Se caracteriza por un valor extremadamente elevado de LDL en plasma, xantomas tendinosos y cutáneos y ateroesclerosis progresiva, y conduce a la muerte antes de los 30 años de edad si no se trata1. Los pacientes con HFho presentan un riesgo diverso de enfermedad cardiovascular e indudablemente constituyen una cohorte particular entre los pacientes con enfermedad cardiovascular. En consecuencia, es posible que el algoritmo utilizado habitualmente para evaluar el riesgo cardiovascular, la carga ateroesclerótica y la isquemia cardiaca inducible no sea apropiado1.
Está claro también que la gammagrafía de perfusión miocárdica debe indicarse con precaución para limitar la exposición a la radiación a lo largo de la vida. Por otra parte, las pruebas de estrés con cardiorresonancia magnética no están disponibles de manera generalizada o no están bien estandarizadas.
Teniendo en cuenta estas consideraciones y el trabajo previo2, se decidió realizar un seguimiento de la isquemia miocárdica de 4 hermanos con HFho mediante ecocardiografía de estrés de imagen dual para medir el movimiento de la pared y la reserva de flujo coronario (RFC) obtenida mediante Doppler de la parte media-distal de la arteria descendente anterior izquierda (DAI) durante una ecocardiografía de estrés con dipiridamol (DiSE-RFC).
La RFC puede medirse con varias técnicas invasivas y no invasivas, cuantitativamente mediante tomografía de emisión de positrones o mediante guía de flujo Doppler durante la coronariografía o mediante la velocidad del flujo sanguíneo coronario durante la DiSE. De entre estas técnicas, la ecocardiografía transtorácica permite un registro muy exacto de la velocidad del flujo en la parte media-distal de la DAI. La RFC en la DAI durante la DiSE muestra una excelente concordancia con las lecturas de la guía de flujo Doppler invasivas y una buena reproducibilidad3. Por esta razón, actualmente se emplea con más frecuencia en el laboratorio de ecocardiografía de estrés; las variabilidades intraobservador e interobservadores de las mediciones de registros Doppler son <10%4.
Se ha demostrado que la RFC muestra un valor pronóstico potente y aditivo en estudios multicéntricos a gran escala en pacientes con una enfermedad coronaria conocida o sospechada3. Una reducción de la RFC puede indicar una estenosis epicárdica de la arteria coronaria (habitual cuando la RFC es <1,8) o una enfermedad microvascular coronaria2,4 y, por consiguiente, probablemente sea un índice pronóstico adicional3,4.
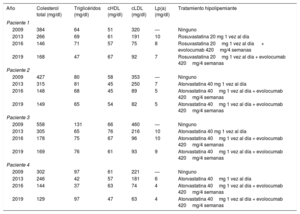
En el presente estudio se examinó a 4 hermanos con HFho que eran heterocigotos compuestos para mutaciones del gen del receptor de LDL5: 1 mujer (paciente 1), 2 hermanas gemelas (pacientes 2 y 3) y 1 varón (paciente 4), de 26, 24 y 18 años de edad respectivamente, a su ingreso en nuestra clínica lipídica en 2009. Todos ellos presentaban xantomas en el tendón de Aquiles desde la adolescencia, a los que no se había prestado atención hasta la edad de 19 años. Habían sido tratados, en el mejor de los casos, con dieta y tratamiento farmacológico múltiple hasta 2013, cuando, con la adición de evolocumab a un tratamiento de estatinas de alta intensidad, se obtuvo un perfil lipídico satisfactorio (tabla 1).
Perfil lipídico y tratamiento hipolipemiante de 4 hermanos heterocigotos compuestos para mutaciones del gen del receptor de LDL
| Año | Colesterol total (mg/dl) | Triglicéridos (mg/dl) | cHDL (mg/dl) | cLDL (mg/dl) | Lp(a) (mg/dl) | Tratamiento hipolipemiante |
|---|---|---|---|---|---|---|
| Paciente 1 | ||||||
| 2009 | 384 | 64 | 51 | 320 | — | Ninguno |
| 2013 | 266 | 69 | 61 | 191 | 10 | Rosuvastatina 20 mg 1 vez al día |
| 2016 | 146 | 71 | 57 | 75 | 8 | Rosuvastatina 20mg 1 vez al día + evolocumab 420mg/4 semanas |
| 2019 | 168 | 47 | 67 | 92 | 7 | Rosuvastatina 20mg 1 vez al día + evolocumab 420mg/4 semanas |
| Paciente 2 | ||||||
| 2009 | 427 | 80 | 58 | 353 | — | Ninguno |
| 2013 | 315 | 81 | 45 | 250 | 7 | Atorvastatina 40 mg 1 vez al día |
| 2016 | 148 | 68 | 45 | 89 | 5 | Atorvastatina 40mg 1 vez al día + evolocumab 420mg/4 semanas |
| 2019 | 149 | 65 | 54 | 82 | 5 | Atorvastatina 40mg 1 vez al día + evolocumab 420mg/4 semanas |
| Paciente 3 | ||||||
| 2009 | 558 | 131 | 66 | 460 | — | Ninguno |
| 2013 | 305 | 65 | 76 | 216 | 10 | Atorvastatina 40 mg 1 vez al día |
| 2016 | 178 | 75 | 67 | 96 | 10 | Atorvastatina 40mg 1 vez al día + evolocumab 420mg/4 semanas |
| 2019 | 169 | 76 | 61 | 93 | 9 | Atorvastatina 40mg 1 vez al día + evolocumab 420mg/4 semanas |
| Paciente 4 | ||||||
| 2009 | 302 | 97 | 61 | 221 | — | Ninguno |
| 2013 | 246 | 42 | 57 | 181 | 6 | Atorvastatina 40mg 1 vez al día |
| 2016 | 144 | 37 | 63 | 74 | 4 | Atorvastatina 40mg 1 vez al día + evolocumab 420mg/4 semanas |
| 2019 | 129 | 97 | 47 | 63 | 4 | Atorvastatina 40mg 1 vez al día + evolocumab 420mg/4 semanas |
cHDL: colesterol unido a lipoproteínas de alta densidad; LDL: lipoproteínas de baja densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; Lp(a): lipoproteína(a).
Todos los pacientes estaban asintomáticos por lo que respecta a angina y disnea. Sin embargo, presentaban alteraciones leves de la repolarización ventricular (ligero ascenso del segmento ST en las derivaciones DII-DIII-aVF y de V4 a V6, con una rápida regresión durante la fase de recuperación) en la prueba de estrés ergométrica, aunque con resultados negativos para la isquemia miocárdica inducible. En consecuencia, se realizó un seguimiento de estos pacientes mediante exploraciones secuenciales de DiSE-RFC para evaluar tanto la isquemia miocárdica como la RFC en la DAI.
En la primera DiSE, el paciente 4 presentó un resultado positivo de isquemia miocárdica (hipocinesia de los segmentos apicales y de la parte media de la pared anterior del ventrículo izquierdo) y alteraciones de la RFC (ausencia de flujo sanguíneo coronario detectable en la DAI en reposo). La coronariografía posterior reveló una oclusión crónica de la arteria descendente anterior y una estenosis > 70% en la primera rama diagonal con un círculo colateral Rentrop 1; estas lesiones se trataron con revascularización coronaria percutánea (angioplastia coronaria transluminal percutánea/implante de stent en la DAI y en la primera rama diagonal). La exploración de DiSE-RFC realizada en el seguimiento llevado a cabo a los 10 meses no detectó isquemia inducible y la RFC fue «normal» (2,22).
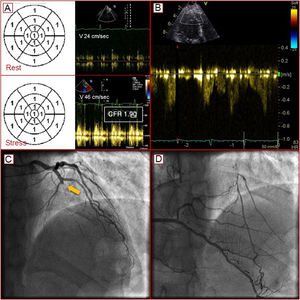
En la primera DiSE-RFC, la paciente 1 no presentó una isquemia inducible, según los criterios de movimiento de la pared, pero sí hubo una ligera reducción de la RFC (1,90) compatible con una enfermedad microvascular coronaria. La adición de evolocumab al tratamiento con estatinas permitió obtener un perfil lipídico satisfactorio (tabla 1). Las exploraciones capaces de identificar una placa de alto riesgo6 se aplazaron, ya que la paciente estaba asintomática por lo que respecta a angina y disnea. En el seguimiento realizado a los 2 años, la misma exploración mostró un flujo sanguíneo en la DAI con aumento de la velocidad y una inversión del sentido, lo cual indica una circulación coronaria colateral. La coronariografía posterior reveló una oclusión crónica de la DAI en presencia de un flujo colateral coronario válido (Rentrop 3) (figura 1). Se trató a la paciente con una revascularización coronaria percutánea (angioplastia coronaria transluminal percutánea/implante de stent en la DAI).
A: movimiento normal de la pared en presencia de una ligera reducción de la reserva de flujo coronario (RFC) compatible con una enfermedad microvascular coronaria. B: RFC en la arteria descendente anterior izquierda con un aumento de la velocidad y una inversión del sentido a causa de la presencia de circulación colateral coronaria. C: oclusión crónica de la arteria descendente anterior (flecha). D: flujo colateral intracoronario. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
Las gemelas (pacientes 2 y 3) no mostraron valores anormales en las exploraciones de DiSE-RFC.
La viabilidad de la ecocardiografía de estrés se ve dificultada por su mala ventana acústica y por las contraindicaciones específicas para el uso del dipiridamol (alteraciones de la conducción graves, asma y presión arterial sistólica en reposo < 100mmHg). Además, se midió específicamente la RFC de la DAI. Indudablemente un abordaje de las 3 arterias coronarias habría sido más fructífero, pero el método aún es técnicamente demasiado difícil. Por otra parte, se debe tener en cuenta también la exposición a la radiación a lo largo de la vida. No obstante, la combinación del movimiento de la pared y la RFC en una sola exploración con ecocardiografía transtorácica permite obtener simultáneamente imágenes del flujo de la DAI y del movimiento regional de la pared.
En el contexto clínico de la HFho, los criterios de movimiento de la pared y la RFC en la ecocardiografía de estrés pueden considerarse un instrumento válido para evaluar la isquemia miocárdica inducible, la estenosis de la DAI y la disfunción microvascular coronaria4.
Los pacientes descritos resaltan la necesidad de un seguimiento individualizado de los pacientes con HFho con objeto de actualizar su riesgo de sufrir eventos agudos de enfermedad cardiovascular y establecer un equilibrio de la relación coste-beneficio teniendo en cuenta la preocupación muy válida respecto a la exposición a la radiación a lo largo de la vida.
Los autores dan las gracias a Mascia Pianelli y Roberta Luciani por su excelente trabajo en la unidad de aféresis.