La predicción de la incidencia y de la la mortalidad de la cardiopatía isquémica tiene una importancia crucial en salud pública, y por este motivo se han elaborado diferentes escalas para estimar el riesgo de aparición, como la de Framingham1 o el SCORE2 respectivamente. En 2011 los investigadores del estudio INTERHEART publicaron una escala para predecir específicamente la incidencia de infarto agudo, con una variante basada en el colesterol unido a lipoproteínas tanto de baja densidad y como de alta densidad3. El objetivo de nuestro estudio es analizar el valor pronóstico de la escala INTERHEART-colesterol en pacientes que ingresan por dolor torácico.
Se trata de un registro observacional y prospectivo de todos los pacientes ingresados consecutivamente por dolor torácico en un único departamento de cardiología durante 19 meses. Se incluyó a 1.312 pacientes consecutivos y se analizó a 1.240 (94,5%) tras descartar a los pacientes que no tenían una analítica disponible, y se los clasificó por diagnóstico de síndrome coronario agudo (SCA) o dolor torácico no isquémico. En todos se calculó la escala INTERHEART-colesterol3, categorizando edad (2, > 55 los varones y > 65 las mujeres), colesterol unido a lipoproteínas de baja densidad (1, 77-116mg/dl; 2, 177-150mg/dl; 5, > 151mg/dl), colesterol unido a lipoproteínas de alta densidad (2, < 40mg/dl), tabaquismo (2, exfumador; 2, fuma 1-5 cigarrillos/día; 4, fuma 6-10; 7, fuma 11-20; 11, fuma > 20), diabetes mellitus (7) e hipertensión arterial (6); se dividió a los pacientes en terciles en función del valor obtenido individualmente. Se realizó seguimiento de al menos 1 año tras el alta.
El análisis se realizó con SPSS 20.0 para MAC (SPSS Inc., Chicago, Illinois, Estados Unidos). Las variables cualitativas se evaluaron mediante la prueba de la χ2 y las cuantitativas, mediante la prueba de la t de Student y ANOVA. El análisis de supervivencia se realizó por regresión de riesgos proporcionales de Cox mediante el método de inclusión por pasos adelante; para este análisis se consideró el tercil inferior como la variable de referencia y se incluyeron en el modelo las variables no incluidas en la escala INTERHEART-score que tuvieron una implicación clínica en el pronóstico o las que obtuvieron p ≤ 0,25 en el análisis univariable. Se atribuyó significación estadística a valores de p < 0,05.
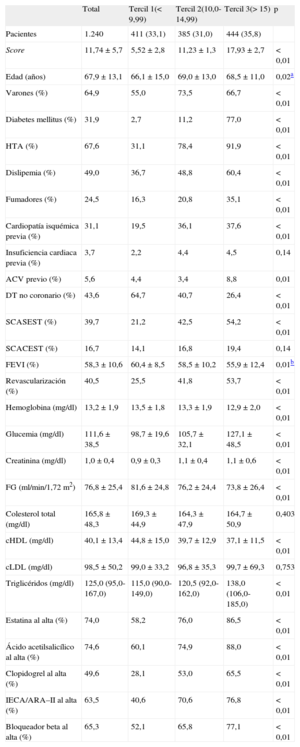
De los 1.240 pacientes, 467 (37,7%) presentaron SCA sin elevación del segmento ST, 189 (15,2%), SCA con elevación del segmento ST y 584 (47,1%), dolor torácico no isquémico. La puntuación media de la escala INTERHEART-colesterol fue inferior en el grupo de dolor torácico no isquémico que en el de SCA: 10,02±5,42 frente a 13,27±5,48 (p < 0,001). Analizando por terciles de la escala, se observó un perfil de mayor riesgo cardiovascular y más enfermedad cardiovascular previa cuanto mayor era el tercil, así como menor prevalencia de dolor torácico no isquémico (tabla).
Características generales de la población divida en terciles del INTERHEART-colesterol
| Total | Tercil 1(< 9,99) | Tercil 2(10,0-14,99) | Tercil 3(> 15) | p | |
| Pacientes | 1.240 | 411 (33,1) | 385 (31,0) | 444 (35,8) | |
| Score | 11,74±5,7 | 5,52±2,8 | 11,23±1,3 | 17,93±2,7 | <0,01 |
| Edad (años) | 67,9±13,1 | 66,1±15,0 | 69,0±13,0 | 68,5±11,0 | 0,02a |
| Varones (%) | 64,9 | 55,0 | 73,5 | 66,7 | <0,01 |
| Diabetes mellitus (%) | 31,9 | 2,7 | 11,2 | 77,0 | <0,01 |
| HTA (%) | 67,6 | 31,1 | 78,4 | 91,9 | <0,01 |
| Dislipemia (%) | 49,0 | 36,7 | 48,8 | 60,4 | <0,01 |
| Fumadores (%) | 24,5 | 16,3 | 20,8 | 35,1 | <0,01 |
| Cardiopatía isquémica previa (%) | 31,1 | 19,5 | 36,1 | 37,6 | <0,01 |
| Insuficiencia cardiaca previa (%) | 3,7 | 2,2 | 4,4 | 4,5 | 0,14 |
| ACV previo (%) | 5,6 | 4,4 | 3,4 | 8,8 | 0,01 |
| DT no coronario (%) | 43,6 | 64,7 | 40,7 | 26,4 | <0,01 |
| SCASEST (%) | 39,7 | 21,2 | 42,5 | 54,2 | <0,01 |
| SCACEST (%) | 16,7 | 14,1 | 16,8 | 19,4 | 0,14 |
| FEVI (%) | 58,3±10,6 | 60,4±8,5 | 58,5±10,2 | 55,9±12,4 | 0,01b |
| Revascularización (%) | 40,5 | 25,5 | 41,8 | 53,7 | <0,01 |
| Hemoglobina (mg/dl) | 13,2±1,9 | 13,5±1,8 | 13,3±1,9 | 12,9±2,0 | <0,01 |
| Glucemia (mg/dl) | 111,6±38,5 | 98,7±19,6 | 105,7±32,1 | 127,1±48,5 | <0,01 |
| Creatinina (mg/dl) | 1,0±0,4 | 0,9±0,3 | 1,1±0,4 | 1,1±0,6 | <0,01 |
| FG (ml/min/1,72 m2) | 76,8±25,4 | 81,6±24,8 | 76,2±24,4 | 73,8±26,4 | <0,01 |
| Colesterol total (mg/dl) | 165,8±48,3 | 169,3±44,9 | 164,3±47,9 | 164,7±50,9 | 0,403 |
| cHDL (mg/dl) | 40,1±13,4 | 44,8±15,0 | 39,7±12,9 | 37,1±11,5 | <0,01 |
| cLDL (mg/dl) | 98,5±50,2 | 99,0±33,2 | 96,8±35,3 | 99,7±69,3 | 0,753 |
| Triglicéridos (mg/dl) | 125,0 (95,0-167,0) | 115,0 (90,0-149,0) | 120,5 (92,0-162,0) | 138,0 (106,0-185,0) | <0,01 |
| Estatina al alta (%) | 74,0 | 58,2 | 76,0 | 86,5 | <0,01 |
| Ácido acetilsalicílico al alta (%) | 74,6 | 60,1 | 74,9 | 88,0 | <0,01 |
| Clopidogrel al alta (%) | 49,6 | 28,1 | 53,0 | 65,5 | <0,01 |
| IECA/ARA–II al alta (%) | 63,5 | 40,6 | 70,6 | 76,8 | <0,01 |
| Bloqueador beta al alta (%) | 65,3 | 52,1 | 65,8 | 77,1 | <0,01 |
ACV: accidente cerebrovascular; ARA–II: antagonista del receptor de la angiotensina II; cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; DT: dolor torácico; FEVI: fracción de eyección del ventrículo izquierdo; FG: filtrado glomerular; HTA: hipertensión arterial; IECA: inhibidor de la enzima de conversión de la angiotensina; SCACEST: síndrome coronario agudo con elevación del segmento ST; SCASEST: síndrome coronario agudo sin elevación del segmento ST.
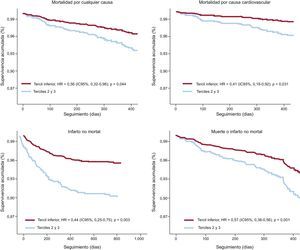
Se consiguió el seguimiento de 1 año del 96% de los pacientes (media, 453,7±152,2 días). Se observó un claro patrón creciente de mortalidad por cualquier causa (el 4,8, el 10,0 y el 13,4%; p < 0,01), mortalidad cardiovascular (el 2,6, el 7,1 y el 11,1%; p < 0,01) e infarto no mortal (el 6,1, el 16,8 y el 22,5%; p < 0,01) cuanto mayor era el tercil. El análisis multivariable mediante regresión de Cox mostró que el tercil inferior (< 10,0) se asociaba independientemente con mejor pronóstico en todas las complicaciones (figura); la edad y la insuficiencia cardiaca previa se asociaron con mayor incidencia de estas complicaciones.
La escala INTERHEART-colesterol se diseñó con el objetivo de aportar una herramienta muy específica para predecir la incidencia de SCA, pero su capacidad predictiva para el SCA es reducida3. La escala tiene diferencias bastante notables respecto a la de Framingham o el SCORE, que parecen hacerla útil para pacientes con dolor torácico. Su principal ventaja parece residir en identificar a pacientes de muy bajo riesgo, y nuestros resultados aportan la evidencia de su valor pronóstico tras un ingreso hospitalario por dolor torácico.
El desarrollo de los SCA es un proceso multifactorial que va más allá de la mera presencia de los factores de riesgo cardiovascular4. La identificación de los determinantes que llevan a que las lesiones coronarias estables se desestabilicen y causen un SCA sigue siendo uno de los grandes retos en el conocimiento de la aterosclerosis, como podrían ser las características intrínsecas de las placas5 o los factores no clásicos6.
Este estudio tiene la limitación de aplicar una escala diseñada para prevención primaria a pacientes ingresados por dolor torácico; sin embargo, no hay en España ni en Europa datos de utilidad como la descrita en el estudio, por lo que el estudio es de interés.
En conclusión, la escala INTERHEART-colesterol identifica a los pacientes con bajo riesgo de complicaciones tras un ingreso por dolor torácico, lo que podría utilizarse para detectar a los pacientes que, aunque no vayan a precisar ningún seguimiento, posiblemente requieran un seguimiento no tan exhaustivo.