La estenosis aórtica (EAo) es la valvulopatía más frecuente en la población anciana. Ante un implante quirúrgico o percutáneo de válvula aórtica (TAVI)1, las personas mayores pueden presentar resultados de salud poco satisfactorios e incrementar las tasas de morbimortalidad y reingreso, así como disminuir su calidad de vida, todo ello condicionado por las características especiales que adquiere la enfermedad en el anciano2. Tras los estudios PARTNER3, el TAVI se establece como tratamiento de elección en la población anciana con EAo. La valoración geriátrica integral mejora los resultados de salud actuando sobre las situaciones potencialmente modificables de fragilidad4. Los objetivos de este trabajo son: a) estudiar las características clínicas, funcionales, mentales y sociales que presentan los pacientes mayores con EAo grave sintomática que van a someterse a implante valvular, y b) analizar la posible existencia de enfermedades, situaciones de fragilidad, dependencia funcional y deterioro cognitivo infradiagnosticadas.
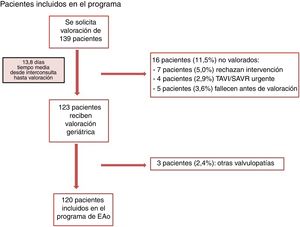
Se trata de un estudio longitudinal, prospectivo y observacional, que incluyó a los sujetos consecutivos de edad>75 años con EAo grave sintomática remitidos para implante de válvula aórtica mediante cirugía abierta o TAVI y evaluados por el equipo multidisciplinario del área del corazón, entre el 1 de mayo de 2018 y el 30 de abril de 2019 (figura 1).
Las características de la población se detallan en la tabla 1. El 79,8% de los pacientes tenían una edad ≥ 80 años. Las comorbilidades más prevalentes fueron la hipertensión arterial, la dislipemia y la anemia, con una puntuación media en el índice de Charlson abreviado de 2,47±2. Se constató una media de 9,01±3,11 diagnósticos médicos previos, de 2,01±1,89 cirugías previas y una media de 6,99±3,4 fármacos prescritos con carácter crónico, una media de índice de masa corporal de 29,05±5,53 y un Mini Nutritional Assessment Short Form de 11,33±1,69 puntos (en la franja de normal/riesgo de desnutrición). En la valoración funcional se detectó una elevada independencia en actividades de la vida diaria (puntuación media del índice de Barthel, 93,04±11,64, y de Lawton, 5,79±2,06). Al evaluar la fragilidad se observó un Essential Frailty Toolset de 1,28±1,08 (en la franja de robusto) y un Short Physical Performance Battery de 8,67±2,47 (en la franja de prefrágil). Respecto a la valoración mental, se observó una puntuación media en el Minimental State Examination de 26,65±3,39, en la Global Deterioration Scale de Reisberg de 1,38±0,77 y en la escala de depresión de Yesavage de 3,08±2,68 (correspondientes a sin deterioro cognitivo ni afectivo). En lo que se refiere a la situación sociofamiliar, la puntuación media obtenida en la escala de Gijón fue de 6,35±1,87, y el 100% de los pacientes obtuvieron resultados en la franja de «ausencia de riesgo sociofamiliar».
Características basales de la población y nuevos problemas detectados
| Características generales | (n = 120) |
| Edad (años) | 83,45±4,55 |
| Mujeres | 65 |
| SCA previo | 21,7 |
| Cirugía de revascularización previa | 20,3 |
| Fibrilación auricular | 26,7 |
| IC previa | 19,2 |
| EuroSCORE II | 3,95±3,3 |
| Factores de riesgo cardiovascular | |
| HTA | 73,3 |
| Dislipemia | 42,5 |
| Diabetes mellitus | 26,7 |
| Comorbilidades | |
| Anemia | 33,3 |
| Depresión | 20,8 |
| Enfermedad tiroidea | 19,2 |
| Enfermedad renal crónica | 17,5 |
| EPOC | 15,8 |
| Arteriopatía periférica | 15 |
| Ictus | 8,3 |
| Deterioro cognitivo leve/demencia | 3,3 |
| Clase funcional | |
| NYHA I | 7,5 |
| NYHA II | 60,7 |
| NYHA III | 30,8 |
| NYHA IV | 0,9 |
| Parámetros ecocardiográficos | |
| Área valvular aórtica (cm2) | 0,67±0,19 |
| Gradiente valvular medio (mmHg) | 48,02±14,45 |
| Gradiente valvular máximo (mmHg) | 76,5±21,63 |
| Hipertensión pulmonar | 20,8 |
| FEVI | |
| Conservada | 79,8 |
| Reducida | 20,2 |
| Parámetros analíticos | |
| Hemoglobina (g/dl) | 12,72±1,92 |
| Albúmina (g/dl) | 4,31±0,41 |
| TFGe (ml/min/1,73 m2) | 58,53±18,81 |
| HbA1C(% sangre total) | 6,33±0,99 |
| Folato (μg/dl) | 7,33±4,66 |
| Vitamina B12(pg/ml) | 451,44±243,05 |
| TSH (mU/l) | 2,31±1,78 |
| 25OH-D3 (ng/ml) | 18,53±12,32 |
| Parámetros nutricionales | |
| IMC | |
| Normopeso | 20,8 |
| Sobrepeso | 39,2 |
| Obesidad | 29,2 |
| Obesidad grave | 7,5 |
| Obesidad mórbida | 3,3 |
| MNA | |
| Normal | 56,7 |
| Riesgo de desnutrición | 40,8 |
| Desnutrición | 2,5 |
| Valoración funcional y de fragilidad | |
| Índice de Barthel | |
| Independiente | 73,3 |
| Dependencia leve | 25,9 |
| Dependencia moderada | 0 |
| Dependencia grave | 0,8 |
| Dependencia total | 0 |
| Índice de Lawton (estratificado por sexo) | |
| Independiente | 54,6 |
| Dependencia leve | 22,7 |
| Dependencia moderada | 16,0 |
| Dependencia grave | 4,2 |
| Dependencia total | 2,5 |
| EFT | |
| Robusto | 87,4 |
| Frágil | 12,6 |
| SPPB | |
| Robusto | 41,3 |
| Prefrágil | 41,3 |
| Frágil | 17,4 |
| Valoración mental | |
| MMSE | |
| Normal | 70,3 |
| Probable deterioro cognitivo | 14,4 |
| Deterioro | 13,5 |
| Demencia | 0,9 |
| No aplicable | 0,9 |
| GDS-Reisberg | |
| Sin déficit | 74,2 |
| Déficit muy leve | 19,2 |
| Déficit leve | 4,2 |
| Déficit moderado | 1,7 |
| Déficit grave | 0,8 |
| Escala de depresión de Yesavage | |
| Normal | 75 |
| Leve | 20,8 |
| Moderada | 4,2 |
| Grave | 0 |
| Nuevos problemas detectados | |
| Dominio clínico | |
| Déficit de vitamina D | 96,7 |
| Probable ERC | 42,9 |
| Anemia | 27,5 |
| Enfermedad tiroidea | 7,2 |
| Déficit de vitamina B12 | 6,7 |
| DM | 5,7 |
| Problemas urológicos | 4,2 |
| Ferropenia sin anemia | 3,3 |
| Déficit de folato | 3,3 |
| EPOC | 3,0 |
| Dominio adecuación de la prescripción | |
| Polifarmacia | 63,3 |
| Prescripción inadecuada | 45,8 |
| Dominio nutricional | |
| Peso inadecuado | 77,5 |
| Riesgo de desnutrición | 40,8 |
| Desnutrición | 7,5 |
| Dominio funcional | |
| Prefragilidad | 37,5 |
| Fragilidad | 15,8 |
| Dependencia para AIVD | 45,4 |
| Dependencia para ABVD | 26,6 |
| Dominio mental y anímico | |
| Deterioro cognitivo leve o demencia | 14,7 |
| Depresión | 1,1 |
25OH-D3: vitamina D; ABVD: actividades básicas de la vida diaria; AIVD: actividades instrumentales de la vida diaria; DM: diabetes mellitus; EFT: Essential Frailty Toolset; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; FEVI: fracción de eyección del ventrículo izquierdo; GDS-Reisberg: Global Deterioration Scale de Reisberg; HbA1C: glucohemoglobina; HTA: hipertensión arterial; IC: insuficiencia cardiaca; IMC: índice de masa corporal; MMSE: Minimental State Examination; MNA: Mini Nutritional Assessment Short Form; NYHA: New York Heart Association; SCA: síndrome coronario agudo; SPPB: Short Physical Performance Battery; TFGe: tasa de filtrado glomerular estimada; TSH: tirotropina.
Los valores expresan n (%) o media±desviación estándar.
Mediante la valoración geriátrica integral se documentó una media de 6±2,36 diagnósticos por paciente (720 nuevos diagnósticos). En un 96,7% de los pacientes se detectó un infradiagnóstico de déficit de vitamina D sin antecedente conocido, con un déficit grave en un 17,4%. Se diagnosticó polifarmacia en el 63,3% de los pacientes; la administración de benzodiacepinas era la prescripción inadecuada más frecuente (37,5%). Un 4,2% de los pacientes presentaban una prescripción subóptima y un 1,7% denotaba falta de adherencia terapéutica. El 43,3% de los pacientes estaban desnutridos o en riesgo de desnutrición y el 5,8% presentaba hipoalbuminemia. Las tasas de fragilidad variaban entre el 12,6 y el 17,4%, en función del instrumento de criba utilizado. El 26,7% presentaba algún grado de dependencia funcional en actividades básicas de la vida diaria y el 45,4% en actividades instrumentales de la vida diaria. Se evidenció deterioro cognitivo leve o demencia no diagnosticados previamente en un 14,7%, depresión en un 1,1% de pacientes sin antecedentes y trastorno adaptativo o ansiedad en un 10,8%.
El hallazgo principal de nuestro estudio es que los pacientes mayores con EAo grave remitidos para implante valvular presentan unos datos de comorbilidad, polifarmacia y desnutrición similares a los obtenidos en otras poblaciones como las del CGA-TAVImulticentre registry5 o el FRAILTY-AVR Study6, aunque las puntuaciones en los instrumentos que evalúan específicamente la fragilidad reflejan que son sujetos discretamente más robustos. Además, presentan enfermedades infradiagnosticadas como déficit de vitaminas, enfermedad renal crónica, anemia, diabetes, enfermedad tiroidea, problemas de nutrición y deterioro cognitivo leve. Asimismo, se han observado situaciones de fragilidad y dependencia funcional susceptibles de intervención y, presumiblemente, de reversión. La detección de todos estos problemas mediante la valoración geriátrica integral es fundamental, ya que se asientan las bases para analizar en un futuro si el establecimiento de un programa de ejercicio físico multicomponente de baja intensidad previo al recambio puede contribuir a mejorar el proceso asistencial y los resultados de salud en estos pacientes. Nuestro trabajo presenta 2 limitaciones principales: su carácter unicéntrico y que se trata de una población seleccionada (pacientes remitidos al equipo multidisciplinario). Como fortaleza, nuestro estudio es el primero que realiza de manera sistemática a todos los pacientes una evaluación geriátrica integral nutricional, funcional, mental y de fragilidad, con un enfoque dirigido específicamente hacia la detección de nuevos problemas.