La operación de switch auricular (técnica de Senning o de Mustard) fue la intervención quirúrgica estándar en el tratamiento de los pacientes con D-transposición de grandes arterias en las décadas de los setenta y los ochenta. Esta operación consiste en redirigir el flujo sanguíneo venoso sistémico hacia el ventrículo izquierdo (subpulmonar) y del flujo venoso pulmonar al ventrículo derecho (sistémico) a través de un colector (baffle) auricular. El interés por este tema se debe principalmente al gran número de pacientes adultos que están en seguimiento tras dicha intervención. Las principales complicaciones a largo plazo de la operación de switch auricular son disfunción ventricular derecha, bradiarritmias y taquiarritmias auriculares, hipertensión arterial pulmonar y problemas mecánicos de los colectores (comunicaciones interauriculares u obstrucciones)1,2. Las comunicaciones interauriculares se han tratado tradicionalmente mediante cirugía3,4.
El objetivo principal de este trabajo es describir el abordaje percutáneo para el tratamiento de las comunicaciones interauriculares de los colectores y sus resultados clínicos a medio plazo en un hospital terciario. Entre 2005 y 2012, se indicó el cierre percutáneo de 9 comunicaciones interauriculares en 8 pacientes. Todos ellos dieron su consentimiento informado. Nuestro estudio contó con la aprobación previa del comité ético.
Todas las intervenciones se realizaron con anestesia general; el cierre se realizó guiado con ecocardiografía transesofágica y fluoroscopia biplanar. Los accesos vasculares utilizados fueron: vena y arteria femorales en 6 pacientes, arteria femoral única en 1 paciente y arteria y vena humerales en 1 paciente. Todos los pacientes recibieron heparina. Se realizó siempre un estudio hemodinámico y angiográfico. Se obtuvieron datos sobre el tamaño de la comunicación mediante ecocardiografía y la técnica de detención de flujo (stop-flow) con balón, lo que permite la elección del tamaño y el tipo de dispositivo oclusor.
Se utilizó la prueba de Wilcoxon para las pruebas no paramétricas de muestras apareadas al analizar los datos previos y posteriores a la intervención, y el análisis estadístico se realizó con SPSS para Windows v. 13.
En la figura se muestran los resultados angiográficos y ecocardiográficos antes y después del cierre. En la tabla se resumen los datos basales y los detalles de los 8 procedimientos. Los que presentaban sobrecirculación pulmonar se encontraban en clase I-II de la New York Heart Association (NYHA), con un valor medio de QP/QS de 2,9 (intervalo, 1,6-6) y con dilatación del ventrículo subpulmonar por ecocardiograma. Los pacientes con cianosis tenían una media de saturación en reposo del 84% (73%-92%) con eritrocitemia (media de hemoglobina, 17,8 [14,4-20] g/dl). La media de edad en el momento del cateterismo fue 30 (22-37) años. Las comunicaciones interauriculares estaban situadas principalmente en la conexión de las dos neoaurículas.
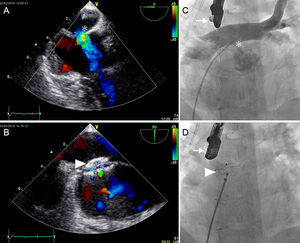
A: ecocardiografía transesofágica durante la intervención, con una señal Doppler intensa que muestra un cortocircuito predominantemente izquierda-derecha a través de una comunicación entre las neoaurículas (asterisco). B: resultado final después del cierre con el dispositivo oclusor (punta de flecha); se observa un mínimo cortocircuito residual en el dispositivo. C: imagen angiográfica durante la intervención (flecha, ecocardiografía transesofágica); angiografía posteroanterior que muestra un catéter pig-tail colocado en la neoaurícula venosa pulmonar desde la vena cava inferior y a través de la comunicación por la comunicación interauricular (asterisco); se aprecia un cortocircuito izquierda-derecha importante. D: colocación final del dispositivo de oclusión (punta de flecha) (Amplatzer ADO®) en el mismo paciente.
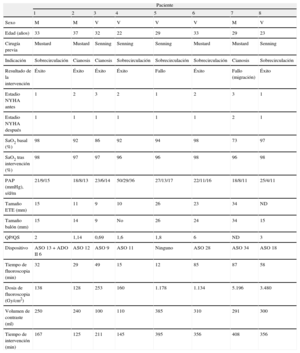
Datos clínicos y de la intervención (n=8)
| Paciente | ||||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | |
| Sexo | M | M | V | V | V | V | M | V |
| Edad (años) | 33 | 37 | 32 | 22 | 29 | 33 | 29 | 23 |
| Cirugía previa | Mustard | Mustard | Senning | Senning | Senning | Mustard | Mustard | Senning |
| Indicación | Sobrecirculación | Cianosis | Cianosis | Sobrecirculación | Sobrecirculación | Sobrecirculación | Cianosis | Sobrecirculación |
| Resultado de la intervención | Éxito | Éxito | Éxito | Éxito | Fallo | Éxito | Fallo (migración) | Éxito |
| Estadio NYHA antes | 1 | 2 | 3 | 2 | 1 | 2 | 3 | 1 |
| Estadio NYHA después | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 1 |
| SaO2 basal (%) | 98 | 92 | 86 | 92 | 94 | 98 | 73 | 97 |
| SaO2 tras intervención (%) | 98 | 97 | 97 | 96 | 96 | 98 | 96 | 98 |
| PAP (mmHg), s/d/m | 21/9/15 | 18/8/13 | 23/6/14 | 50/29/36 | 27/13/17 | 22/11/16 | 18/8/11 | 25/4/11 |
| Tamaño ETE (mm) | 15 | 11 | 9 | 10 | 26 | 23 | 34 | ND |
| Tamaño balón (mm) | 15 | 14 | 9 | No | 26 | 24 | 34 | 15 |
| QP/QS | 2 | 1,14 | 0,69 | 1,6 | 1,8 | 6 | ND | 3 |
| Dispositivo | ASO 13+ADO II 6 | ASO 12 | ASO 9 | ASO 11 | Ninguno | ASO 28 | ASO 34 | ASO 18 |
| Tiempo de fluoroscopia (min) | 32 | 29 | 49 | 15 | 12 | 85 | 87 | 58 |
| Dosis de fluoroscopia (Gy/cm2) | 138 | 128 | 253 | 160 | 1.178 | 1.134 | 5.196 | 3.480 |
| Volumen de contraste (ml) | 250 | 240 | 100 | 110 | 385 | 310 | 291 | 300 |
| Tiempo de intervención (min) | 167 | 125 | 211 | 145 | 395 | 356 | 408 | 356 |
M: mujer; NYHA: clase funcional de la New York Heart Association; PAP: presión arterial pulmonar (sistólica, diastólica, media); SaO2: saturación arterial de oxígeno; V: varón.
De los 8 procedimientos, 6 (75%) tuvieron éxito. Se implantaron 7 Amplatzer-ASO® y 1 Amplatzer-ADO® (St. Jude Medical; St. Paul, Minnesota, Estados Unidos) en 7 pacientes.
Procedimietos fallidos: en el paciente 5, fue imposible conseguir una posición correcta del dispositivo y no se llegó a liberarlo. Complicaciones: en el paciente 7, se cerró una comunicación interauricular grande mediante un dispositivo de 34 mm después de verificar cuidadosamente la estabilidad. El seguimiento ecocardiográfico a las 24 h puso de manifiesto la migración de un dispositivo a la neoaurícula izquierda, que se pudo solucionar con extracción percutánea.
La mediana de seguimiento de los pacientes después de la intervención fue de 43 (12-94) meses. Todos los pacientes tratados percutáneamente se encontraban en NYHA I después de la intervención. En los 2 pacientes cianóticos, la desaturación se corrigió de inmediato (media de saturación de oxígeno después de la intervención, 97% [96%-98%]), y se observó también una corrección de la eritrocitemia (media de hemoglobina tras la intervención, 13,3 g/dl). No se han observado recurrencias de la comunicación interauricular en el seguimiento.
Hay comunicaciones de casos y algunas series que describen técnicas percutáneas para el tratamiento de la obstrucción de neoaurículas y el cierre de comunicaciones entre neoaurículas5; la serie más amplia es la de Daehnert et al6, con 14 pacientes tratados con stents y dispositivos ASO®. A diferencia de otras series, nuestro estudio presenta a pacientes tratados a causa de una sobrecirculación. Para estos, parece razonable un tratamiento agresivo, ya que pueden sufrir hipertensión pulmonar.
Las limitaciones de nuestro estudio son su diseño retrospectivo y la falta de grupo control.
El cierre percutáneo de comunicaciones interauriculares después de una operación de switch auricular para la D-transposición de las grandes arterias es factible y tiene un porcentaje de éxito elevado. Produce una mejoría clínica inmediata, pero la anatomía de las comunicaciones hace que sea una intervención compleja. Nuestros datos indican que el cierre percutáneo es una intervención segura, y el seguimiento a medio plazo muestra ausencia de recurrencias y buen estado clínico de los pacientes.