Palabras clave
INTRODUCCIÓN
La comunicación interauricular (CIA) es la cardiopatía congénita más frecuentemente diagnosticada en el paciente adulto. La exposición crónica a un alto flujo pulmonar causa en algunos pacientes un incremento de la presión y resistencias pulmonares que suelen tener un carácter progresivo y cuya prevalencia se estima menor del 10%. Los pacientes con hipertensión pulmonar (HP) severa o en situación de Eisenmenger tienen mal pronóstico, pero mejor que los pacientes con HP idiopática1. Si cerramos el defecto, podemos convertir a estos pacientes en situación de Eisenmenger en pacientes con una evolución similar a los que padecen una HP idiopática. Se propone que la diferencia entre ambas entidades es la presencia del defecto auricular que funcionaría como válvula de escape de descarga del ventrículo derecho para preservar su función y mantener el gasto sistémico, aunque a expensas de hipoxemia/cianosis2.
Clásicamente para el estudio de la reversibilidad de la HP se usa el test vasodilatador agudo con fármacos, pero no hay evidencia de su utilidad para predecir la respuesta de la HP después del cierre del defecto. Otra técnica sencilla es el cierre temporal de la CIA y la valoración de la reactividad pulmonar durante la oclusión. Aunque es una técnica conocida, no existen estudios que evalúen su valor predictivo a largo plazo. Nuestro objetivo es determinar la utilidad de la oclusión temporal del defecto para predecir la respuesta de la HP en pacientes con CIA y HP severa, y su posible valor a la hora de indicar la operabilidad, además del cálculo de las resistencias pulmonares.
MÉTODOS
Técnica
Se registraron basalmente las presiones pulmonares y sistémicas, así como las presiones telediastólicas ventriculares. Se calcularon los flujos pulmonar, pulmonar efectivo y sistémico basándose en el principio de Fick. Se determinó la relación entre el gasto pulmonar y el sistémico (Qp/Qs), así como las resistencias vasculares pulmonares (RVP) y sistémicas (RVS). Se ocluyó con balón el defecto interauricular durante 15 min utilizando balones Z-Med II (Numed, Hopkinton, Estados Unidos) o Amplatzer (AGA, Minneapolis, Estados Unidos). Se hinchó el balón hasta comprobar por ecocardiografía transesofágica que desaparecía por completo el cortocircuito y se volvió a determinar el Qp/Qs, las RVP y RVS. En 2 pacientes, además se realizó el test vasodilatador agudo con óxido nítrico inhalado 80 ppm y en 1 de ellos se realizó además con iloprost inhalado.
Se consideró respuesta positiva o HP reversible cuando tras la oclusión con balón había un descenso de la presión pulmonar media ≥ 25% respecto a la basal, sin un descenso de la sistémica y sin elevación de las presiones telediastólicas ventriculares. Para establecer el criterio de operabilidad, se tuvo en cuenta, además de las resistencias pulmonares y su relación con la sistémicas, el resultado del test de oclusión con balón.
Pacientes
Desde enero de 2002 hasta diciembre de 2007, 51 pacientes adultos con CIA fueron enviados a nuestro laboratorio para posible cierre percutáneo. De ellos, 5 pacientes presentaban HP severa, definida como una presión sistólica de ventrículo derecho (PSVD) ≥ 70 mmHg estimada por ecocardiografía transtorácica. En estos pacientes se realizó el test de oclusión con balón con objeto de estudiar la reversibilidad de la HP. Se siguió a todos los pacientes en consulta y con ecocardiografía tras 1, 3 y 6 meses y luego anualmente.
Análisis estadístico
Se usó el paquete estadístico SPSS (v.15). Las comparaciones entre las medidas seriadas ecocardiográficas y hemodinámicas se realizaron usando el test no paramétrico de Wilcoxon.
RESULTADOS
Los datos ecocardiográficos basales y en el seguimiento se muestran en la tabla 1. Todos los pacientes eran mujeres sintomáticas con una media de edad de 65 ± 6 años. El tamaño medio de la CIA por ecocardiografía transesofágica era de 25 ± 12 mm. En 4 pacientes se cerró el defecto, 3 percutáneamente y 1 mediante cirugía debido a la ausencia de bordes adecuados. La HP se mantuvo sin cambios a los 5 años de seguimiento en la paciente para la que se desestimó el cierre, a pesar de recibir tratamiento con bosentán y sildenafilo, aunque pasó de una clase funcional III de la New York Heart Association (NYHA) a una clase II. En los pacientes en los que se consiguió el cierre de la CIA, la PSVD media antes del cierre era de 85 ± 17 mmHg y a los 22 ± 16 meses de seguimiento medio era 52 ± 7 mmHg (p = 0,06). Igualmente se observó una reducción del tamaño del ventrículo derecho por modo bidimensional de 37 ± 4 a 31 ± 5 mm (p = 0,06) y del tracto de entrada por ecografía bidimensional de 54 ± 3 a 42 ± 6 mm (p = 0,06).
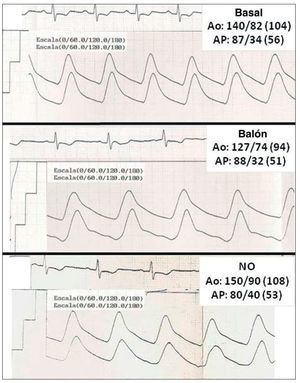
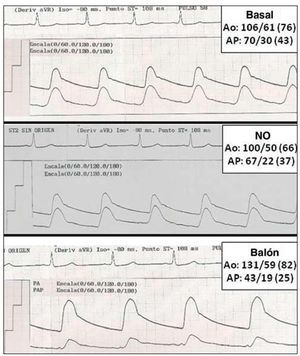
Los parámetros hemodinámicos durante el test de oclusión temporal con balón se muestran en la tabla 2. En la paciente para la que se desestimó el cierre, también se realizaron tests con vasodilatadores (óxido nítrico inhalado a 80 ppm e iloprost inhalado a 10 μg/ml), con resultado negativo (fig. 1). En los pacientes en los que finalmente se cerró el defecto, la presión pulmonar media fue de 38 ± 5 mmHg y tras la oclusión con balón, 26 ± 5 mmHg (p = 0,06). La presión sistémica no varió significativamente tras la oclusión con balón, pues pasó de 85 ± 9 a 89 ± 9 mmHg (p = 1). Las RVP basales fueron de 4,5 uW/m2 y tras la oclusión temporal con balón, 4,1 uW/m2 (p = 1). El Qp/Qs pasó de 2,4:1 a 1,1:1 tras la oclusión con balón (p = 0,06). No se observó en ningún caso incremento de las presiones telediastólicas del ventrículo derecho o el izquierdo. La figura 2 muestra el estudio hemodinámico de la paciente 1.
Fig. 1. Registro de presión pulmonar y sistémica durante el estudio basal, tras el cierre temporal del defecto y tras óxido nítrico (NO) en la paciente 3, con test de oclusión temporal del defecto negativo.
Fig. 2. Registro de presión pulmonar y sistémica durante el estudio basal, tras inhalación de óxido nítrico (NO) y tras cierre temporal del defecto en la paciente 1 con test de oclusión temporal del defecto positivo.
Por lo tanto, se observó una reducción media del 30% en la presión pulmonar media tras la oclusión con balón, y a largo plazo el descenso medio de la presión pulmonar sistólica fue del 40%. En todos los pacientes se observó una mejoría de los síntomas tras el cierre, la clase funcional de la NYHA era III y tras el cierre fue clase II en 3 pacientes y clase I en 1 paciente. Todos los pacientes estaban en ritmo sinusal y tras el cierre se mantuvieron en ritmo sinusal.
DISCUSIÓN
El estudio hemodinámico durante la oclusión temporal de la CIA en pacientes de edad avanzada con HP severa puede ser un buen indicador de la evolución posterior de la HP. Además del valor absoluto de las resistencias vasculares pulmonares, su relación con las sistémicas y la magnitud del shunt, el test con balón nos puede dar información adicional sobre el estado de reversibilidad/irreversibilidad de la vasculopatía arterial pulmonar con el fin de establecer la operabilidad del defecto.
Antiguamente, para establecer la operabilidad de los pacientes adultos con HP grave y cortocircuito izquierda-derecha dominante, se realizaba biopsia pulmonar con el fin de determinar si los cambios histológicos relacionados con la HP en los vasos pulmonares pequeños eran irreversibles o reversibles, principalmente por fenómenos de vasoconstricción. Actualmente para valorar el grado de reversibilidad se utilizan diferentes fármacos vasodilatadores como la tolazolina, el epoprostenol, el óxido nítrico, el iloprost o el sildenafilo. Sin embargo, no hay evidencia de su utilidad para predecir la respuesta de la HP después del cierre del defecto.
Dos estudios mostraron la reducción de la presión pulmonar a largo plazo en pacientes con CIA e HP sometidos a cierre percutáneo. En el estudio de Suárez de Lezo et al3, 29 pacientes con una presión pulmonar sistólica media de 65 ± 23 mmHg medida invasivamente, ésta se redujo a 54 ± 21 mmHg tras el cierre en aproximadamente 21 meses de seguimiento. Más recientemente, Balint et al4 estudiaron a 44 pacientes; tras un seguimiento medio de 31 meses, la presión pulmonar se les redujo de 58 a 44 mmHg.
El cierre temporal del defecto ofrece una oportunidad única e inmejorable para valorar la respuesta de la HP tras el cierre definitivo. En caso de observar una elevación de las presiones telediastólicas ventriculares o descenso del gasto sistémico, el cierre del defecto podría resultar deletéreo para el ventrículo derecho al cerrar la válvula de escape que posee para el mantenimiento de su función contráctil. El grado de reducción de la presión pulmonar durante el cierre nos da una idea del porcentaje de hipertensión hipercinética existente. En estos pacientes estudiados, además de la reducción aguda por el aumento del flujo pulmonar, después se produce reducción de la presión pulmonar a largo plazo. Esta pequeña reducción a largo plazo puede deberse a cambios reversibles en la vasculatura pulmonar arteriolar. Se puede suponer que la oclusión temporal del defecto podría reflejar los cambios a corto plazo de la HP al reducir el hiperaflujo pulmonar y el test vasodilatador agudo los cambios en el remodelado vascular a más largo plazo.
El descenso de la presión pulmonar media ≥ 25% respecto a la basal para considerar el test positivo es arbitrario y se necesitan estudios más amplios para definir criterios objetivos de positividad del test y su relación con la evolución de la presión pulmonar a largo plazo.
Full English text available from: www.revespcardiol.org
Correspondencia: Dr. A. Sánchez-Recalde.
Unidad de Hemodinámica y Cardiología Intervencionista. Hospital General Universitario La Paz.
P.o de la Castellana, 261; Planta 1.a diagonal. 28046 Madrid. España.
Correo electrónico: recalde@secardiologia.es
Recibido el 25 de febrero de 2009.
Aceptado para su publicación el 8 de agosto de 2009.