Palabras clave
INTRODUCCIÓN
El tratamiento del infarto agudo de miocardio se centra en la apertura de la oclusión trombótica que tiene lugar en el epicardio1-3. Sin embargo, se ha demostrado que incluso en los casos en que la angiografía sugiere una buena reperfusión hay un porcentaje considerable de pacientes (alrededor de la tercera parte) en que la microcirculación ha quedado afectada4-6; este fenómeno de «no reflujo» tiene un origen multifactorial y se ha relacionado con un peor pronóstico7-16.
El estudio de la microcirculación en los casos en que la angiografía es aparentemente normal puede efectuarse con gran fiabilidad mediante la ecocardiografía miocárdica de contraste con inyección intracoronaria (EMC-i.c.)4,17. Sin embargo, esta técnica requiere un procedimiento invasivo. El análisis de la ecocardiografía miocárdica con inyección de contraste por vía intravenosa (EMC-i.v.) se ha presentado como una técnica potencialmente útil para el estudio de la perfusión coronaria. Más aún, los avances en equipos ecocardiográficos, contrastes y técnicas de cuantificación han incrementado su fiabilidad18-26.
En el presente estudio nos planteamos valorar la utilidad del análisis cuantitativo de la EMC-i.v. para el estudio de la perfusión coronaria en el área del infarto en pacientes con enfermedad de un vaso y arteria abierta, tomando como método de referencia la EMC-i.c.
PACIENTES Y MÉTODO
Grupo de estudio
Estudiamos a 42 pacientes con un primer infarto agudo de miocardio con elevación del segmento ST (dolor torácico típico de más de 30 min de duración con elevación del segmento ST > 1 mm a 80 ms del punto J en más de 1 derivación, que no se normaliza con nitroglicerina, y elevación de marcadores de daño miocárdico) tratados con trombólisis en las 6 primeras horas de inicio del cuadro clínico. Todos los pacientes dieron su consentimiento a participar en el estudio, que fue aprobado por el comité ético de nuestra institución.
Fueron criterios de exclusión la existencia de antecedentes conocidos de cardiopatía (isquémica o no), la afección significativa de una arteria no causante del infarto (lesión > 50% en la coronariografía), la ausencia de permeabilidad en la arteria relacionada con el infarto al finalizar el cateterismo prealta y la existencia de una mala ventana ecocardiográfica.
Cateterismo cardíaco
Se realizó un cateterismo cardíaco prealta (5 ± 2 días postinfarto) al menos 48 h tras el infarto. El estudio hemodinámico se realizó por vía femoral. En los casos en que la arteria causante del infarto estaba ocluida o con una estenosis > 50% se realizó una revascularización con implantación de stent (n = 35; 83%). La arteria causante del infarto fue la descendente anterior en 25 casos y la coronaria derecha en 17 casos. Tras finalizar la angioplastia (o el estudio diagnóstico si no existía estenosis significativa), todos los pacientes presentaban una arteria causante del infarto abierta (estenosis residual < 50% y flujo TIMI 3). La cuantificación de la estenosis residual, el flujo TIMI y la fracción de eyección se efectuó en un laboratorio independiente (ICICOR, Valladolid, España).
Ecocardiografía miocárdica con inyección intracoronaria de contraste
Tras valorar el grado de perfusión angiográfico se procedió a la realización de la EMC-i.c. siguiendo el protocolo previamente establecido en nuestro laboratorio de hemodinámica17. En resumen, se administró un bolo intracoronario de 1 ml de Levovist (Schering AG, Alemania) seguido de 5 ml de suero fisiológico a través del catéter que cateterizaba la arteria causante del infarto utilizando la vista apical (2 y 4 cámaras); en caso de dudas en algún segmento, se administró un segundo bolo. Se consideró una división en 17 segmentos27, pero para el propósito del presente estudio y con la finalidad de analizar los mismos segmentos con la EMC-i.c. y la EMC-i.v., sólo se valoraron los 13 segmentos de la vista apical (2 y 4 cámaras).
Se utilizó el ecocardiógrafo Ving Med 750 (General Electrics, Estados Unidos) y los estudios se realizaron en tiempo real y con segundo armónico; se mantuvieron constantes los índices de ganancia, profundidad y compresión. Las imágenes se grabaron en vídeo súper-VHS y se capturaron digitalmente para su análisis.
Para la cuantificación de la perfusión de las imágenes ecocardiográficas se utilizó el software ICARO (IntraCoronary And magnetic Resonance Observation, Grupo de Bioingeniería, Electrónica y Telemedicina, Universidad Politécnica de Valencia, Valencia, España) desarrollado a partir del paquete informático específico para el tratamiento y la cuantificación de imágenes MATLAB 6.5 (The Mathworks Inc., Natick, Massachusetts, Estados Unidos)28,29. Se situó la región de interés (matriz de 4 x 4 píxeles) en el centro de cada segmento perteneciente al área del infarto; se usó esta matriz relativamente pequeña del segmento a cuantificar para evitar una detección errónea como región de interés (con efectos equívocos en la cuantificación final) de la cavidad, de la zona externa al miocardio o zonas pertenecientes a segmentos vecinos. Respecto de la cuantificación, tanto en los estudios de EMC-i.c. como EMC-i.v., con la finalidad de evitar la relación inherentemente no lineal entre la videointensidad y la señal acústica, así como para intentar obtener valores de perfusión comparables entre diferentes segmentos y pacientes, se utilizó una escala normalizada. En cada segmento se sustrajo su intensidad basal y se normalizó por el máximo rango de intensidad (intensidad máxima-intensidad basal) detectado en un segmento con contractilidad conservada (resultando en todos los casos en un valor normalizado y sin unidades de 0 a 1). Se consideró que presentaban perfusión normal los segmentos con intensidad normalizada > 0,75. En el análisis por pacientes se consideró que presentaban perfusión anormal aquellos con 2 o más segmentos hipoperfundidos (≤ 0,75). Finalmente se calculó el promedio de perfusión de la zona infartada (suma de la intensidad de todos los segmentos dividida por el número de segmentos cuantificados).
La cuantificación de la EMC-i.c. la efectuó un observador experimentado desconocedor del resultado asignado en las otras exploraciones. Se analizó la variabilidad interobservador en 15 pacientes respecto de la existencia o no de perfusión normal; el resultado fue coincidente en 14 estudios (variabilidad del 7%). La variabilidad intraobservador en el análisis de la perfusión de estos 15 pacientes fue del 0%.
Se cuantificó la contractilidad en los segmentos de la zona del infarto (0 = normal, 1 = hipocinesia, 2 = hipocinesia severa, 3 = acinesia, 4 = discinesia) y a continuación se calculó el promedio de contractilidad en la región infartada.
Ecocardiografía miocárdica con inyección por vía intravenosa de contraste
La EMC-i.v. se realizó 8 ± 2 días tras el infarto, al menos 48 h después del cateterismo cardíaco y de la EMC-i.c. Se analizaron los mismos 13 segmentos de la vista apical (2 y 4 cámaras) valorados con EMC-i.c. Se usó el ecocardiógrafo Agilent Sonos 5500 (Philips, Holanda) y las imágenes se grabaron en disco magnetoóptico para su posterior cuantificación.
Para los estudios de EMC-i.v. se utilizó el contraste SonoVue (Bracco International B.V., Holanda). Se administró un bolo por vía intravenosa de 1,5 ml seguido de una perfusión de 1 ml/min, ajustada manualmente para minimizar la atenuación. El foco se colocó en la zona de la válvula mitral, pero si existía sospecha de un defecto apical se movía hacia el ápex. La ganancia se optimizó y no se cambió durante el estudio. Usando la técnica power angio del equipo ecocardiográfico se aplicó un índice mecánico alto (1,6); una vez se obtuvo un nivel estable y óptimo en la infusión de contraste se programó el trigger electrocardiográfico para capturar 1 de cada 6 ciclos en telesístole (a 300 ms de la onda R). El elevado índice mecánico provoca una rotura de burbujas; para considerar válida para el estudio una imagen se comprobó la ausencia de contraste de la pared miocárdica en la imagen adquirida automáticamente por el equipo a continuación del pulso utilizado para el análisis de la perfusión.
Se utilizó el mismo método de cuantificación empleado en el caso de la EMC-i.c. A partir del mejor punto en el área bajo la curva receiver operator characteristics para predecir una intensidad normalizada > 0,75 en la EMC-i.c., se consideró que presentaban perfusión normal con EMC-i.v. los segmentos con intensidad normalizada > 0,9. En el análisis por pacientes se consideró que presentaban perfusión anormal aquellos con 2 o más segmentos hipoperfundidos (≤ 0,9). Finalmente, se calculó el promedio de perfusión de la zona infartada (suma de la intensidad de todos los segmentos dividida por el número de segmentos cuantificados).
La cuantificación de la EMC-i.v. fue efectuada por un observador experimentado desconocedor del resultado asignado en las otras exploraciones. Se analizó la variabilidad interobservador en 15 pacientes respecto de la existencia o no de perfusión normal; el resultado fue coincidente en 13 estudios (variabilidad del 13%). La variabilidad intraobservador en estos mismos 15 casos fue del 7% (resultado coincidente en 14 casos en 2 observaciones de los mismos pacientes realizadas en días distintos por el mismo observador).
Análisis estadístico
Las variables continuas se expresaron como media ± desviación estándar. Las variables categóricas se expresaron como porcentajes de la población de estudio y se compararon mediante la prueba de la χ². Se consideró como técnica de referencia de perfusión normal la EMC-i.c. Se calculó el área bajo la curva receiver operator characteristics para determinar la fiabilidad de la EMC-i.v. así como su mejor punto de corte para predecir perfusión normal con EMC-i.c. Se determinó la sensibilidad (porcentaje de pacientes/segmentos con EMC-i.c. anormal que presentaron una EMC-i.v. anormal), especificidad (porcentaje de pacientes/segmentos con EMC-i.c. normal que presentaron una EMC-i.v. normal), valor predictivo positivo (porcentaje de pacientes/segmentos con EMC-i.v. anormal que presentaron una EMC-i.c. anormal), valor predictivo negativo (porcentaje de pacientes/segmentos con EMC-i.v. normal que presentaron una EMC-i.c. normal) e índice kappa. Se calculó el coeficiente de correlación de Pearson entre el estado de la perfusión analizado con EMC-i.c. y EMC-i.v. (comparación entre segmentos y entre el promedio de la zona infartada). Todos los cálculos se realizaron utilizando el paquete estadístico SPSS 9.0 (Chicago, Illinois, Estados Unidos). En todos los casos se consideró significativa una p < 0,05.
RESULTADOS
Las características de los 42 pacientes incluidos en el grupo de estudio se exponen en la tabla 1.
Análisis por segmentos
El promedio de contractilidad en la zona del infarto fue 1,7 ± 0,7 y en todos los pacientes existía al menos un segmento disfuncionante (media 3,6 ± 1,1 segmentos disfuncionantes por paciente).
Con EMC-i.c. se valoraron adecuadamente 195 de los 210 segmentos (5 por paciente) pertenecientes a los territorios infartados analizados (93%). La EMC-i.c. prolongó 6 ± 2 min el cateterismo y la cuantificación de cada caso duró 5 ± 1 min.
En total se analizaron con EMC-i.v. 546 segmentos (13 por paciente), de los cuales 88 (16%) no fueron adecuadamente valorados. La presencia de segmentos no valorables (principalmente por atenuación) fue más frecuente en el área lateral (el 21% de segmentos frente al 6% en las otras áreas; p < 0,0001). Con la EMC-i.v. se valoraron adecuadamente 186 de los 210 segmentos (5 por paciente) pertenecientes a los territorios infartados analizados (88%). La cuantificación de cada caso duró 5 ± 1 min.
Los resultados por segmentos se centraron en los 176 segmentos pertenecientes a territorios infartados analizados adecuadamente tanto por EMC-i.c. como por EMC-i.v. La perfusión analizada con EMC-i.c. fue normal en 141 segmentos (80%) y anormal en 35 segmentos (20%). La perfusión analizada con EMC-i.v. fue normal en 141 segmentos (80%) y anormal en 35 segmentos (20%).
Los segmentos con EMC-i.v. normal presentaron en un mayor porcentaje de casos de perfusión normal analizada con EMC-i.c. que aquellos con EMC-i.v. alterada (130/141, el 92%, frente a 11/35, el 31%; p < 0,0001). La precisión diagnóstica de EMC-i.v. para predecir el estado de la perfusión con EMC-i.c. en el análisis por segmentos fue del 87,5%. La sensibilidad, la especificidad, los valores predictivos y el área bajo la curva de la EMC-i.v. para predecir el estado de la perfusión con EMC-i.c. se expresan en la tabla 2. El índice kappa entre la EMC-i.c. y la EMC-i.v. fue 0,55. El coeficiente de correlación de Pearson entre la EMC-i.v. y la EMC-i.c. como variables continuas fue r = 0,71; p < 0,0001.
Análisis por pacientes
Una perfusión normal con EMC-i.c. (0-1 segmento con perfusión anormal) se observó en 31 (74%) pacientes mientras que 11 (26%) pacientes mostraron una EMC-i.c. alterada (2 o más segmentos con perfusión anormal).
Mediante EMC-i.v. se detectó una perfusión normal (0-1 segmento con perfusión alterada) en 27 (64%) pacientes, mientras que 15 (36%) casos mostraron una EMC-i.v. anormal (2 o más segmentos con perfusión alterada).
Los pacientes con perfusión normal analizada con EMC-i.v. presentaron un mayor porcentaje de casos con EMC-i.c. normal que aquellos con EMC-i.v. alterada (26/27, el 96%, frente a 5/15, el 33%; p < 0,0001). La precisión diagnóstica de la EMC-i.v. para predecir el estado de la perfusión con EMC-i.c. en el análisis por pacientes fue del 85,7%. La sensibilidad, la especificidad, los valores predictivos y el área bajo la curva de la EMC-i.v. para predecir el estado de la perfusión con EMC-i.c. en el análisis por pacientes se expresan en la tabla 2. El índice kappa entre la EMC-i.c. y la EMC-i.v. en el análisis por pacientes fue 0,67. Se detectó una estrecha correlación entre el promedio de perfusión de los segmentos de la zona infartada cuantificado con EMC-i.v. y el promedio de perfusión de estos mismos segmentos cuantificado con EMC-i.c. (r = 0,86; p < 0,0001). Esta correlación existió tanto en el caso de los pacientes con infarto anterior (n = 25; r = 0,82; p < 0,0001) como inferior (n = 17; r = 0,79; p < 0,001).
DISCUSIÓN
El principal hallazgo del presente trabajo es que el estudio cuantitativo de la EMC-i.v. es de utilidad para valorar el estado de la perfusión coronaria en pacientes con un infarto de miocardio y arteria causante abierta cuando se compara con una técnica de referencia como la EMC-i.c. El análisis cuantitativo de imágenes únicas capturadas durante una perfusión por vía intravenosa de contraste es un método sencillo, rápido y válido para el análisis de la microcirculación en este contexto.
Ecocardiografía miocárdica con iny ección intracoronaria de contraste
Coincidiendo con los resultados de un estudio pionero de Ito et al4, así como con estudios posteriores de él y de otros grupos4,7,8,13,14, en torno a una cuarta parte de pacientes (26%) con TIMI 3 presentaron daño en la microcirculación. En la experiencia de otros autores13 y de nuestro propio grupo17 se había observado que la EMC-i.c. era una técnica segura y válida para el estudio de la perfusión microvascular y además era un predictor de primer orden de la recuperación de la función sistólica y del proceso de remodelación ventricular. Por todo ello se escogió esta técnica como método de referencia para valorar la utilidad de la EMC-i.v. en el análisis de la perfusión coronaria tras un infarto.
Ecocardiografía miocárdica con inyección por vía intravenosa de contraste
El daño microvascular tras un infarto en pacientes con arteria abierta puede detectarse mediante índices angiográficos (blush miocárdico o TIMI frame count)14 o con más fiabilidad mediante EMC-i.c.17. Sin embargo, se trata de métodos invasivos, de ahí la necesidad de analizar la información que aportan técnicas no invasivas.
Si bien en sus inicios recientes la valoración de la EMC-i.v. se realizó preferentemente de manera cualitativa10,20,21,24 y con protocolos de estudios no bien estandarizados, parece claro que una valoración fiable de la EMC-i.v. requiere un análisis cuantitativo18,25,26. En cuanto a los protocolos de estudio, en la actualidad se resumen básicamente en 2 modelos:
1. Análisis del flujo miocárdico19,25,26. Se ha demostrado que puede realizarse una estimación cuantitativa del flujo miocárdico utilizando un índice mecánico alto e incrementos progresivos en los intervalos entre los pulsos (multitriggering) o bien en tiempo real con un índice mecánico bajo (producto de pendiente de llegada del contraste por plateau). Se trata de un método válido pero técnicamente exigente y costoso en la adquisición y en la cuantificación.
2. Análisis de imágenes únicas capturadas durante una perfusión por vía intravenosa de contraste10,11,20,21,23. Utilizando un índice mecánico alto y programando el trigger electrocardiográfico en telesístole se captura 1 de cada 4 o 6 ciclos (tiempo suficiente para que se alcance el plateau en la llegada de contraste tras la rotura provocada por el pulso previo) y se analiza la perfusión de cada segmento en una imagen única. Con este método los análisis se han realizado de manera semicuantitativa y no se ha demostrado su correlación con el flujo miocárdico.
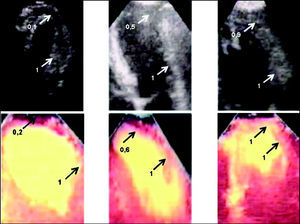
En nuestro estudio utilizamos, por su mayor sencillez, el segundo de los métodos descritos, e investigamos la correlación en el análisis de la perfusión entre la EMC-i.v. y la EMC-i.c. de manera cuantitativa. En la mayoría de los casos la calidad de las imágenes fue excelente (fig. 1), la cuantificación fue rápida (media de 5 min) y la correlación con el método de referencia (EMC-i.c.) fue muy buena. Tanto en el análisis por segmentos como por pacientes, el valor predictivo negativo fue muy alto (una perfusión normal con EMC-i.v. casi garantiza buena perfusión por EMC-i.c.), pero el valor predictivo positivo fue moderado (hay casos con defectos en la EMC-i.v. que resultan tener una EMC-i.c. conservada, probablemente por problemas de atenuación, por insuficiente llegada del contraste o por defectos inherentes a la técnica). La correlación en el análisis por pacientes fue más estrecha que en la de segmentos, quizá debido a la mayor fiabilidad en el análisis global de la perfusión de un territorio que en la de un segmento aislado. Finalmente cabe remarcar la problemática en la calidad de la imagen, lo que impidió una correcta cuantificación en el 16% de los segmentos, sobre todo, y coincidiendo con otras series23, en la zona lateral; en cualquier caso, este problema relacionado con los segmentos laterales no afectó nuestros resultados debido a que los infartos eran de localización anterior o inferior, ya que ningún paciente con infarto lateral evaluado se ajustaba a los criterios de inclusión exigidos.
Fig. 1. Se muestran tres ejemplos de pacientes con infarto anterior en los que se cuantifica la perfusión del segmento anteroapical normalizada por el segmento anterobasal (segmento de referencia, intensidad = 1). En los paneles superiores se muestran las imágenes de ecocardiografía de contraste con inyección intracoronaria y en los paneles inferiores, las imágenes de ecocardiografía de contraste con inyección por vía intravenosa de los mismos pacientes. En el caso de la izquierda se observa un defecto severo de la perfusión apical; en el ejemplo del centro se observa un defecto apical moderado y en los paneles de la derecha, una perfusión apical normal.
El uso de métodos cuantitativos en el análisis de la EMC-i.v. es todavía escaso; no existen datos previos de la concordancia entre la EMC-i.v. y la EMC-i.c. y la mayoría de los estudios se ha centrado en analizar la capacidad de la EMC-i.v. para predecir la recuperación sistólica postinfarto25,26. En este sentido hemos observado recientemente que tanto la EMC-i.c. como la EMC-i.v. son técnicas útiles y con una fiabilidad comparable para la predicción del estado de la función sistólica o el tamaño de la necrosis (valorados mediante resonancia magnética cardíaca) en los meses siguientes al infarto30.
Consideraciones técnicas
Teniendo en cuenta la diferente cinética del contraste, en los estudios de EMC-i.c. y EMC-i.v. se usaron diferentes ecocardiógrafos (por razones logísticas), agentes de contraste y protocolos de estudio. En el caso de la EMC-i.c., gracias a la gran cantidad de burbujas que llegan al miocardio tras el bolo intracoronario de contraste, las imágenes en tiempo real y segundo armónico son excelentes1,4,17 (fig. 1) y la utilización de softwares especiales de perfusión es innecesaria. Respecto del agente de contraste intracoronario utilizado, la elección se basó en los resultados y la seguridad obtenidos por otros grupos31 y en que en nuestra propia experiencia nos aportó la mejor calidad de imagen sin efectos secundarios17.
En cambio, los estudios de EMC-i.v. se enfrentan al problema de la escasez de burbujas que llegan al miocardio y su rápida destrucción por los pulsos de ultrasonidos. Es por ello que se necesita una perfusión continua de contraste y un software específico. En este caso se utilizó un ecocardiógrafo de última generación y la elección del agente de contraste se fundamentó en la amplia experiencia y excelentes resultados previos con él y en que en nuestra curva de aprendizaje fue el que mejor calidad de imagen aportaba sin efectos secundarios30,32.
Limitaciones
La utilización de diferentes agentes de contraste y protocolos de estudio en la EMC-i.c. y la EMC-i.v. podría ejercer alguna influencia en los resultados finales. Tras un infarto con arteria abierta se ha descrito en algunos casos una mejoría progresiva de la perfusión miocárdica17,33; teniendo en cuenta que el estudio de la EMC-i.v. se retrasó respecto de la EMC-i.c. se podría especular que la realización simultánea de ambas técnicas podría haber aportado una concordancia mayor entre ambas.
Implicaciones clínicas
Si bien la EMC-i.v. es todavía una técnica en desarrollo e investigación, su empleo en los laboratorios de ecocardiografía es cada vez más rutinaria y su utilidad se centra en el diagnóstico de isquemia (en combinación con estrés físico o farmacológico) y en la evaluación del estado de la microcirculación en pacientes postinfarto.
En un escenario óptimo para el análisis del daño en la microcirculación coronaria como el de la serie presentada (pacientes con un primer infarto, enfermedad de un vaso y arteria abierta), hemos observado que la EMC-i.v. es útil para el estudio de la perfusión coronaria. La cuantificación de imágenes únicas capturadas durante una perfusión por vía intravenosa de contraste es una técnica sencilla, rápida y válida en comparación con la EMC-i.c. Si bien una perfusión normal en el estudio con EMC-i.v. sugiere con una alta probabilidad una perfusión conservada, hemos detectado la presencia de casos falsos de hipoperfusión en alrededor de una tercera parte de los pacientes, probablemente en relación con la atenuación, la insuficiente llegada de contraste o los problemas inherentes a la técnica.
A la espera de mejorías en los equipos, las técnicas de cuantificación, los contrastes y los protocolos de estudio, el método propuesto puede ser de ayuda para los laboratorios ecocardiográficos en el estudio de la perfusión postinfarto.
Correspondencia: Dr. V. Bodí.
Servicio de Cardiología. Hospital Clínic i Universitari.
Avenida Blasco Ibáñez, 17. 46010 Valencia. España.
Correo electrónico: vicentbodi@hotmail.com