Sra. Editora:
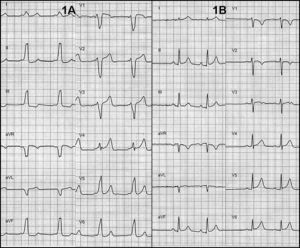
Una paciente de 41 años fue remitida a nuestro centro para ablación de vía accesoria (VA) en el contexto de un síndrome de Wolff-Parkinson-White (WPW). La paciente, estando todavía asintomática, había sido diagnosticada de WPW 9 años antes en una revisión rutinaria. Tres años antes del actual ingreso empezó a referir episodios cortos (< 5 min) de palpitaciones de inicio y fin súbitos, que nunca fueron registradas por electrocardiograma (ECG). En los últimos 9 meses empezó a sufrir clínica compatible con insuficiencia cardiaca en forma de disnea de esfuerzo clase funcional II de la New York Heart Association. La exploración física era normal, pero en la ergometría solo alcanzó 6 MET. El ECG mostraba ritmo sinusal con manifiesta preexcitación por una VA anteroseptal derecha que recordaba un patrón clásico de bloqueo completo de rama izquierda (BRI) (Figura 1A). Tanto la ecocardiografía como la resonancia magnética (RM) mostraron una marcada asincronía intraventricular, con activación precoz del septo respecto a la pared libre y ligera depresión de la fracción de eyección (48%).
Figura 1. A: electrocardiograma con patrón de preexcitación por vía anteroseptal derecha que recuerda un bloqueo completo de rama izquierda. B: normalización del electrocardiograma en el control tras la ablación.
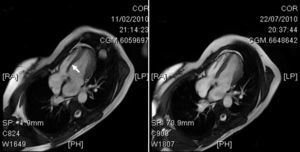
Tras la ablación la paciente se mantuvo asintomática. El ECG tras la ablación era estrictamente normal (Figura 1B). A los 3 meses de la ablación, refería normalización en su clase funcional. Una RM al cuarto mes tras la ablación mostró normalización de la fracción de eyección (63%) y ausencia de asincronía (Figura 2).
Figura 2. A la izquierda, imagen telesistólica del ventrículo izquierdo, con un claro movimiento paradójico septal (flecha) secundario a la activación por una vía accesoria septal derecha. A la derecha, normalización de la contractilidad tras la ablación.
La asincronía intraventricular y la consiguiente disfunción sistólica debida a una activación septal precoz en pacientes con VA septales derechas ya han sido descritas como un fenómeno relativamente frecuente (hasta en un 50%)1. Además, algunos estudios prospectivos han enfatizado que la disfunción del ventrículo izquierdo puede llevar a su dilatación a largo plazo2. La incidencia de asincronía y su progresión a disfunción ventricular y dilatación miocárdica puede estar subestimada por el hecho de que generalmente a estos pacientes se les practica precozmente la ablación por la presencia de palpitaciones secundarias a taquicardias paroxísticas, que pueden aparecer antes de que se manifiesten síntomas de insuficiencia cardiaca1. Por todo ello, se ha propuesto que la ablación de estas VA septales derechas se debería plantear incluso antes de que el paciente tenga palpitaciones3.
Parece razonable descartar una taquicardiomiopatía en esta paciente, puesto que no se observó crecimiento ventricular en las técnicas de imagen y los episodios recortados de taquicardia hacen poco probable este diagnóstico.
Varios estudios han mostrado anomalías en el movimiento de la pared ventricular en pacientes con síndrome de WPW4, 5, 6. Así, las vías izquierdas pueden producir un movimiento anterior prematuro de la pared posterior, mientras que las VA septales derechas pueden mostrar anomalías de motilidad similares a las descritas en pacientes con BRI.
En un reciente estudio3, se observó que en los pacientes con VA septales derechas hay una reducción significativa de la función sistólica respecto a pacientes con VA derechas o izquierdas de pared libre. Otras series han subrayado que, tras la ablación o la desaparición espontánea de la preexcitación por vías septales derechas, se produce una normalización de la función sistólica7.
Este caso ilustra cómo la preexcitación ventricular a través de una VA anteroseptal derecha puede producir insuficiencia cardiaca secundaria a disfunción ventricular izquierda por asincronía intraventricular, semejante al efecto que tendría un BRI. En consecuencia, la ablación de la VA mejoró los síntomas de insuficiencia cardiaca y normalizó la contractilidad miocárdica.
Autor para correspondencia: jmarti@parcdesalutmar.cat