El tratamiento invasivo de pacientes con síndrome coronario agudo sin elevación del segmento ST (SCASEST) de alto riesgo se ha demostrado beneficioso en términos pronósticos de mortalidad cardiovascular y reinfarto1. La prevalencia de enfermedad multivaso ronda el 50%, y hay consenso sobre el beneficio de la revascularización completa del árbol coronario1.
Los pacientes mayores de 75 años, poco representados en los estudios, suponen hasta un 35% del total1. Si bien existe beneficio con un tratamiento invasivo2, el porcentaje de pacientes sometidos a intervención coronaria percutánea (ICP) y/o revascularización completa es bajo en comparación con los más jóvenes1,2.
Se observa un creciente interés en la carga de enfermedad residual tras una ICP. La puntuación SYNTAX (SYNergy between PCI with TAXus and cardiac surgery) residual (PSr), descrita por Généreux et al3, se ha demostrado como un potente factor pronóstico de eventos coronarios y mortalidad total en pacientes sometidos a ICP3.
El objetivo del estudio fue investigar el valor predictivo de la PSr en una muestra de pacientes octogenarios con SCASEST y enfermedad multivaso.
Se analizaron retrospectivamente los datos personales de 76 pacientes consecutivos, mayores de 80 años, ingresados en un hospital terciario por SCASEST entre junio de 2013 y junio de 2014, para quienes se decidió tratamiento invasivo. Todos tenían enfermedad multivaso. Se realizó ICP según el criterio de su médico responsable, en un centro proclive a la ICP aislada de la lesión causal en población frágil. La variable principal del estudio fue un combinado de mortalidad total e infarto de miocardio durante el ingreso (aumento de cinco veces el valor basal de troponina) y a los 6 meses. Se calculó la puntuación GRACE (Global Registry of Acute Coronary Events) de mortalidad e infarto al ingreso y a 6 meses, la puntuación SYNTAX basal (PSb), la PSr y la puntuación Charlson de comorbilidad. De acuerdo con estudios previos3, se establecieron tres grupos/terciles en función de la puntuación de la PSb y la PSr (tabla). Dos cardiólogos intervencionistas analizaron las lesiones no tratadas y consideraron a los pacientes como «revascularizables» si existía alguna tratable. Se realizó finalmente un análisis multivariante con las puntuaciones GRACE, Charlson, PSb/PSr, fracción de eyección del ventrículo izquierdo, edad, creatinina, uso de stents farmacoactivos y enfermedad de tronco/tres vasos, mediante regresión logística al ingreso y en el seguimiento.
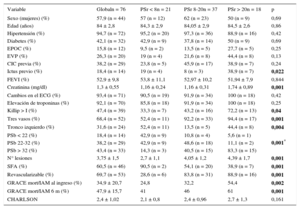
Características basales y las variables al ingreso de los pacientes en función de la puntuación SYNTAX residual
| Variable | Globaln = 76 | PSr < 8n = 21 | PSr 8-20n = 37 | PSr > 20n = 18 | p |
|---|---|---|---|---|---|
| Sexo (mujeres) (%) | 57,9 (n = 44) | 57 (n = 12) | 62 (n = 23) | 50 (n = 9) | 0,69 |
| Edad (años) | 84 ± 2,8 | 84,3 ± 2,9 | 84,05 ± 2,9 | 84,5 ± 2,6 | 0,86 |
| Hipertensión (%) | 94,7 (n = 72) | 95,2 (n = 20) | 97,3 (n = 36) | 88,9 (n = 16) | 0,42 |
| Diabetes (%) | 42,1 (n = 32) | 42,9 (n = 9) | 37,8 (n = 14) | 50 (n = 9) | 0,69 |
| EPOC (%) | 15,8 (n = 12) | 9,5 (n = 2) | 13,5 (n = 5) | 27,7 (n = 5) | 0,25 |
| EVP (%) | 26,3 (n = 20) | 19 (n = 4) | 21,6 (n = 8) | 44,4 (n = 8) | 0,13 |
| CIC previa (%) | 38,2 (n = 29) | 23,8 (n = 5) | 45,9 (n = 17) | 38,9 (n = 7) | 0,24 |
| Ictus previo (%) | 18,4 (n = 14) | 19 (n = 4) | 8 (n = 3) | 38,9 (n = 7) | 0,022 |
| FEVI (%) | 52,9 ± 9,8 | 53,8 ± 11,1 | 52,97 ± 10,2 | 51,94 ± 7,9 | 0,844 |
| Creatinina (mg/dl) | 1,3 ± 0,55 | 1,16 ± 0,24 | 1,16 ± 0,31 | 1,74 ± 0,89 | 0,001 |
| Cambios en el ECG (%) | 93,4 (n = 71) | 90,5 (n = 19) | 91,9 (n = 34) | 100 (n = 18) | 0,42 |
| Elevación de troponinas (%) | 92,1 (n = 70) | 85,8 (n = 18) | 91,9 (n = 34) | 100 (n = 18) | 0,25 |
| Killip > I (%) | 47,4 (n = 39) | 33,3 (n = 7) | 43,2 (n = 16) | 72,2 (n = 13) | 0,04 |
| Tres vasos (%) | 68,4 (n = 52) | 52,4 (n = 11) | 92,2 (n = 33) | 94,4 (n = 17) | 0,001 |
| Tronco izquierdo (%) | 31,6 (n = 24) | 52,4 (n = 11) | 13,5 (n = 5) | 44,4 (n = 8) | 0,004 |
| PSb < 22 (%) | 18,4 (n = 14) | 42,9 (n = 9) | 10,8 (n = 4) | 5,6 (n = 1) | 0,001* |
| PSb 22-32 (%) | 38,2 (n = 29) | 42,9 (n = 9) | 48,6 (n = 18) | 11,1 (n = 2) | |
| PSb > 32 (%) | 43,4 (n = 33) | 14,3 (n = 3) | 40,5 (n = 15) | 83,3 (n = 15) | |
| N° lesiones | 3,75 ± 1,5 | 2,7 ± 1,1 | 4,05 ± 1,2 | 4,39 ± 1,7 | 0,001 |
| SFA (%) | 60,5 (n = 46) | 90,5 (n = 2) | 54,1 (n = 20) | 38,9 (n = 7) | 0,001 |
| Revascularizable (%) | 69,7 (n = 53) | 28,6 (n = 6) | 83,8 (n = 31) | 88,9 (n = 16) | 0,001 |
| GRACE mort/IAM al ingreso (%) | 34,9 ± 20,7 | 24,8 | 32,2 | 54,4 | 0,002 |
| GRACE mort/IAM 6 m (%) | 47,9 ± 15,7 | 41 | 46 | 61 | 0,001 |
| CHARLSON | 2,4 ± 1,02 | 2,1 ± 0,8 | 2,4 ± 0,96 | 2,7 ± 1,3 | 0,161 |
CIC: cardiopatía isquémica crónica; ECG: electrocardiograma; EPOC: enfermedad pulmonar obstructiva crónica; EVP: enfermedad vascular periférica; FEVI: fracción de eyección del ventrículo izquierdo; GRACE mort/IAM al ingreso y 6 m: riesgo de mortalidad e infarto agudo de miocardio según la puntuación GRACE al ingreso y a los 6 meses; N° lesiones: número de lesiones coronarias por paciente; PSb: puntuación SYNTAX basal; PSr: puntuación SYNTAX residual; SFA: stent farmacoactivo; Tres vasos: enfermedad coronaria de tres vasos.
Las variables cuantitativas continuas se expresan como media ± desviación típica.
Las características basales y las variables al ingreso en función de la PSr se muestran en la tabla. El hallazgo más frecuente fue enfermedad coronaria de tres vasos (68,4%), con un 31,6% de pacientes con enfermedad de tronco izquierdo. Con respecto a la carga de enfermedad coronaria basal, en el 38,2% y el 43,4% de los pacientes se objetivó una PSb de 22-32 y > 32, respectivamente. Tras la ICP (60,5% con utilización de stents farmacoactivos), el 27,6% de los pacientes quedaron con una PSr < 8, mientras que el 48,7% y el 23,7% mantuvieron una PSr de 8-20 y > 20, respectivamente. Los porcentajes de pacientes con lesiones potencialmente revascularizables tras la ICP fueron del 28,6%, el 83,8% y el 88,9%, respectivamente, en función del tercil de PSr.
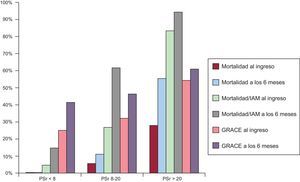
Se observó la variable combinada en un 34,2% de los pacientes durante el ingreso (26 eventos: 4,7% con PSr < 8, 27,1% con PSr 8-20 y 83,3% con PSr > 20; p < 0,001) y en un 56,6% a los 6 meses (43 eventos: 14,3% con PSr < 8, 62,1% con PSr 8-20 y 94,4% con PSr > 20; p < 0,001). No hubo muertes en los pacientes del tercil con PSr < 8. Al ingreso hubo siete fallecimientos (dos con PSr 8-20 y cinco con PSr > 20; p = 0,006), y durante el seguimiento se produjeron 14 (cuatro con PSr 8-20 y 10 con PSr > 20; p < 0,001). La figura plasma la variable principal y la mortalidad total en función de la PSr. En el análisis multivariante para eventos durante el ingreso resultaron predictores significativos la puntuación GRACE [odds ratio (OR) = 1,07; intervalo de confianza del 95% (IC95%), 1,005-1,15; p = 0,036; área bajo la curva (ABC), 0,83: IC95%, 0,72-0,94; p < 0,001], la PSb (OR = 1,13; IC95%, 1,02-1,25; p = 0,023; ABC, 0,82; IC95%, 0,70-0,94; p < 0,001) y la PSr (OR = 3,4; IC95%, 1,005-12,39; p = 0,05; ABC 0,86; IC95%, 0,76-0,96; p < 0,001). A los 6 meses, la puntuación GRACE (OR = 1,45: IC95%, 0,995-2,12; p = 0,05; ABC, 0,75; IC95%, 0,62-0,86; p = 0,002), el PSb (OR = 1,33; IC95%, 1,11-1,59; p = 0,002; ABC, 0,87; IC95%, 0,78-0,97; p < 0,001) y la PSr (OR = 9,4; IC95%, 1,61-55,1; p = 0,013; ABC, 0,86; IC95%, 0,76-0,96; p < 0,001) fueron las variables que alcanzaron significación estadística. La PSb y la PSr fueron variables predictoras aisladas al eliminar una u otra de la ecuación, suprimiendo la posible colinealidad entre ambas.
Mortalidad al ingreso, mortalidad a 6 meses, mortalidad/reinfarto al ingreso, mortalidad/infarto a 6 meses y puntuación GRACE de mortalidad/infarto al ingreso y a 6 meses, en función de los terciles de la puntuación SYNTAX residual. IAM: infarto agudo de miocardio; PSr: puntuación SYNTAX residual.
Los resultados del estudio confirman la relevancia de la puntuación GRACE y de la PSb, y como novedad de la PSr, como predictoras de eventos cardiovasculares, específicamente en una población octogenaria con SCASEST y enfermedad multivaso.
A pesar de la tendencia existente al tratamiento conservador en los pacientes octogenarios2, nuestros resultados podrían indicar que sería posible que una revascularización más extensa mejorara el pronóstico de los pacientes octogenarios con SCASEST. En nuestra opinión, la edad biológica y la fragilidad no deberían excluir por sí mismas una revascularización lo más completa posible. Una vez comprometida la necesidad de doble antiagregación al tratar el vaso implicado, el hecho de completar la revascularización no debería modificar ampliamente el riesgo y sí el beneficio. Aunque las diferencias de mortalidad podrían explicarse por una mayor comorbilidad del tercil superior (estadísticamente no significativa), consideramos que el riesgo cardiovascular inherente a las lesiones no tratadas puede desempeñar un papel importante.
Las limitaciones del estudio son las propias de los análisis retrospectivos, sumadas a un seguimiento limitado a 6 meses. A pesar de no poder controlar todos los posibles confundidores y disponer de un tamaño muestral limitado, las diferencias encontradas son lo bastante llamativas como para sugerir el valor pronóstico de la PSr.
En conclusión, consideramos que nuestros resultados ponen de manifiesto la importancia de la PSr como un potente predictor de eventos cardiovasculares en la población octogenaria con SCASEST, y sugieren que una revascularización más completa podría mejorar el pronóstico, aunque son necesarios estudios aleatorizados para confirmar esta hipótesis.