En los últimos años, diversos estudios han mostrado una alta incidencia de eventos clínicos adversos tras sufrir un síndrome coronario agudo (SCA)1–4. En este sentido, Abu-Assi et al1 han sugerido la utilización de una nueva escala de riesgo para predecir eventos cardiovasculares tras el alta hospitalaria en pacientes con SCA. Sin embargo, tal como reconocen dichos autores, una de las principales limitaciones de su brillante trabajo es la ausencia de un proceso de validación externa. Por este motivo, y con el objetivo de ampliar la validez de esta nueva escala, nos hemos propuesto evaluar su capacidad predictiva y discriminativa en una cohorte contemporánea de pacientes con SCA.
El estudio se llevó a cabo de acuerdo con los principios de la Declaración de Helsinki. Se realizó un estudio retrospectivo basado en los datos de un registro prospectivo en el que se incluyen todos los pacientes con SCA ingresados en un hospital español terciario. El periodo de inclusión fue de enero de 2012 a septiembre de 2014 (n=1.039). Se excluyeron los pacientes que fallecieron en el hospital (n=55), los perdidos durante el seguimiento (n=7) y aquellos en los que faltaba algún dato para calcular la puntuación (n=95, 98% por desconocimiento de la anatomía coronaria). Así, la cohorte final fue de 882 pacientes. El seguimiento al año se llevó a cabo por un equipo entrenado de cardiólogos y personal de enfermería mediante llamadas telefónicas y revisión de historias clínicas. Los eventos de estudio (muerte cardiovascular, infarto agudo de miocardio e ictus) se definieron acorde a las definiciones empleadas en el trabajo original de Abu-Assi et al1. Las causas de la muerte se determinaron a partir de la información obtenida de las llamadas telefónicas a los familiares, la revisión de las historias clínicas y los certificados de defunción. Habitualmente, en caso de dudas, o si la historia clínica hospitalaria era ambigua o no se disponía de ella, consultamos los registros de defunción. La capacidad de discriminación se analizó mediante el cálculo del valor del área bajo la curva ROC. La calibración del modelo se evaluó mediante la prueba de bondad de ajuste de Hosmer-Lemeshow. La calibración y la capacidad de discriminación se calcularon en el conjunto de la población y por subgrupos según el tipo de presentación del SCA.
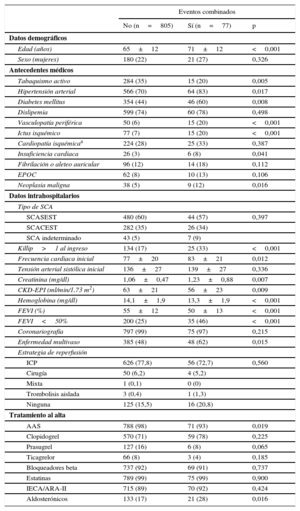
De los 882 pacientes, al año del alta hospitalaria 77 (8,7%) presentaron el evento combinado de estudio: 48 (5,4%) muertes de causa cardiovascular, 44 (5,0%) reinfarto y 10 (1,1%) ictus. Como muestra la tabla 1, los pacientes con eventos clínicos adversos presentaron una edad más avanzada, un mayor índice de comorbilidad (hipertensión arterial, diabetes mellitus, vasculopatía periférica, enfermedad cerebrovascular, insuficiencia cardiaca previa y neoplasia maligna) y peores Killip y función renal. Por otro lado, la fracción de eyección del ventrículo izquierdo y la hemoglobina fueron menores en estos pacientes, mientras que la extensión de la enfermedad coronaria fue mayor.
Características basales de la población en función de los eventos adversos al año
| Eventos combinados | |||
|---|---|---|---|
| No (n=805) | Sí (n=77) | p | |
| Datos demográficos | |||
| Edad (años) | 65±12 | 71±12 | <0,001 |
| Sexo (mujeres) | 180 (22) | 21 (27) | 0,326 |
| Antecedentes médicos | |||
| Tabaquismo activo | 284 (35) | 15 (20) | 0,005 |
| Hipertensión arterial | 566 (70) | 64 (83) | 0,017 |
| Diabetes mellitus | 354 (44) | 46 (60) | 0,008 |
| Dislipemia | 599 (74) | 60 (78) | 0,498 |
| Vasculopatía periférica | 50 (6) | 15 (20) | <0,001 |
| Ictus isquémico | 77 (7) | 15 (20) | <0,001 |
| Cardiopatía isquémicaa | 224 (28) | 25 (33) | 0,387 |
| Insuficiencia cardiaca | 26 (3) | 6 (8) | 0,041 |
| Fibrilación o aleteo auricular | 96 (12) | 14 (18) | 0,112 |
| EPOC | 62 (8) | 10 (13) | 0,106 |
| Neoplasia maligna | 38 (5) | 9 (12) | 0,016 |
| Datos intrahospitalarios | |||
| Tipo de SCA | |||
| SCASEST | 480 (60) | 44 (57) | 0,397 |
| SCACEST | 282 (35) | 26 (34) | |
| SCA indeterminado | 43 (5) | 7 (9) | |
| Killip>1 al ingreso | 134 (17) | 25 (33) | <0,001 |
| Frecuencia cardiaca inicial | 77±20 | 83±21 | 0,012 |
| Tensión arterial sistólica inicial | 136±27 | 139±27 | 0,336 |
| Creatinina (mg/dl) | 1,06±0,47 | 1,23±0,88 | 0,007 |
| CKD-EPI (ml/min/1,73 m2) | 63±21 | 56±23 | 0,009 |
| Hemoglobina (mg/dl) | 14,1±1,9 | 13,3±1,9 | <0,001 |
| FEVI (%) | 55±12 | 50±13 | <0,001 |
| FEVI<50% | 200 (25) | 35 (46) | <0,001 |
| Coronariografía | 797 (99) | 75 (97) | 0,215 |
| Enfermedad multivaso | 385 (48) | 48 (62) | 0,015 |
| Estrategia de reperfusión | |||
| ICP | 626 (77,8) | 56 (72,7) | 0,560 |
| Cirugía | 50 (6,2) | 4 (5,2) | |
| Mixta | 1 (0,1) | 0 (0) | |
| Trombolisis aislada | 3 (0,4) | 1 (1,3) | |
| Ninguna | 125 (15,5) | 16 (20,8) | |
| Tratamiento al alta | |||
| AAS | 788 (98) | 71 (93) | 0,019 |
| Clopidogrel | 570 (71) | 59 (78) | 0,225 |
| Prasugrel | 127 (16) | 6 (8) | 0,065 |
| Ticagrelor | 66 (8) | 3 (4) | 0,185 |
| Bloqueadores beta | 737 (92) | 69 (91) | 0,737 |
| Estatinas | 789 (99) | 75 (99) | 0,900 |
| IECA/ARA-II | 715 (89) | 70 (92) | 0,424 |
| Aldosterónicos | 133 (17) | 21 (28) | 0,016 |
AAS: ácido acetilsalicílico; ARA-II: antagonistas del receptor de la angiotensina II; CKD-EPI: Chronic Kidney Disease Epidemiology Collaboration; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; ICP: intervencionismo coronario percutáneo; IECA: inhibidores de la enzima de conversión de la angiotensina; SCA: síndrome coronario agudo; SCACEST: síndrome coronario agudo con elevación del segmento ST; SCASEST: síndrome coronario agudo sin elevación del segmento ST.
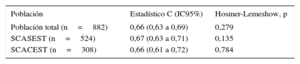
Los sujetos que presentaron eventos adversos tuvieron una mayor puntuación en la escala a validar: 8,01±4,18 frente a 5,64±4,51 puntos. Asimismo, el análisis por categorías mostró un incremento progresivo del porcentaje de eventos conforme aumentaba la puntuación de riesgo (< 3 puntos: 3,3%; 3-7 puntos: 7,3%; y>7 puntos: 13,5%; p<0,001). La calibración de la escala fue buena, si bien los análisis de discriminación mostraron una aceptable (que no excelente) capacidad predictiva de eventos cardiovasculares tras 1 año del alta hospitalaria (estadísticos C menores de 0,7) (tabla 2).
Discriminación y calibración de las escalas en la población total y en los diferentes subgrupos
| Población | Estadístico C (IC95%) | Hosmer-Lemeshow, p |
|---|---|---|
| Población total (n=882) | 0,66 (0,63 a 0,69) | 0,279 |
| SCASEST (n=524) | 0,67 (0,63 a 0,71) | 0,135 |
| SCACEST (n=308) | 0,66 (0,61 a 0,72) | 0,784 |
IC95%: intervalo de confianza del 95%; SCACEST: síndrome coronario agudo con elevación del segmento ST; SCASEST: síndrome coronario agudo sin elevación del segmento ST.
En el presente trabajo validamos por primera vez una escala nueva recientemente propuesta para predecir eventos cardiovasculares tras 1 año del alta hospitalaria en pacientes con SCA. En nuestra serie, esta nueva escala presentó una aceptable capacidad discriminativa y calibración, tanto en la población global como en los dos subgrupos analizados, lo que indica su posible utilidad clínica como herramienta de estratificación para los pacientes con SCA en nuestro medio.