Palabras clave
INTRODUCCIÓN
Las enfermedades de origen cardíaco constituyen la causa más frecuente de mortalidad en adultos, siendo la muerte súbita la forma más importante por su frecuencia, modo de presentación e implicaciones socioeconómicas. Se calcula que un 12% de las defunciones por causa natural ocurren de forma súbita1,2. Asimismo, hasta un 50% de los pacientes con cardiopatía fallecen de esta forma y un porcentaje significativo de enfermos que sufren un paro cardíaco no habían presentado previamente ningún síntoma sugestivo de cardiopatía1,2. Potencialmente puede realizarse una reanimación con éxito y sin secuelas si el episodio de paro cardíaco se identifica y trata con precocidad3.
Desde la instauración y el desarrollo de los sistemas de asistencia médica urgente extrahospitalaria ha aumentado el número de pacientes que son reanimados con éxito y, con ello, el porcentaje de ingresos en los hospitales.
Los resultados de diversos estudios4-14 ofrecen datos dispares en cuanto a la evolución de los pacientes ingresados después de un paro extrahospitalario, y en España es prácticamente inexistente la información al respecto4. El objetivo del presente estudio fue analizar el pronóstico de los pacientes que fueron ingresados en una unidad de cuidados críticos tras ser recuperados con éxito de un episodio de muerte súbita fuera del hospital.
PACIENTES Y MÉTODO
Pacientes
Se seleccionaron retrospectivamente los pacientes ingresados en el Hospital Gregorio Marañón después de ser reanimados con éxito de un paro extrahospitalario. En total se incluyeron 110 pacientes consecutivos, 80 ingresados en la unidad coronaria desde 1990 a 1999 y 30 ingresados en la unidad de cuidados intensivos desde 1997 a 1999. Un total de 83 pacientes eran varones y 27 mujeres, con una edad comprendida entre 20 y 87 años (61,0 ± 14,3 años).
Parámetros estudiados
Se analizaron los siguientes parámetros: a) características demográficas (sexo, edad, diagnóstico principal, antecedentes de interés); b) en el momento del paro extrahospitalario, si hubo reanimación cardiopulmonar básica, reanimación cardiopulmonar avanzada y el retraso y la primera arritmia identificada; c) a la llegada a urgencias, retraso desde el inicio del paro hasta llegar al hospital, si llega intubado o no, si llega incosciente o no, la clase funcional (Forrester-clínica) y la presión arterial; d) en el hospital, en caso de infarto agudo de miocardio, si se realizó tratamiento de reperfusión (trombólisis o angioplastia primaria), la presencia de secuelas neurológicas y otras complicaciones, y e) en el momento del alta, el status vital (vivo sin secuelas graves, vivo con secuelas graves o muerte).
Análisis estadístico
Los pacientes fueron distribuidos en dos grupos: pacientes dados de alta vivos y sin secuelas neurológicas (n = 33), y pacientes fallecidos durante la estancia hospitalaria (n = 67) o dados de alta con secuelas neurológicas graves (n = 10). Se consideró como secuela neurológica grave la presencia de invalidez absoluta para realizar sin ayuda las actividades de la vida diaria.
Se comparó entre los dos grupos la incidencia de los distintos parámetros estudiados. Para el análisis de las variables cualitativas (sexo, consciente/inconsciente, intubado/no intubado) se utilizó el test de la χ2 y para el de las variables cuantitativas (edad, presión arterial inicial, retraso en el inicio de las maniobras de reanimación) la prueba de la t de Student. En ambos casos se consideró como diferencia significativa un valor p < 0,05.
Se calculó la OR con su intervalo de confianza para las variables que evidenciaron diferencias significativas en la comparación de proporciones.
RESULTADOS
Del total de los 110 pacientes estudiados, 33 (30%) fueron dados de alta vivos y sin secuelas, 10 (9%) fueron dados de alta con secuelas invalidantes y 67 (61%) fallecieron durante la estancia hospitalaria.
En la tabla 1 se indican las variables clínicas estudiadas en ambos grupos, de las cuales se relacionaron con el pronóstico: la edad, la primera arritmia registrada, el retraso en el inicio de las maniobras de reanimación, la clase funcional y el nivel de conciencia a la llegada al hospital.
La media de edad en el grupo de pacientes dados de alta vivos fue inferior que en el de fallecidos o dados de alta con secuelas (55,2 ± 12,6 frente a 63,6 ± 13,5 años; p < 0,006).
Sobrevivieron el 16% de los pacientes en los que la primera arritmia registrada fue la asistolia, frente a un 45,5% de superviviente sin secuelas en el grupo de pacientes en los que la arritmia identificada en el primer registro de ECG fue fibrilación ventricular (FV) (p < 0,007). La OR para el grupo con asistolia fue de 4,4, con un intervalo de confianza del 95% de 1,40-13,75 (p < 0,05).
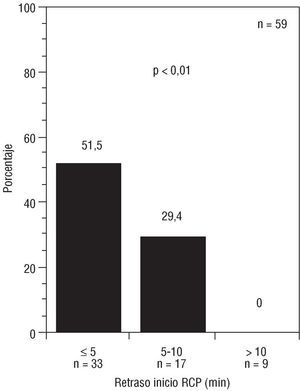
El tiempo de retraso en el inicio de la maniobras de resucitación cardiopulmonar (básica y/o avanzada) se relacionó directamente con peor pronóstico. Para el grupo de pacientes que recibieron asistencia antes de 5 min la supervivencia sin secuelas fue del 51,5% (OR = 4,46; IC del 95%, 2,81-7,064; p < 0,05); si fueron asistidos a los 5-10 min la supervivencia fue del 29,4% y no hubo supervivientes entre el grupo de pacientes en los que la asistencia se demoró más de 10 min (fig. 1).
Fig. 1. Supervivencia hospitalaria sin secuelas según el retraso en el inicio de las maniobras de reanimación cardiopulmonar (RCP) extrahospitalaria.
Los pacientes en clase funcional I, II o III en el momento del ingreso (n = 12) tuvieron una superviviencia sin secuelas del 83,3%, mientras que fue del 18,4% en los pacientes que ingresaron en clase IV (n = 65) (p < 0,00001) (OR = 22,08; IC del 95%, 5,80-83,99; p < 0,05).
De los 13 pacientes que llegaron al hospital conscientes, sobrevivieron sin secuelas el 84,6% frente al 26,3% para los que llegaron inconscientes (n = 76) (p < 0,00001) (OR = 15,4; IC del 95%, 4,10-57,83; p < 0,05).
DISCUSIÓN
Supervivencia
Los resultados del presente estudio demuestran que, a pesar del mal pronóstico general de los pacientes que sufren un paro cardíaco extrahospitalario, un porcentaje apreciable de los que ingresan en el hospital puede ser dado de alta (el 30% en nuestra serie).
Los resultados de estudios previos ofrecen datos muy dispares de supervivencia, con cifras que oscilan entre el 1,2 y el 16,9%4-6,15-17. Estos datos son referentes a la población global diagnosticada de paro extrahospitalario, siendo muy escasas las publicaciones en las que se analiza el pronóstico de los pacientes que finalmente son admitidos en una unidad de cuidados intensivos del hospital. En distintos estudios se ha observado que, de todos los paros extrahospitalarios, se intentan reanimar un 30-62%. Llegan vivos al hospital un 5-20% y sobreviven al alta un 2-6%3,4,19-21. Estos datos son muy variables en función de la localidad donde se realice el estudio, lo que confirma el importante papel de los servicios de asistencia médica urgente.
En el estudio OPALS5, probablemente el estudio multicéntrico más amplio, se incluyeron 5.335 pacientes con paro extrahospitalario. De ellos ingresaron 366 (6,9%) y fueron dados de alta 187, equivalente al 3,5% de la población inicial y al 50% de la población ingresada en el hospital después del paro.
En el único estudio realizado en España, Martín Castro et al4 analizaron el pronóstico de 282 pacientes con paro extrahospitalario. En 176 (62%) se iniciaron maniobras de resucitación cardiopulmonar. Un total de 42 (14,8%) llegaron a ser ingresados en un hospital y nueve (3%) fueron dados de alta, cifra que supone el 21% de los pacientes ingresados en el hospital después del paro cardiaco.
Factores relacionados con pronóstico
Los factores relacionados con el pronóstico no difieren con los encontrados en otros estudios. Dependiendo de los grupos de edad establecidos, hay series en las que no se encuentran diferencias significativas en la supervivencia8,24. En otros, sin embargo, la edad avanzada supone una variable de mal pronóstico25,26, como sucedió en este estudio.
La fibrilación ventricular es la arritmia más frecuente, con una prevalencia del 60-80%3; las bradiarritmias persistentes graves, como la asistolia y la disociación electromecánica, son responsables de otro 20-30%. En todas las series la FV tiene mejor pronóstico tanto en PCR extrahospitalaria3,5,9,11,27,28 como dentro del hospital1,27. Por el contrario, en algunas series la mortalidad en pacientes con asistolia es próxima al 100%12, siendo del 84% en nuestra serie. Esta variable estaría relacionada con el tiempo transcurrido desde el momento del paro hasta el registro, ya que la asistolia puede ser una arritmia primaria o el resultado final de una FV que ha degenerado hasta una amplitud imperceptible.
En cuanto al tiempo transcurrido entre el paro y la primera asistencia, los resultados son similares a otros estudios. En el estudio multicéntrico OPALS la supervivencia fue significativamente mayor en el grupo atendido antes de 8 min5. En otros estudios se compararon grupos atendidos entre 0-6, 6-11 y > 11 min, con una disminución progresiva de la supervivencia. En ningún estudio se encontraron supervivientes atendidos después de 11 min3,13,14,17, lo que concuerda con la mortalidad del 100% en los pacientes de este estudio cuando el retraso inicial del tratamiento fue superior a 10 min (fig. 1). El retraso en el inicio de las maniobras de reanimación y la calidad de las mismas determinará no sólo la posibilidad de revertir la situación inicial de parada cardiorrespiratoria, sino también el pronóstico en el momento del alta hospitalaria tras ser recuperada. El pronóstico es sombrío si no se inicia la reanimación cardiopulmonar en los primeros 4-6 min. Los resultados mejoran de forma espectacular si antes de las intervenciones definitivas (soporte vital avanzado, desfibrilación) se inician maniobras de básica, lo que prolonga el intervalo de tiempo en el que el paciente es recuperable sin secuelas graves.
No hay apenas datos sobre el nivel de conciencia y la clase funcional al llegar al hospital para comparar nuestros resultados, aunque resulta lógico suponer que la evolución tiene una relación con la situación clínica en el momento del ingreso. En el presente estudio, estos dos parámetros se relacionaron significativamente con el pronóstico (tabla 1).
Es muy probable que las variables relacionadas con el pronóstico (edad, retraso en la reanimación cardiopulmonar, inconciencia y clase IV) se encuentren en íntima relación con el daño neurológico (aterosclerosis cerebral, tiempo de hipoxia, alteración funcional, baja perfusión) y determinarán el pronóstico a corto plazo.
Otras variables analizadas en este estudio no resultaron relacionadas con la mortalidad: sexo, antecedentes de cardiopatía, nuevo paro, paro de causa isquémica, duración de la reanimación cardiopulmonar, presión arterial en el momento del ingreso, intubación en el ingreso, trombólisis/primera ACTP (tabla 1).
Limitaciones del estudio
Los datos del presente estudio se obtuvieron de forma retrospectiva y no siempre pudieron obtenerse todos los parámetros. Por ello no fue posible analizar la influencia de las maniobras de reanimación básica y el tiempo empleado en iniciarlas en el prónostico. Por otra parte, desconocemos el grupo inicial de pacientes con muerte extrahospitalaria del que proceden los pacientes estudiados, por lo que no se pueden calcular cifras de pronóstico generales. No obstante, la tasa de supervivencia y el retraso en el inicio del tratamiento como factor principal del pronóstico no ofrecen dudas de interpretación.
Implicaciones clínicas
El principal reto es prevenir la muerte súbita. Para ello contamos con las medidas de prevención primaria y secundaria de la cardiopatía isquémica. Pero mientras no sea posible identificar factores de riesgo específicos y/o factores iniciadores transitorios que nos permitan conocer las características de los pacientes con mayor probabilidad de presentar una arritmia letal, la difusión del diagnóstico y maniobras de resucitación puede mejorar de manera significativa la supervivencia, sobre todo en pacientes previamente sanos3,14,29.
Los pacientes ingresados después de un episodio de muerte súbita representan un espectro amplio, caracterizado por factores individuales que condicionan el pronóstico. La correcta valoración general de los mismos puede ayudar a tomar decisiones terapéuticas, manteniendo actitudes más agresivas en los grupos considerados de mejor pronóstico y evitando medidas terapéuticas extraordinarias en los pacientes con escasas o nulas posibilidades de supervivencia.
El retraso en el diagnóstico e inicio del tratamiento es el factor más importante relacionado con la evolución posterior y el único modificable. Para ello es preciso cambiar la infraestructura sanitaria de asistencia extrahospitalaria y, sin duda, es necesaria la educación sanitaria de sectores amplios de la población, en especial los relacionados con poblaciones de mayor riesgo.
En el presente estudio, al igual que en otros3,5,13,17, todos los pacientes en los que se iniciaron las maniobras de resucitación, tanto básicas como avanzadas, después de 10 min tras la parada cardiorrespitatoria, fallecieron durante la estancia hospitalaria o fueron dados de alta con lesiones neurológicas severas e irreversibles. Dadas las consecuencias familiares, sociales y económicas que esta situación conlleva, probablemente, cuando exista la certeza de que han transcurrido más de 10 min desde la parada cardiorrespiratoria y sin ningún tipo de asistencia, el inicio de las maniobras de resucitación podría considerarse contraindicado. Se excluyen las muertes por hipotermia, electrocución o ahogamiento, situaciones que quedan fuera de este estudio y habría que analizar por separado. Por otra parte, cuando coincidan varias variables de alto riesgo (edad avanzada, retraso en el inicio de las maniobras, asistolia y llegada al hospital inconsciente y en clase funcional IV) probablemente lo aconsejable sea prestar sólo cuidados paliativos. Estas recomendaciones deben ser refrendadas en otros estudios.
Correspondencia: Dr. J. López-Sendón. Unidad Coronaria. Hospital Gregorio Marañón. Dr. Esquerdo, 46. 28007 Madrid. Correo electrónico: jlsendon@retemail.es Recibido el 20 de enero del 2000. Aceptado para su publicación el 19 de febrero del 2001.