El shock cardiogénico poscardiotomía (SCPC) se continúa asociando con una elevada morbimortalidad1. A pesar de los avances en el desarrollo de los recursos biotecnológicos, las cifras de mortalidad no han mostrado una mejora clara durante la última década1. Además, las tasas de supervivencia del SCPC continúan siendo significativamente inferiores a las observadas en otros tipos de shock cardiogénico (SC)2. Este hecho podría verse modificado con la instauración y el funcionamiento de estructuras diseñadas específicamente para el tratamiento del SC3.
Se presenta un análisis observacional retrospectivo, con recolección prospectiva de datos de todos los pacientes consecutivos ingresados en nuestro centro para el tratamiento del SC, procedentes de nuestra propia actividad o derivados de otras instituciones hospitalarias, desde septiembre de 2014 hasta enero de 2019. El seguimiento clínico se cerró en junio de 2019. De un total de 130 pacientes, se atendió a 32 en situación de SCPC.
Se llevó a cabo un análisis bivariante de los factores asociados con la mortalidad hospitalaria. Se utilizó la prueba de Mann-Whitney para las variables numéricas y la prueba de la χ2 para las variables cualitativas. En el análisis actuarial de la supervivencia, se utilizaron curvas de Kaplan-Meier y log-rank test para la comparación. Se tomaron como variables de shock basales las determinadas al ingreso en nuestra unidad de cuidados intensivos (UCI). Se consideró estadísticamente significativo un valor de p <0,05. El programa utilizado para el análisis fue el STATA IC/15.
En la tabla 1 se presentan los resultados más representativos. Se analizó a un total de 32 pacientes con SCPC. En nuestro hospital se produjeron 26 casos (81%), mientras que 6 (19%) fueron remitidos de otros centros. Se utilizó asistencia circulatoria mecánica transitoria (ACMT) en 31 pacientes (97%). Se optó por el oxigenador extracorpóreo de membrana (ECMO) en 24 (75%), con canulación central en 20 pacientes (el 83% de los ECMO utilizados). La ACMT se implantó durante la propia intervención quirúrgica en el 68% de los pacientes, y el mismo día en el 87%. La mediana (intervalo) de tiempo con asistencia circulatoria mecánica fue de 6 [5-14] días.
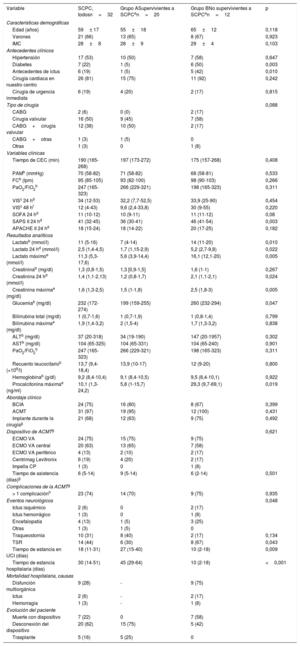
Características demográficas, tratamiento clínico, complicaciones, resultados y evolución de los pacientes con shock cardiogénico poscardiotomía
| Variable | SCPC, todosn=32 | Grupo ASupervivientes a SCPCan=20 | Grupo BNo supervivientes a SCPCan=12 | p |
|---|---|---|---|---|
| Características demográficas | ||||
| Edad (años) | 59± 17 | 55±18 | 65±12 | 0,118 |
| Varones | 21 (66) | 13 (65) | 8 (67) | 0,923 |
| IMC | 28±8 | 28±9 | 29±4 | 0,103 |
| Antecedentes clínicos | ||||
| Hipertensión | 17 (53) | 10 (50) | 7 (58) | 0,647 |
| Diabetes | 7 (22) | 1 (5) | 6 (50) | 0,003 |
| Antecedentes de ictus | 6 (19) | 1 (5) | 5 (42) | 0,010 |
| Cirugía cardiaca en nuestro centro | 26 (81) | 15 (75) | 11 (92) | 0,242 |
| Cirugía de urgencia inmediata | 6 (19) | 4 (20) | 2 (17) | 0,815 |
| Tipo de cirugía | 0,088 | |||
| CABG | 2 (6) | 0 (0) | 2 (17) | |
| Cirugía valvular | 16 (50) | 9 (45) | 7 (58) | |
| CABG+cirugía valvular | 12 (38) | 10 (50) | 2 (17) | |
| CABG+otras | 1 (3) | 1 (5) | 0 | |
| Otras | 1 (3) | 0 | 1 (8) | |
| Variables clínicas | ||||
| Tiempo de CEC (min) | 190 (165-268) | 197 (173-272) | 175 (157-268) | 0,408 |
| PAMb (mmHg) | 70 (58-82) | 71 (58-82) | 68 (58-81) | 0,533 |
| FCb (lpm) | 95 (85-105) | 93 (82-100) | 98 (90-103) | 0,266 |
| PaO2/FiO2b | 247 (165-323) | 266 (229-321) | 198 (165-323) | 0,311 |
| VISc 24 hd | 34 (12-53) | 32,2 (7,7-52,5) | 33,9 (25-90) | 0,454 |
| VISc 48 hf | 12 (4-43) | 9,6 (2,4-33,8) | 30 (9-55) | 0,220 |
| SOFA 24 hd | 11 (10-12) | 10 (9-11) | 11 (11-12) | 0,08 |
| SAPS II 24 hd | 41 (32-45) | 36 (30-41) | 46 (41-54) | 0,003 |
| APACHE II 24 hd | 18 (15-24) | 18 (14-22) | 20 (17-25) | 0,182 |
| Resultados analíticos | ||||
| Lactatob (mmol/l) | 11 (5-16) | 7 (4-14) | 14 (11-20) | 0,010 |
| Lactato 24 hd (mmol/l) | 2,5 (1,4-4,5) | 1,7 (1,15-2,9) | 5,2 (2,7-9,8) | 0,022 |
| Lactato máximoe (mmol/l) | 11,3 (5,3-17,6) | 5,6 (3,9-14,4) | 16,1 (12,1-20) | 0,005 |
| Creatininab (mg/dl) | 1,3 (0,8-1,5) | 1,3 [0,9-1,5] | 1,6 (1-1) | 0,267 |
| Creatinina 24 hd (mmol/l) | 1,4 (1,1-2,13) | 1,2 (0,8-1,7) | 2,1 (1,1-2,1) | 0,024 |
| Creatinina máximae (mg/dl) | 1,6 (1,3-2,5) | 1,5 (1-1,8) | 2,5 (1,8-3) | 0,005 |
| Glucemiab (mg/dl) | 232 (172-274) | 199 (159-255) | 260 (232-294) | 0,047 |
| Bilirrubina total (mg/dl) | 1 (0,7-1,6) | 1 (0,7-1,9) | 1 (0,8-1,4) | 0,799 |
| Bilirrubina máximae (mg/dl) | 1,9 (1,4-3,2) | 2 (1,5-4) | 1,7 (1,3-3,2) | 0,838 |
| ALTb (mg/dl) | 37 (20-318) | 34 (19-190) | 147 (20-1957) | 0,302 |
| ASTb (mg/dl) | 104 (65-325) | 104 (65-331) | 104 (65-240) | 0,901 |
| PaO2/FiO2b | 247 (165-323) | 266 (229-321) | 198 (165-323) | 0,311 |
| Recuento leucocitariob (×109/l) | 13,7 (9,4-18,4) | 13,9 (10-17) | 12 (9-20) | 0,800 |
| Hemoglobinab (g/dl) | 9,2 (8,4-10,4) | 9,1 (8,4-10,5) | 9,5 (8,4-10,1) | 0,922 |
| Procalcitonina máximae (ng/ml) | 10,1 (1,3-24,2) | 5,8 (1-15,7) | 29,3 (9,7-69,1) | 0,019 |
| Abordaje clínico | ||||
| BCIA | 24 (75) | 16 (80) | 8 (67) | 0,399 |
| ACMT | 31 (97) | 19 (95) | 12 (100) | 0,431 |
| Implante durante la cirugíag | 21 (68) | 12 (63) | 9 (75) | 0,492 |
| Dispositivo de ACMTg | 0,621 | |||
| ECMO VA | 24 (75) | 15 (75) | 9 (75) | |
| ECMO VA central | 20 (63) | 13 (65) | 7 (58) | |
| ECMO VA periférico | 4 (13) | 2 (10) | 2 (17) | |
| Centrimag Levitronix | 6 (19) | 4 (20) | 2 (17) | |
| Impella CP | 1 (3) | 0 | 1 (8) | |
| Tiempo de asistencia (días)g | 6 (5-14) | 9 (5-14) | 6 (2-14) | 0,501 |
| Complicaciones de la ACMTg | ||||
| > 1 complicaciónh | 23 (74) | 14 (70) | 9 (75) | 0,935 |
| Eventos neurológicos | 0,048 | |||
| Ictus isquémico | 2 (6) | 0 | 2 (17) | |
| Ictus hemorrágico | 1 (3) | 0 | 1 (8) | |
| Encefalopatía | 4 (13) | 1 (5) | 3 (25) | |
| Otras | 1 (3) | 1 (5) | 0 | |
| Traqueostomía | 10 (31) | 8 (40) | 2 (17) | 0,134 |
| TSR | 14 (44) | 6 (30) | 8 (67) | 0,043 |
| Tiempo de estancia en UCI (días) | 18 (11-31) | 27 (15-40) | 10 (2-18) | 0,009 |
| Tiempo de estancia hospitalaria (días) | 30 (14-51) | 45 (29-64) | 10 (2-18) | <0,001 |
| Mortalidad hospitalaria, causas | ||||
| Disfunción multiorgánica | 9 (28) | - | 9 (75) | |
| Ictus | 2 (6) | - | 2 (17) | |
| Hemorragia | 1 (3) | - | 1 (8) | |
| Evolución del paciente | ||||
| Muerte con dispositivo | 7 (22) | 0 | 7 (58) | |
| Desconexión del dispositivo | 20 (62) | 15 (75) | 5 (42) | |
| Trasplante | 5 (16) | 5 (25) | 0 | |
ACMT: asistencia circulatoria mecánica transitoria; ALT: alanina transaminasa; APACHE II: Acute Physiology and Chronic Health Evaluation II; AST: aspartato transaminasa; BCIA: balón de contrapulsación intraaórtico; CABG: cirugía de revascularización coronaria; CEC: circulación extracorpórea; DAVI: dispositivo de asistencia ventricular izquierda; ECMO: oxigenador extracorpóreo de membrana; FC: frecuencia cardiaca; FiO2: fracción de oxígeno inspirado; IMC: índice de masa corporal; PAM: presión arterial media; PaO2: presión arterial de oxígeno; SAPS II: Simplified Acute Physiology Score II; SCPC: shock cardiogénico poscardiotomía; SOFA: Sequential-Related Organ Failure Assesment Score; TSR: terapia de sustitución renal; VA: venoarterial; VIS: Vasoactive Inotropic Score.
Las variables continuas se expresan como media±desviación estándar o, en el caso de distribución no normal, como mediana (intervalo intercuartílico). Las variables cualitativas se presentan en forma de frecuencia y porcentaje.
Se consiguió desconectar al paciente de la ACMT en 24 casos (77%). En 19 pacientes (61%), la desconexión se realizó tras recuperarse la función del miocardio y los 5 (16%) restantes se sometieron atrasplante cardiaco.
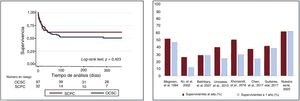
La tasa de supervivencia al alta del total de los pacientes tratados con SCPC fue del 63% (20 pacientes). No se produjo ninguna muerte durante el primer año siguiente al alta. Las supervivencias al alta y al año de seguimiento no fueron diferentes de las observadas en pacientes con otras causas de SC en nuestra serie (figura 1A). En el análisis univariante, los principales factores asociados con la mortalidad hospitalaria fueron: antecedentes de diabetes o ictus, concentraciones de lactato, valor de creatinina 24 h después del ingreso en UCI, valor máximo de creatinina, concentraciones de glucosa, valor máximo de procalcitonina durante la estancia en la UCI y complicaciones neurológicas agudas (tabla 1). La mayor parte de estos resultados coincide con lo indicado en series anteriores1,3,4. En promedio, los pacientes que fallecieron tenían 10 años más, pero este resultado no alcanzó significación estadística, probablemente debido al tamaño de la muestra4.
A: análisis de Kaplan-Meier de las estimaciones de la supervivencia a 1 año. Diferencias entre el shock cardiogénico poscardiotomía y otras causas de shock cardiogénico en nuestra serie. B: comparación de la supervivencia al alta y a 1 año en las series principales presentadas recientemente por Lorusso et al.1, que incluyen los resultados de nuestra serie. OCSC: otras causas de shock cardiogénico; SCPC: shock cardiogénico poscardiotomía.
En los últimos años, como consecuencia de que los dispositivos de ACMT se utilizan más y de modo más generalizado, se ha ampliado la gama de posibilidades terapéuticas disponibles para el SCPC. Sin embargo, no parece que estos avances se hayan traducido en un beneficio claro por lo que respecta a la supervivencia hospitalaria1,2.
Este estudio muestra algunas características distintivas de la experiencia de una unidad de SC organizada, que refleja el abordaje contemporáneo del SCPC mediante equipos multidisciplinarios específicos para ello. A pesar del escaso número de pacientes, que es habitual en las series de SC, el estudio presenta una de las tasas de supervivencia al alta y a 1 año más altas de las publicadas hasta la fecha (figura 1B). Esta experiencia podría indicar un posible beneficio aportado por los equipos especializados y adecuadamente capacitados que actúan con una estructura organizada3, que aporta una respuesta inmediata y probablemente más eficiente5.
Los pacientes de nuestra serie presentaban signos de hipoperfusión tisular y disfunción de otros órganos en el momento del ingreso en la UCI. Parece que ambos trastornos encuentran solución en la disminución del tiempo de descarga miocárdica y la instauración precoz de una asistencia circulatoria eficaz mediante sistemas apropiados. Los aumentos de los biomarcadores de hipoperfusión fueron más importantes en los pacientes con SC que fallecieron. Sin embargo, todavía no se conocen bien los intervalos de valores que determinan el pronóstico y el posible grado de reversibilidad de este daño orgánico.
Aunque parecería que el ECMO se ha convertido en el tratamiento de primera línea como forma de ACMT, en nuestra opinión, no deben subestimarse otras bombas centrífugas de acceso central cuando se observa un fallo univentricular o biventricular y no es necesaria la asistencia respiratoria. En este contexto, no parece que la asistencia mediante acceso periférico1, que tiene la ventaja de que permite el cierre del esternón, haya aportado mayor probabilidad de supervivencia en nuestra serie (tabla 1).
Otra característica diferencial es que el trasplante de corazón se utilizó como recurso final para 5 pacientes (16%). A esta opción se ha recurrido menos en otras series1, lo que podría indicar un acceso al trasplante de urgencia más fácil en España frente al empleo de dispositivos de asistencia a largo plazo.
Por último, esta serie confirma el excelente pronóstico de los pacientes con SC que sobreviven a la hospitalización. Así pues, el SCPC es un trastorno grave con una alta probabilidad de muerte temprana, pero es tratable y, si se aborda adecuadamente, puede cursar con una recuperación completa.
Las limitaciones del estudio radican en su carácter observacional y en el escaso número de pacientes incluidos. La aplicabilidad de nuestras conclusiones debe limitarse al contexto clínico descrito. La comparación de distintas series continúa siendo difícil3.
Se concluye que la detección precoz del SCPC y una respuesta rápida mediante un equipo de shock multidisciplinario, específico para este fin y adecuadamente organizado, podrían mejorar el tratamiento y la supervivencia de los pacientes con un SCPC. Esta conclusión deberá confirmarse en futuras series y líneas de investigación.