La hipertensión pulmonar tromboembólica crónica (HPTEC) se produce por tromboembolias pulmonares de repetición con resolución incompleta, que se organizan formando tabiques y membranas intraluminales que reemplazan la íntima normal de las arterias pulmonares y causan obstrucción. El tratamiento de elección y único potencialmente curativo es la tromboendarterectomía pulmonar1, pero casi el 40% de los pacientes son inoperables, por afección periférica y/o comorbilidades.
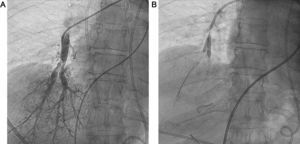
En los pacientes no candidatos a tromboendarterectomía pulmonar, se inicia medicación específica para la hipertensión pulmonar, pero aun así, en un porcentaje importante de pacientes, la situación funcional y hemodinámica es mala. Una técnica que se postula en los últimos años como tratamiento coadyuvante para estos pacientes es la angioplastia con balón de las arterias pulmonares (ABAP) (figura).
Desde 1996 hemos tratado en nuestra unidad a 188 pacientes con HPTEC, mediante tromboendarterectomía pulmonar a 100 y con tratamiento médico a 882. En mayo de 2013 se comenzó a realizar ABAP como terapia coadyuvante para pacientes con HPTEC no operable por afección distal en mala situación clínica y/o hemodinámica pese a tratamiento médico optimizado. Presentamos nuestra experiencia con esta técnica que, en nuestro conocimiento, es la primera serie de pacientes a los que se ha aplicado esta terapia en nuestro país.
Hemos realizado 22 procedimientos de ABAP en 7 pacientes (5 mujeres; media de edad, 61 años), todos en clase funcional III-IV de la New York Heart Association (NYHA) a pesar de tratamiento con triple terapia, que para 6 de ellos incluía prostanoides sistémicos. La decisión de realizar ABAP se tomó en sesión multidisciplinaria, tras confirmar la inoperabilidad. Se realizó una media de 3 procedimientos/paciente y se trató una media de 2,4 segmentarias y 1,2 lóbulos/procedimiento. En 6 pacientes hubo una mejoría hemodinámica significativa en el seguimiento (media, 6 [intervalo, 1-18] meses), con un descenso en la presión arterial pulmonar media (PAPm) y las resistencias vasculares pulmonares y un incremento en el índice cardiaco (IC). Asimismo se redujo el estrés de pared del ventrículo derecho disminuyendo la concentración de la prohormona fracción aminoterminal del propéptido natriurético cerebral (NT-proBNP), mejoró la clase funcional de la NYHA de todos los pacientes, y a 3 de los 6 pacientes se les pudo suspender el tratamiento con prostanoides. Los datos se reflejan en la tabla y en las . Dos pacientes presentaron edema agudo de reperfusión como complicación del procedimiento, ambos tras el primer procedimiento de ABAP. Uno subclínico, que se resolvió con diuréticos, mientras que el otro paciente precisó ventilación mecánica y soporte circulatorio con oxigenador de membrana extracorpóreo (ECMO) venoarterial, pero falleció 8 días después por hemorragia cerebral (). No hubo ninguna perforación arterial pulmonar como complicación de la técnica.
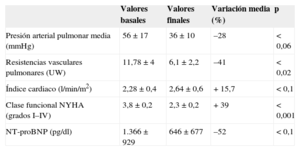
Parámetros hemodinámicos, clase funcional y biomarcadores basales y tras finalizar los procedimientos de angioplastia con balón de las arterias pulmonares
| Valores basales | Valores finales | Variación media (%) | p | |
|---|---|---|---|---|
| Presión arterial pulmonar media (mmHg) | 56±17 | 36±10 | –28 | <0,06 |
| Resistencias vasculares pulmonares (UW) | 11,78±4 | 6,1±2,2 | –41 | <0,02 |
| Índice cardiaco (l/min/m2) | 2,28±0,4 | 2,64±0,6 | +15,7 | <0,1 |
| Clase funcional NYHA (grados I–IV) | 3,8±0,2 | 2,3±0,2 | +39 | <0,001 |
| NT-proBNP (pg/dl) | 1.366±929 | 646±677 | –52 | <0,1 |
NT-proBNP: fracción aminoterminal del propéptido natriurético cerebral; NYHA: New York Heart Association.
En 2001, Feinstein et al3 demostraron mejoría hemodinámica y de la tolerancia al ejercicio con la ABAP en 18 pacientes con HPTEC no operable, aunque 11 sufrieron edema agudo de reperfusión y 1 falleció como consecuencia. Sin embargo, a pesar de esta publicación, esta técnica no se instauró, y es ahora, tras las series publicadas en los últimos 3 años, la mayoría japonesas4, cuando está aplicándose como terapia alternativa o coadyuvante a determinados pacientes con HPTEC. La técnica ha sido refinada, en algunas series mediante ecocardiografía intravascular/tomografía de coherencia óptica y, lo que es más importante, dividiendo el intervencionismo en varios procedimientos, actuando solo sobre 1 o 2 segmentarias por sesión, lo que disminuye la aparición de edema agudo de reperfusión. Los resultados hemodinámicos publicados reflejan una reducción de la PAPm hasta un 47% y de las resistencias vasculares pulmonares hasta un 65%. En nuestra serie hemos conseguido una reducción media del 28% de la PAPm y un 41% de las resistencias vasculares pulmonares, con una distribución desigual entre los pacientes tratados. La mejoría obtenida con la ABAP es de magnitud similar a los resultados de la tromboendarterectomía pulmonar (reducción del 42% en la PAPm y del 64% en las resistencias vasculares pulmonares) y significativamente mejor que los resultados reportados con el tratamiento médico, con el que se reducen un 9% la PAPm y un 29% las resistencias vasculares pulmonares5. La complicación más frecuente y principal causa de la mortalidad de este procedimiento (1,4–10%) es el edema agudo de reperfusión. Su incidencia subclínica es alta, hasta el 60% de los procedimientos, aunque la necesidad de ventilación mecánica es baja (6%). Las variables que más se correlacionan con su aparición son el número de lóbulos y segmentarias tratados por procedimiento, la PAPm previa a la ABAP>35mmHg y una mala situación clínica y hemodinámica previa al procedimiento. La paciente de nuestra serie que falleció por edema agudo de reperfusión estaba en NYHA IV a pesar de la triple terapia que incluía prostanoides sistémicos, y presentaba mal perfil hemodinámico, con IC de 2,02 l/min/m2 y PAPm de 62mmHg antes del procedimiento, en el que solo se trataron 2 segmentarias de un lóbulo. La otra complicación relacionada con esta técnica es la perforación o rotura de la pared de las arterias pulmonares, muy poco frecuente pero potencialmente mortal.
En nuestra experiencia, y en consonancia con lo publicado, podemos decir que la ABAP es una alternativa terapéutica eficaz en determinados pacientes con HPTEC no quirúrgica, ya que produce mejoría hemodinámica, de la capacidad funcional y de biomarcadores y reduce la necesidad de prostanoides. No obstante, hay que destacar que la tasa de complicaciones graves periprocedimiento es significativa, lo que hace necesarias la adecuada indicación de dicha técnica y la selección apropiada de los pacientes.