La fibrilación auricular es muy frecuente en el paciente anciano. Aunque existe una amplia experiencia con los antagonistas de la vitamina K, el empleo de estos fármacos en el paciente anciano presenta numerosas limitaciones, con una mayor susceptibilidad a las hemorragias y un peor control de la anticoagulación que en la población general. Los anticoagulantes orales de acción directa han demostrado ser una mejor alternativa terapéutica para los pacientes ancianos, no solo por su mayor simplicidad de uso, sino por sus mayores eficacia y seguridad en comparación con los antagonistas de la vitamina K, con datos que en general concuerdan con los ensayos clínicos fundamentales. Sin embargo, en el paciente anciano hay una tendencia al uso de dosis inadecuadas, generalmente por infradosificación, sobre todo con algunos de ellos, lo que conlleva una menor protección contra los ictus, sin una clara ventaja antihemorrágica. El rivaroxabán se ha estudiado ampliamente en la población anciana y no solo en ensayos clínicos, sino también en multitud de estudios en la práctica clínica real, con datos muy consistentes. En estos estudios, en comparación con los antagonistas de la vitamina K, se ha demostrado que el rivaroxabán reduce el riesgo de ictus sin un incremento de las hemorragias mortales, con lo que tiene un beneficio clínico neto favorable en la población con fibrilación auricular no valvular con mayor riesgo tromboembólico.
Palabras clave
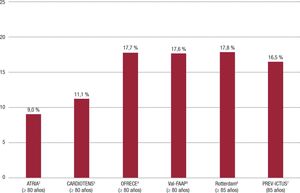
La incidencia de fibrilación auricular (FA) aumenta con la edad y es la arritmia más frecuente en la población anciana1. Varios estudios que han analizado la prevalencia de FA en diferentes contextos clínicos y países, incluida España, muestran que a partir de los 80 años la prevalencia de FA se sitúa en torno al 10-18% (Figura 1)2-7. El número de pacientes con FA irá aumentando en los próximos años, como consecuencia del envejecimiento progresivo de la población8-10.
Los motivos de esta predominante afectación en la población anciana son múltiples. Entre ellos cabe destacar una mayor comorbilidad del paciente anciano. Así, conforme avanza la edad, el riesgo de presentar hipertensión arterial, diabetes mellitus, cardiopatía isquémica o insuficiencia cardiaca, entre otros, aumenta. Todas estas condiciones junto con el envejecimiento producen cambios estructurales, eléctricos y sistémicos que favorecen la aparición y la perpetuación de la FA en el paciente anciano11-15.
Entre otras comorbilidades más específicas del paciente anciano, destacan la fragilidad, el deterioro cognitivo o funcional, la sarcopenia y los problemas psicosociales. Aunque ninguna de ellas contraindica la anticoagulación, se asocian con menores tasas de anticoagulación, lo que no solo aumenta el riesgo de complicaciones tromboembólicas, sino también se asocia con un empeoramiento de las otras condiciones16-21. Por ejemplo, se ha demostrado que la anticoagulación disminuye tanto el riesgo de demencia como la progresión de esta16,17.
La prevalencia de FA en el paciente de edad avanzada puede estar subestimada, pues en ocasiones cursa de manera asintomática o paucisintomática. Así, en un reciente estudio realizado en Portugal con 7.500 pacientes ancianos, donde la prevalencia de FA era del 9%, cerca del 36% de los pacientes con FA desconocían que tenían esta condición22. No detectar la FA conduce a no pautar el tratamiento antitrombótico adecuado y, por lo tanto, a que se produzcan complicaciones tromboembólicas. En consecuencia, en el paciente anciano se recomienda la búsqueda activa de FA23,24.
Beneficios de la anticoagulación para el paciente ancianoLas guías de práctica clínica recomiendan que los pacientes con FA no valvular y un CHA2DS2-VASc ≥ 2 en varones y 3 en mujeres deberían recibir anticoagulación oral crónica. En consecuencia, salvo contraindicación, todos los pacientes de 75 o más años deberían estar anticoagulados25. A pesar de esta recomendación, existe un porcentaje significativo de pacientes ancianos que no reciben anticoagulación, generalmente por temor a las hemorragias. Este porcentaje es todavía mayor si, además, se asocian ciertas condiciones, como la fragilidad26-30. Sin embargo, este hecho es cuestionable, ya que, mientras el ictus por FA se asocia con una mortalidad de hasta el 50% al año y un elevado grado de discapacidad en los supervivientes, el riesgo de hemorragia mortal asociado con la anticoagulación es bajo, especialmente con los anticoagulantes orales de acción directa (ACOD) respecto a los antagonistas de la vitamina K (AVK). Por ejemplo, en el estudio ROCKET-AF, en el subgrupo de pacientes de edad ≥ 75 años, las tasas de hemorragia mortal con warfarina y rivaroxabán fueron de 0,61 y 0,28/100 pacientes-año respectivamente31-34.
Asimismo, hasta en un 20% de los pacientes con FA y alto riesgo tromboembólico se ha empleado tradicionalmente la antiagregación plaquetaria para la prevención de ictus26,35. Sin embargo, la antiagregación no debería ser una opción recomendada para el paciente anciano, ya que se ha demostrado que, en comparación con la anticoagulación, la antiagregación se asocia con un mayor riesgo de complicaciones tromboembólicas sin disminuir el riesgo de hemorragia36-38.
En definitiva, salvo contraindicación, los pacientes ancianos con FA deberían recibir anticoagulación oral crónica25,39-41. Durante años se han usado los AVK para la prevención de las complicaciones tromboembólicas en el paciente con FA no valvular31. Ahora bien, los AVK tienen numerosos inconvenientes (ventana terapéutica estrecha, variabilidad de la respuesta anticoagulante, controles frecuentes de la anticoagulación, múltiples interacciones con otros fármacos y alimentos, inicio y final de acción lentos). Estas limitaciones son todavía mayores en la población anciana. Por un lado, esta población presenta una mayor sensibilidad a la actividad anticoagulante de los AVK, que hace que se requieran menos dosis y que haya más hemorragias con INR más bajas42-44. Además, el control de la INR es peor en la población anciana que en la población general45-47. El mal control de la anticoagulación con AVK se asocia con un mayor riesgo de ictus, hemorragia y muerte por cualquier causa48. Por todo ello, numerosos pacientes ancianos no reciben el tratamiento antitrombótico apropiado26,35.
En cambio, los ACOD tienen una cinética y una actividad anticoagulante predecibles, y sus dosis se ajustan según unas características clínicas bien definidas. Además, prácticamente no tienen interacciones con los alimentos, y en menor medida con otros fármacos, y tienen un inicio y final de acción rápidos49. Al analizar los ensayos clínicos primarios en su conjunto, en comparación con la warfarina, los ACOD han resultado ser más eficaces a la hora de reducir los ictus, producen menos hemorragias graves, hemorragias intracraneales y mortalidad50. Ahora bien, no todos los pacientes incluidos tenían el mismo perfil clínico, ya que cada ensayo clínico tenía unos criterios de inclusión y exclusión específicos, y los pacientes con mayor riesgo tromboembólico incluidos son los del ROCKET-AF, con rivaroxabán. De hecho, fue en el estudio ROCKET-AF donde se incluyó a una mayor proporción de pacientes de edad ≥ 75 años, hasta un 44%, lo que indica que esta población estuvo muy representada en este estudio51-54. Del mismo modo, también existen diferencias relevantes en el perfil clínico de los pacientes de 75 o más años incluidos en los ensayos clínicos primarios (tabla 1)34,55-57. En comparación con los otros estudios, en el ROCKET-AF se incluyó a una mayor proporción de pacientes con antecedentes de ictus, insuficiencia cardiaca y diabetes. Además, el riesgo tromboembólico fue mayor (el 91% de los pacientes de edad > 75 años tenían un CHADS2 ≥ 3, frente al 44, el 49 y el 32% en los estudios RE-LY, ARISTOTLE y ENGAGE AF-TIMI 48 respectivamente)34,55-57.
Población mayor de 75 años incluida en los ensayos clínicos primarios en fibrilación auricular no valvular de los ACOD frente a warfarina
| ROCKET-AF34 (rivaroxabán) | ENGAGE AF57 (edoxabán) | ARISTOTLE56 (apixabán) | RE-LY55 (dabigatrán) | |
|---|---|---|---|---|
| Hipertensión | 93 | 93 | 83 | 75 |
| Insuficiencia cardiaca | 59 | 45 | 24 | 25 |
| Ictus/ES/AIT previos | 42 | 25 | 22 | 19 |
| Diabetes mellitus | 34 | 28 | 21 | 20 |
| CHADS2, mediana | 3,7 | 3,2 | 2,7 | 2,6 |
| CHADS2 ≥ 3 | 91 | 32* | 49 | 44 |
AIT: accidente isquémico transitorio; ES: embolia sistèmica.
Datos expresados en porcentaje (%).
En cuanto al análisis de cada subestudio, en el estudio RE-LY, los resultados de eficacia y hemorragia intracraneal concordaban con los resultados globales, independientemente de la edad de los pacientes y la dosis de dabigatrán utilizada. Sin embargo, sí hubo diferencias significativas en cuanto a las hemorragias extracraneales conforme a la edad de los pacientes. En los pacientes más jóvenes, ambas dosis de dabigatrán se asociaron con un menor riesgo de hemorragia en comparación con warfarina, mientras que en los pacientes de edad ≥ 80 años, el riesgo de hemorragia fue similar que con warfarina en dosis de 110 mg y mayor con la de 150 mg, dosis no recomendada para estos pacientes55. En el ROCKET-AF, en comparación con los más jóvenes, los pacientes ancianos presentaron tasas más altas de ictus y hemorragias graves. Sin embargo, los buenos resultados de eficacia y seguridad del rivaroxabán fueron independientes de la edad34. Respecto a la población de edad avanzada de los ensayos ARISTOTLE Y ENGAGE AF-TIMI 48, los resultados de eficacia y seguridad del apixabán y el edoxabán, respectivamente, frente a warfarina, de acuerdo con la edad, coincidieron con el resultado general de los estudios56,57. De hecho, los beneficios tanto en términos de eficacia como de seguridad de los ACOD en su conjunto frente a warfarina fueron independientes de la edad de los pacientes50.
Teniendo en cuenta que en la población anciana el riesgo de complicaciones tromboembólicas y hemorrágicas es mayor, el beneficio en términos absolutos de la anticoagulación con ACOD frente a los AVK es mayor en el paciente anciano34,55-57. En un metanálisis que incluyó los 4 ensayos clínicos primarios en pacientes ancianos (edad ≥ 75 años), en comparación con warfarina, el tratamiento con ACOD se asoció con una reducción significativa del 30% en el riesgo de ictus y embolia sistèmica (riesgo relativo [RR] = 0,70; intervalo de confianza del 95% [IC95%], 0,61-0,80), y no significativa del 9% en el riesgo de hemorragia grave (RR = 0,91 ; IC95%, 0,72-1,16)58. Teniendo en cuenta los resultados de los ensayos clínicos, el consenso de la EHRA de 2018 recomienda de manera preferente para pacientes de edad ≥ 75 años los ACOD frente a los AVK59.
En los últimos años se han publicado varios estudios que han analizado el uso de los ACOD en la práctica clínica habitual60-65. En general, en los pacientes ancianos con FA no valvular los ACOD fueron eficaces y seguros. Además, bien por un menor riesgo de ictus, bien por un menor riesgo de hemorragia o por ambos, los diferentes estudios muestran que los ACOD son superiores a los AVK en el paciente anciano60-65. Así, en un estudio que incluyó a sujetos con FA de 80 o más años que recibieron ACOD o AVK, tras un seguimiento medio de 31 meses, si bien la incidencia de eventos tromboembólicos y hemorragias fue similar, el beneficio neto favoreció a los ACOD, que también presentaron una menor mortalidad61. En un metanálisis de estudios observacionales de pacientes de edad ≥ 75 años con FA, en comparación con warfarina, el riesgo de ictus isquémico fue ligeramente inferior con los ACOD, sin diferencias significativas en la incidencia de hemorragias graves, mortalidad o infarto de miocardio, pero con una reducción del 44% en el riesgo de hemorragia intracraneal y un aumento de las hemorragias gastrointestinales66. Por todo ello, tanto la edad avanzada como la mayor fragilidad son predictores independientes para el uso de ACOD frente a warfarina67,68.
En los últimos años se han publicado varios trabajos realizados específicamente en pacientes nonagenarios con FA69-71. Así, en un estudio se observó que, aunque el tratamiento con warfarina se asociaba con un menor riesgo de ictus isquémico y un beneficio clínico neto positivo, los ACOD se asociaron con un menor riesgo de hemorragia intracraneal69. En un estudio transversal realizado en la Comunidad de Madrid, el 17% tenía FA, y solo 2 tercios de este grupo recibían tratamiento anticoagulante (el 12%, ACOD) y un 28%, tratamiento antiagregante70. En otro estudio retrospectivo en el que se incluyó a 1.750 pacientes de 3 áreas sanitarias en España, tras un seguimiento medio de 23,6 meses, el tratamiento con ACOD se asoció con una reducción de la mortalidad y los eventos embólicos, resultado que no se observó con los AVK. Aunque tanto los ACOD como los AVK aumentaron el riesgo de hemorragias, solo el tratamiento con AVK se asoció con tasas más altas de hemorragias intracraneales71.
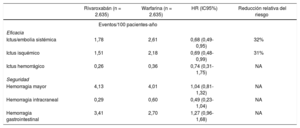
En cuanto al rivaroxabán, se han publicado varios estudios en práctica clínica real, tanto en población anciana como en sujetos frá- giles72-74. Así, en un estudio realizado en pacientes frágiles con FA, tras un seguimiento de 2 años, en comparación con warfarina, el tratamiento con rivaroxabán se asoció con una reducción significativa del 32% en el riesgo de ictus isquémico y embolia sistémica, y del 31% en el riesgo de ictus isquémico, sin un incremento en el riesgo de hemorragias graves, intracraneales o gastrointestinales (tabla 2)72. En un estudio prospectivo y observacional realizado en Japón de pacientes tratados con rivaroxabán, en el subgrupo de pacientes de edad > 75 años (el 48,9% de la muestra), si bien el riesgo de hemorragia grave y los eventos isquémicos fueron más frecuentes en comparación con los sujetos más jóvenes, la tasa de hemorragias intracraneales fue muy baja independientemente de la edad74.
Efectividad y seguridad del rivaroxabán tras 2 años de seguimiento de pacientes frágiles con fibrilación auricular no valvular
| Rivaroxabán (n = 2.635) | Warfarina (n = 2.635) | HR (IC95%) | Reducción relativa del riesgo | |
|---|---|---|---|---|
| Eventos/100 pacientes-año | ||||
| Eficacia | ||||
| Ictus/embolia sistémica | 1,78 | 2,61 | 0,68 (0,49-0,95) | 32% |
| Ictus isquémico | 1,51 | 2,18 | 0,69 (0,48-0,99) | 31% |
| Ictus hemorrágico | 0,26 | 0,36 | 0,74 (0,31-1,75) | NA |
| Seguridad | ||||
| Hemorragia mayor | 4,13 | 4,01 | 1,04 (0,81-1,32) | NA |
| Hemorragia intracraneal | 0,29 | 0,60 | 0,49 (0,23-1,04) | NA |
| Hemorragia gastrointestinal | 3,41 | 2,70 | 1,27 (0,96-1,68) | NA |
Tabla elaborada con datos de Martínez et al72.
HR: hazard ratio; IC95%: intervalo de confianza del 95%.
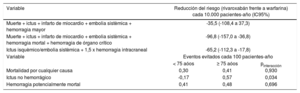
De la misma manera que un mal control de la razón internacional normalizada (INR) en el paciente tratado con AVK se asocia con un peor pronóstico, pautar una dosis inadecuada de un ACOD también tiene consecuencias graves para el paciente. Aunque la prescripción incorrecta puede ocurrir tanto por sobredosificación como por infradosificación, en el paciente anciano es más frecuente que ocurra esto último. En los últimos años se han publicado varios trabajos que han analizado tanto la frecuencia de la dosificación inadecuada de ACOD como sus consecuencias. Así, se estima que en la población anciana, aproximadamente un 30-40% de los pacientes recibe dosis inadecuadas de ACOD73,75-79. El ESPARTA fue un estudio transversal y multicéntrico, realizado en pacientes de edad ≥ 75 años (media, 83 años) tratados con anticoagulantes orales al menos durante 3 meses; el 28% de los pacientes tenían mala adherencia al tratamiento anticoagulante, y el 62% recibía las dosis bajas de ACOD78. En un estudio que analizó en pacientes hospitalizados de 65 o más años si la prescripción de ACOD se había realizado de manera incorrecta antes del ingreso y si, en ese caso, durante el ingreso se había corregido, se observó que aproximadamente en 1 de cada 3 pacientes la dosificación era incorrecta, pero durante el ingreso se corrigió en un porcentaje significativo de pacientes73. La dosificación adecuada de los ACOD en ocasiones es compleja, entre otros motivos por las fluctuaciones de la función renal que ocurren en esta población79.
Aunque la infradosificación en el paciente anciano ocurre con todos los ACOD, parece que no en todos ocurre con la misma frecuencia. Así, en un estudio realizado en 2 centros geriátricos en Estados Unidos, cerca de la mitad de los pacientes tratados con apixabán y aproximadamente un tercio de los tratados con rivaroxabán y dabigatrán recibían dosis inadecuadas de ACOD76. En España, en un reciente trabajo realizado en cerca de 1.500 pacientes (media de edad, 77 años), el 46% de los pacientes tomaba rivaroxabán; el 24%, dabigatrán; el 22%, apixabán, y el resto, edoxabán. Tras una media de seguimiento de 1,7 años, las tasas de ictus, hemorragia grave y hemorragia intracraneal fueron 0,7, 1,3 y 0,2 eventos/100 pacientes-año respectivamente. A pesar de las limitaciones, en este estudio el riesgo de hemorragias graves fue menor con el rivaroxabán (tabla 3). En cuanto a las llamadas dosis reducidas, mientras que solo el 12,1% de los pacientes que tomaba rivaroxabán recibían una dosis no ajustada a sus características clínicas, estos porcentajes ascendieron al 28,5% con apixabán y el 48,1% con dabigatrán77. Las consecuencias de la infradosificación de los ACOD se asocian con un aumento en el número de complicaciones tromboembólicas y una mayor mortalidad, sin ningún efecto beneficioso en cuanto a la reducción de las hemorragias80,81 (tabla 4). Ahora bien, el impacto de la infradosificación podría ser diferente según el tipo de ACOD y la dosis utilizada. El rivaroxabán y el dabigatrán reducen su dosificación (salvo en Estados Unidos) en un 25% (dosis alta frente a baja), mientras que el apixabán y el edoxabán utilizan una dosis reducida a la mitad. Así pues, una excesiva prudencia para evitar hemorragias puede conllevar un exceso de tromboembolias82-84.
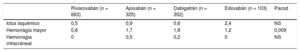
Eventos tromboembólicos y hemorrágicos según el tipo de ACOD
| Rivaroxabán (n = 663) | Apixabán (n = 325) | Dabigatrán (n = 352) | Edoxabán (n = 103) | Pacod | |
|---|---|---|---|---|---|
| Ictus isquémico | 0,5 | 0,9 | 0,6 | 2,4 | NS |
| Hemorragia mayor | 0,8 | 1,7 | 1,8 | 1,2 | 0,009 |
| Hemorragia intracraneal | 0 | 0,5 | 0,2 | 0 | NS |
Eventos tromboembólicos y hemorrágicos según el tipo de ACOD en los pacientes con fibrilación auricular no valvular en la práctica clínica. Tabla elaborada con datos de Cerdà et al77.
ACOD: anticoagulantes orales de acción directa.
Impacto de utilizar dosis reducidas de ACOD inadecuadas (frente a dosis adecuadas)
| HRa (IC95%) | Variación en el riesgo relativo (%) | |
|---|---|---|
| Eficacia | ||
| Muerte, ictus, infarto de miocardio | 1,57 (1,34-1,83) | +57% |
| Muerte | 1,72 (1,45-2,03) | +72% |
| Ictus | 1,02 (0,71-1,46) | NA |
| Infarto de miocardio | 0,92 (0,56-1,50) | NA |
| Seguridad | ||
| Hemorragias | 1,63 (1,14-2,34) | +63% |
Tabla elaborada con datos de Arbel et al80.
ACOD: anticoagulantes orales de acción directa; HRa: hazard ratio ajustada; IC95%: intervalo de confianza del 95%.
Los pacientes ancianos, al tener múltiples comorbilidades, frecuentemente se encuentran polimedicados, lo que podría tener impacto no solo en la adherencia a la medicación (a mayor complejidad de tratamiento, menor adherencia), sino también en la eficacia y la seguridad del tratamiento. Esto podría ser más importante todavía en pacientes frágiles o con deterioro cognitivo85. Es posible que la adherencia al tratamiento sea mayor con el rivaroxabán que con otros anticoagulantes orales, muy probablemente por la mayor sencillez de uso, al prescribirse 1 vez al día y ajustarse solo según la función renal86. En cuanto al impacto de la polimedicación en la eficacia y la seguridad del rivaroxabán frente a warfarina en la práctica clínica, parece que en el paciente polimedicado el tratamiento con rivaroxabán se asociaría también con un menor riesgo de ictus, sin aumentar el riesgo de hemorragia87.
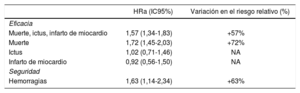
DiscusiónEl paciente anciano con FA tiene muy aumentado el riesgo de ictus, que se acompaña de una elevada mortalidad, un alto grado de discapacidad y riesgo de recurrencias. Aunque también está incrementado el riesgo de hemorragia en estos pacientes, la gravedad de los ictus es mucho mayor que las posibles complicaciones derivadas de las hemorragias88. En consecuencia, es imprescindible valorar el beneficio clínico neto. En un reciente estudio que incluyó a pacientes de edad ≥ 75 años de los registros PREFER que recibieron AVK (n = 2.269) o ACOD (n = 1.556), el beneficio clínico neto fue claramente superior con los ACOD que con los AVK (OR = 0,71; IC95%, 0,51-0,99; p = 0,042), principalmente por un menor riesgo de hemorragia grave, lo que los convierte en la primera opción terapéutica para esta población. Además, hubo una tendencia no significativa a un mayor beneficio neto con el rivaroxabán frente a los AVK que con el resto de ACOD (pinteracción = 0,32)89. De hecho, en el estudio ROCKET-AF, el beneficio clínico neto fue favorable al rivaroxabán en comparación con warfarina, principalmente por un menor riesgo de eventos isquémicos y hemorragias mortales y de órgano crítico, tanto en la población general del estudio como en los pacientes ancianos (tabla 5)34,90.
Beneficio del rivaroxabán frente a la warfarina en el estudio ROCKET-AF
| Variable | Reducción del riesgo (rivaroxabán frente a warfarina) cada 10.000 pacientes-año (IC95%) | ||
|---|---|---|---|
| Muerte + ictus + infarto de miocardio + embolia sistèmica + hemorragia mayor | -35,5 (-108,4 a 37,3) | ||
| Muerte + ictus + infarto de miocardio + embolia sistèmica + hemorragia mortal + hemorragia de órgano crítico | -96,8 (-157,0 a -36,8) | ||
| Ictus isquèmico/embolia sistèmica + 1,5 x hemorragia intracraneal | -65,2 (-112,3 a -17,8) | ||
| Variable | Eventos evitados cada 100 pacientes-año | ||
| < 75 aóos | ≥ 75 aóos | pinteracción | |
| Mortalidad por cualquier causa | 0,30 | 0,41 | 0,930 |
| Ictus no hemorrágico | -0,17 | 0,57 | 0,034 |
| Hemorragia potencialmente mortal | 0,41 | 0,48 | 0,696 |
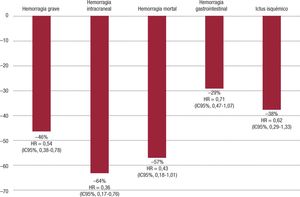
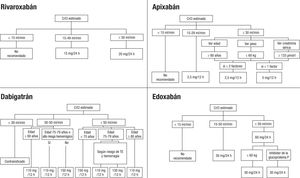
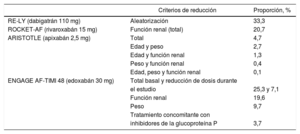
Otros estudios en la práctica clínica también han mostrado resultados parecidos, esto es, una tendencia no significativa a una mayor protección con el rivaroxabán en el paciente anciano. De hecho, además de reducir el riesgo de ictus, se confirma la baja tasa de hemorragias con el rivaroxabán en los pacientes ancianos en la práctica clínica77,91. Esto no solo ocurre en los pacientes ancianos, sino también en los pacientes con mayor fragilidad. Se observa en ellos una mayor reducción de los ictus con el rivaroxabán, sin un aumento en el riesgo de hemorragia, en comparación con los AVK72. De hecho, recientemente se han comunicado los resultados del estudio SAFIR-AC, que incluyó a 1.045 pacientes tratados con rivaroxabán y 924 con AVK, con una media de edad de 86 años (el 23%, ≥ 90 años). En este estudio, el tratamiento con rivaroxabán se asoció con una reducción significativa del 46% en el riesgo de hemorragias graves, del 64% en el riesgo de hemorragias intracraneales, y no significativa del 38% en el riesgo de ictus isquémico, así como del 18% en el riesgo de muerte por cualquier causa (Figura 2)92. Esta tendencia a un mejor balance beneficio/ riesgo con el rivaroxabán en la práctica clínica se podría explicar por una menor probabilidad de error en su prescripción debido al más fácil ajuste posológico del rivaroxabán (solo 1 criterio frente a 2 o 3 con otros ACOD), lo que condiciona una menor infradosificación que con los otros ACOD (Figura 3)93-96. De hecho, se ha demostrado que, en los ensayos clínicos primarios, cuando se utilizaron las dosis ajustadas de manera adecuada, los resultados coincidían con los resultados generales97. Sin embargo, en los ensayos clínicos, el total de pacientes que recibieron la dosis reducida fue distinto (tabla 6)52,97. La experiencia con dosis reducidas de rivaroxabán es amplia y su posología más sencilla puede hacer menos probable un error en la dosis. Como se ha comentado, prescribir dosis inadecuadas basándose en la percepción del riesgo hemorrágico es un error común que conduce a un mayor riesgo de ictus, sin producir un claro beneficio en hemorragias82.
Resultados de eficacia y seguridad del rivaroxabán frente a los AVK en el estudio SAFIR-AC92. AVK: antagonistas de la vitamina K; HR: hazard ratio; IC95%: intervalo de confianza del 95%.
Posología de los diferentes anticoagulantes orales de acción directa en pacientes con fibrilación auricular no valvular y al menos 1 factor de riesgo tromboembólico, de acuerdo con las fichas técnicas94,97. CrCl: aclaramiento de creatinina; hem: hemorrágico; TE: tromboembolia.
El rivaroxabán, el apixabán y el edoxabán deben usarse con cautela en pacientes con CrCl 15-29 ml/min. El dabigatrán está contraindicado con CrCl de 15-29 ml/min. El edoxabán se debe prescribir con precaución con CrCl > 95 ml/min. La dosis del dabigatrán se reduce en tratamiento concomitante con verapamilo.
Proporción de pacientes incluidos en los ensayos clínicos primarios de ACOD frente warfarina que recibieron las dosis reducidas
| Criterios de reducción | Proporción, % | |
|---|---|---|
| RE-LY (dabigatrán 110 mg) | Aleatorización | 33,3 |
| ROCKET-AF (rivaroxabán 15 mg) | Función renal (total) | 20,7 |
| ARISTOTLE (apixabán 2,5 mg) | Total | 4,7 |
| Edad y peso | 2,7 | |
| Edad y función renal | 1,3 | |
| Peso y función renal | 0,4 | |
| Edad, peso y función renal | 0,1 | |
| ENGAGE AF-TIMI 48 (edoxabán 30 mg) | Total basal y reducción de dosis durante | |
| el estudio | 25,3 y 7,1 | |
| Función renal | 19,6 | |
| Peso | 9,7 | |
| Tratamiento concomitante con | ||
| inhibidores de la glucoproteína P | 3,7 |
Por otra parte, dado el elevado número de comorbilidades del paciente anciano, la polifarmacia es frecuente, lo que podría aumentar el riesgo de interacciones potencialmente perjudiciales. Además, precisamente por este riesgo de interacciones, podría haber una tendencia a prescribir más frecuentemente dosis reducidas de manera inadecuada. Sin embargo, en un amplio estudio prospectivo realizado en pacientes con FA no valvular y polifarmacia en Estados Unidos, se prescribió al 24% de los pacientes la dosis reducida de rivaroxabán. En comparación con warfarina, el rivaroxabán redujo significativamente el riesgo de ictus de los pacientes que tomaban al menos 5 fármacos sin aumentar el riesgo de hemorragias87. Además, la administración en 1 sola dosis diaria de rivaroxabán permite simplificar el tratamiento.
Finalmente, asegurar una elevada adherencia al tratamiento es fundamental para una adecuada eficacia. Esto es más difícil en el paciente anciano, polimedicado o frágil, lo que es frecuente entre los pacientes con FA no valvular. Datos recientes de un estudio indican que el rivaroxabán se asocia con una excelente adherencia a la medicación. Ello supone un valor añadido importante en el abordaje de enfermedades crónicas como la FA86.
ConclusionesSalvo contraindicación, todo paciente anciano con FA debería estar anticoagulado de manera crónica, debido al elevado riesgo de ictus y sus consecuencias. Los AVK son especialmente difíciles de manejar adecuadamente en esta población, por sus numerosas limitaciones y un control de la anticoagulación subóptimo. Los ACOD suponen una mejor alternativa para los pacientes ancianos. El rivaroxabán se ha estudiado ampliamente en esta población, tanto en ensayos clínicos como en estudios de práctica clínica, y se ha demostrado su beneficio clínico neto positivo en pacientes mayores de 75 años, sin un incremento en las hemorragias mortales, en comparación con los AVK. Además presenta un ajuste posológico sencillo, lo que reduciría el uso de dosis inadecuadas y contribuiría a una prevención efectiva del ictus en estos pacientes.
AgradecimientosContent Ed Net (Madrid) proporcionó asistencia editorial en la redacción de este manuscrito, con financiación de Bayer Hispania.
Conflicto de interesesA. Riera-Mestre ha recibido honorarios por ponencias de Bayer, Boehringer-Ingelheim, Daiichi Sankyo y Pfizer-BMS. M. Camafort no declara conflictos de intereses. J.M. Suriñach ha recibido honorarios por ponencias y asesorías de Bayer, Daiichi Sankyo, Boehringer-Ingelheim y Pfizer-BMS. F.J. Muñoz Rodríguez no declara conflictos de intereses. F. Padilla ha recibido honararios por consultoría de Bayer Hispania. J. Francisco-Pascual ha recibido honorarios por consultoría de Bayer. J. Mateo Arranz ha recibido honorarios por ponencias y asesorías de Bayer, Daiichi Sankyo, Boehringer-Ingelheim y Pfizer-BMS. A. Martínez Rubio ha recibido honorarios por ponencias y asesorías de Bayer, Daiichi Sankyo, Boehringer-Ingelheim y Pfizer-BMS. R. Freixa-Pamias ha recibido honorarios por ponencias de Bayer, Boehringer-Ingelheim, Daiichi Sankyo y Pfizer-BMS. C. Suárez Fernández ha recibido honorarios por ponencias y asesorías de Bayer, Daiichi Sankyo y Pfizer-BMS. A. Santamaría ha participado en conferencias, congresos y consultorías patrocinadas por Bayer, Pfizer, Boeheringer, Daiichi-Sankyo, Roche, Werfen, Sobi, Octopharma, Takeda y Novo-Nordisk.