En línea con la política de la Sociedad Española de Cardiología (SEC)1 sobre guías de práctica clínica, presentamos en este artículo aspectos novedosos, relevantes o conflictivos de la guía sobre diabetes, prediabetes y enfermedad cardiovascular (ECV) realizada por la Sociedad Europea de Cardiología (ESC) conjuntamente con la European Association for the Study of Diabetes (EASD). A propuesta del Comité de Guías de la SEC, la Sección de Riesgo Vascular y Rehabilitación Cardiaca seleccionó un grupo de expertos para analizar el documento publicado por la ESC y traducido en REVISTA ESPAÑOLA DE CARDIOLOGÍA2. Tanto los autores como los revisores han declarado sus conflictos de intereses, detallados al final del artículo.
Es la segunda ocasión (en 2007 se publicó la primera guía3) en que la ESC y la EASD se reúnen para hacer recomendaciones sobre el manejo de la diabetes mellitus (DM), la prediabetes y la ECV. Los años que han transcurrido justifican una actualización; desde entonces ha aumentado entre los cardiólogos la percepción de que es necesario familiarizarse con esta patología y también ha habido importantes novedades en el campo de los fármacos hipoglucemiantes y resultados relevantes de ensayos clínicos que estaban en curso cuando se elaboraron las anteriores guías.
Los autores de la guía actual han incluido 546 referencias bibliográficas (frente a 711 en la previa), de las que 331 son nuevas publicaciones (desde 2007). Se contabilizan 83 recomendaciones: 51 de clase I, 20 IIa, 6 IIb y 6 III; 36 con nivel de evidencia A, 27 B y 20C. Puede parecer que la mayoría de ellas se basan en estudios y registros y no son demasiadas las debidas a opinión de expertos (nivel C), pero en muchos apartados no hay recomendación alguna. Se identifican 29 aspectos que los autores denominan gaps in knowledge, aunque después de leer detenidamente el documento encontramos más lagunas.
INTRODUCCIÓNLa prevalencia mundial de DM está en aumento, con 360 millones de diabéticos en 2011, de los que el 95% padece DM tipo 2 (DM2). En 2030 habrá unos 552 millones, aunque solo la mitad será consciente de su enfermedad. Además, 300 millones de personas estarán en riesgo de padecerla, incluidas las que presentan glucemia basal alterada (GBA), intolerancia a la glucosa (ITG), DM gestacional y resistencia normoglucémica a la insulina. En 2011 se estimaba que en Europa había 60 millones de adultos con DM, pero apenas el 50% estaba diagnosticado. Aún más alarmantes son los datos del estudio Di@bet.es4, realizado en nuestro país, en el que la prevalencia de DM conocida alcanza el 7,8% (3 millones de ciudadanos) y la no conocida, otro 6% (aproximadamente 2,3 millones). Teniendo en cuenta el altísimo porcentaje de pacientes diabéticos que contraerán ECV y la influencia de la DM en su pronóstico, es imprescindible disponer de información sobre la situación actual del manejo integral de estos pacientes.
NOVEDADES Y ASPECTOS RELEVANTESLos autores de este comentario han identificado diversos temas de interés; los más relevantes se resumen en dos tablas, con clase de recomendación, nivel de evidencia y algunas observaciones.
Anormalidades del metabolismo de la glucosa y enfermedad cardiovascularDiagnósticoLa principal novedad en el diagnóstico de DM es la incorporación de la glucohemoglobina (HbA1c) como criterio válido (HbA1c ≥ 6,5%). Actualmente, la American Diabetes Association (ADA) y la Organización Mundial de la Salud coinciden en sus criterios, aunque difieren en su estrategia. La primera promueve determinar la glucemia basal (GB) y la HbA1c y la segunda, la GB junto con, si es necesario, una sobrecarga oral de glucosa (SOG); la recomendación de la ADA es mucho más factible, pero debe reconocerse la falta de sensibilidad diagnóstica de la HbA1c, sobre todo en pacientes con ECV5. Por otro lado, la realización de SOG tiene una logística más compleja y se le podría reprochar falta de reproducibilidad, pero su capacidad diagnóstica es mayor. Las guías nos recuerdan que la definición de DM se basa en la cifra de glucemia que se asocia a retinopatía diabética, lo que no significa que unos valores inferiores sean inocuos. En este sentido, insisten en que las situaciones prediabéticas (la ITG más que la GBA) aumentan el riesgo de ECV y es importante identificarlas. Sin embargo, la estrategia posterior recomendada es cambios de estilo de vida, que en general no han conseguido disminuir la mortalidad cardiovascular, aunque sí la progresión a DM. Al no existir diferencias en actuación entre una HbA1c en la franja de la prediabetes (5,7-6,4%) y una ITG, la ADA no propone realizar SOG. Esto, que podría ser cierto para la ITG, no lo es para los posibles nuevos diagnósticos de DM por SOG, que permitirían iniciar el tratamiento con metformina y modificar los umbrales de prevención secundaria.
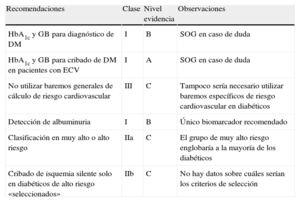
Principales aspectos relacionados con el diagnóstico de la diabetes mellitus y estratificación del riesgo cardiovascular
| Recomendaciones | Clase | Nivel evidencia | Observaciones |
| HbA1c y GB para diagnóstico de DM | I | B | SOG en caso de duda |
| HbA1c y GB para cribado de DM en pacientes con ECV | I | A | SOG en caso de duda |
| No utilizar baremos generales de cálculo de riesgo cardiovascular | III | C | Tampoco sería necesario utilizar baremos específicos de riesgo cardiovascular en diabéticos |
| Detección de albuminuria | I | B | Único biomarcador recomendado |
| Clasificación en muy alto o alto riesgo | IIa | C | El grupo de muy alto riesgo englobaría a la mayoría de los diabéticos |
| Cribado de isquemia silente solo en diabéticos de alto riesgo «seleccionados» | IIb | C | No hay datos sobre cuáles serían los criterios de selección |
DM: diabetes mellitus; ECV: enfermedad cardiovascular; GB: glucemia basal; HbA1c: glucohemoglobina; SOG: sobrecarga oral de glucosa.
En la población general o con algún factor de riesgo y sin ECV, se calcula el riesgo de sufrir DM mediante tablas específicas. Si es alto, se hace una determinación analítica. Cuando ya hay ECV, la guía promueve directamente determinar GB y HbA1c y complementarlas con SOG si fuese necesario. Lo que no se aborda claramente en la guía es una estrategia definida de cómo y cuándo realizar el cribado de DM. En 2007 se recomendaba realizar sistemáticamente SOG a todos los pacientes con ECV, pero se ha visto que no era operativo y tenía poco seguimiento en la comunidad cardiológica. Aunque el ingreso hospitalario sería un buen momento, debe tenerse en cuenta que puede haber un componente de hiperglucemia de estrés que falsee los resultados; en la guía se aconseja demorarlo 4 o 5 días después de un síndrome coronario agudo (SCA), dando valor a la SOG en este escenario. Se ha descrito una estrategia para optimizar la indicación de SOG según un modelo de riesgo que puede ser una forma práctica de seguir las actuales recomendaciones. También podría considerarse realizar una determinación de GB y HbA1c previa al alta y, según estos resultados y otros factores de riesgo, indicar la SOG5. Otra opción es incorporar esta práctica a los programas de rehabilitación cardiaca y prevención secundaria, independientemente del nivel asistencial en que se lleven a cabo.
Bases moleculares de la enfermedad cardiovascular en la diabetes mellitusEn el epígrafe dedicado a la fisiopatología de las ECV, se hace énfasis en el continuo de riesgo que supone todo el espectro evolutivo de las alteraciones del metabolismo de la glucosa y la correspondiente resistencia a la insulina (GBA, ITG, DM) hasta acabar en la ECV, que se desarrollará de manera progresiva a lo largo de años a partir de una disfunción endotelial y un estado inflamatorio iniciales que, por diversos mecanismos celulares, lipídicos, inflamatorios y trombóticos (más activos en los diabéticos), originarán las lesiones ateroscleróticas. Las complicaciones agudas de estas lesiones causarán los desenlaces clínicos. Se destaca que la afección macrovascular aparece antes que la microvascular y suele estar presente en la DM2 bastante antes de su diagnóstico.
Evaluación del riesgo cardiovascular en pacientes con alteraciones de la glucemiaUna novedad de la guía es la simplificación de la estratificación del riesgo de ECV en la DM y la prediabetes. Se reconoce que no todos los pacientes con DM, en especial con DM2, tienen el mismo riesgo, por lo que no se les atribuye indiscriminadamente un «equivalente de riesgo coronario». También se señala y se documenta la escasa utilidad de los baremos de riesgo generales y los específicamente diseñados para la DM, tanto individualmente como en sus metanálisis; se desaconseja explícitamente aplicar cualquiera de los baremos generales de cálculo del riesgo y, aunque no se toma postura sobre los elaborados con poblaciones de diabéticos, del texto se desprende que tampoco serían necesarios. A esto hay que sumar el escaso valor pronóstico aditivo que aportan los numerosos biomarcadores y técnicas de imagen ensayados.
La conclusión de la guía para la cuantificación del riesgo de ECV, basada únicamente en opinión de expertos, consiste en clasificarlos en dos grupos bien delimitados: el grupo de riesgo muy alto abarcaría no solo a los que ya tienen alguna manifestación clínica de ECV, sino también a los que tienen otros factores de riesgo o lesión de órgano diana; en el grupo de riesgo alto se incluiría a los demás pacientes diabéticos, que serán una minoría, como se desprende de estudios como el de Vinagre et al6, que estudiaron las características clínicas y los factores de riesgo de más de 280.000 diabéticos seguidos en atención primaria en Cataluña.
En cuanto a los biomarcadores, el único de especial utilidad en el diabético en relación con el riesgo cardiovascular es la albuminuria. Se dejan a la espera de nuevos datos, entre otros de rentabilidad económica, las indicaciones de técnicas de imagen para detectar aterosclerosis, como el índice tobillo/brazo, la detección del calcio coronario, la angiografía coronaria por tomografía computarizada o el grosor intimomedial carotídeo.
En el apartado de aspectos conflictivos, se comenta la búsqueda de enfermedad cardiovascular en los diabéticos asintomáticos desde el punto de vista cardiológico.
Prevención de enfermedad cardiovascular en pacientes con diabetes mellitusEstilo de vidaSe da mayor relevancia al tema de la dieta, pero la guía se muestra mucho más flexible y se aleja de repartos estrictos de macronutrientes. Recalca que lo importante es adecuar el total de calorías a las necesidades del paciente y que se obtengan fundamentalmente de frutas, verduras, cereales y proteínas con bajo contenido de grasa, limitando el consumo de grasas saturadas y trans. El resto de las recomendaciones son clásicas: cuantificar y repartir el aporte de hidratos de carbono, limitar la sal, aumentar el aporte de fibra y la ausencia de justificación para los suplementos antioxidantes (vitaminas E y C).
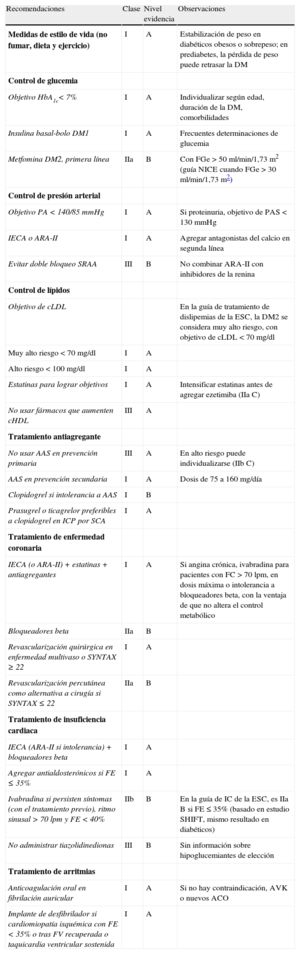
Principales aspectos relacionados con el tratamiento. Objetivos terapéuticos, estilo de vida y fármacos
| Recomendaciones | Clase | Nivel evidencia | Observaciones |
| Medidas de estilo de vida (no fumar, dieta y ejercicio) | I | A | Estabilización de peso en diabéticos obesos o sobrepeso; en prediabetes, la pérdida de peso puede retrasar la DM |
| Control de glucemia | |||
| Objetivo HbA1c< 7% | I | A | Individualizar según edad, duración de la DM, comorbilidades |
| Insulina basal-bolo DM1 | I | A | Frecuentes determinaciones de glucemia |
| Metfomina DM2, primera línea | IIa | B | Con FGe > 50 ml/min/1,73 m2 (guía NICE cuando FGe > 30 ml/min/1,73 m2) |
| Control de presión arterial | |||
| Objetivo PA < 140/85 mmHg | I | A | Si proteinuria, objetivo de PAS < 130 mmHg |
| IECA o ARA-II | I | A | Agregar antagonistas del calcio en segunda línea |
| Evitar doble bloqueo SRAA | III | B | No combinar ARA-II con inhibidores de la renina |
| Control de lípidos | |||
| Objetivo de cLDL | En la guía de tratamiento de dislipemias de la ESC, la DM2 se considera muy alto riesgo, con objetivo de cLDL < 70 mg/dl | ||
| Muy alto riesgo < 70 mg/dl | I | A | |
| Alto riesgo < 100 mg/dl | I | A | |
| Estatinas para lograr objetivos | I | A | Intensificar estatinas antes de agregar ezetimiba (IIa C) |
| No usar fármacos que aumenten cHDL | III | A | |
| Tratamiento antiagregante | |||
| No usar AAS en prevención primaria | III | A | En alto riesgo puede individualizarse (IIb C) |
| AAS en prevención secundaria | I | A | Dosis de 75 a 160 mg/día |
| Clopidogrel si intolerancia a AAS | I | B | |
| Prasugrel o ticagrelor preferibles a clopidogrel en ICP por SCA | I | A | |
| Tratamiento de enfermedad coronaria | |||
| IECA (o ARA-II) + estatinas + antiagregantes | I | A | Si angina crónica, ivabradina para pacientes con FC > 70 lpm, en dosis máxima o intolerancia a bloqueadores beta, con la ventaja de que no altera el control metabólico |
| Bloqueadores beta | IIa | B | |
| Revascularización quirúrgica en enfermedad multivaso o SYNTAX ≥ 22 | I | A | |
| Revascularización percutánea como alternativa a cirugía si SYNTAX ≤ 22 | IIa | B | |
| Tratamiento de insuficiencia cardiaca | |||
| IECA (ARA-II si intolerancia) + bloqueadores beta | I | A | |
| Agregar antialdosterónicos si FE ≤ 35% | I | A | |
| Ivabradina si persisten síntomas (con el tratamiento previo), ritmo sinusal > 70 lpm y FE < 40% | IIb | B | En la guía de IC de la ESC, es IIa B si FE ≤ 35% (basado en estudio SHIFT, mismo resultado en diabéticos) |
| No administrar tiazolidinedionas | III | B | Sin información sobre hipoglucemiantes de elección |
| Tratamiento de arritmias | |||
| Anticoagulación oral en fibrilación auricular | I | A | Si no hay contraindicación, AVK o nuevos ACO |
| Implante de desfibrilador si cardiomiopatía isquémica con FE < 35% o tras FV recuperada o taquicardia ventricular sostenida | I | A |
AAS: ácido acetilsalicílico; ACO: anticoagulantes orales; AVK: antivitamina K; ARA-II: antagonistas del receptor de la angiotensina II; cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; DM1: diabetes mellitus tipo 1; DM2: diabetes mellitus tipo 2; ESC: Sociedad Europea de Cardiología; FE: fracción de eyección; FGe: filtrado glomerular estimado; FV: fibrilación ventricular; HbA1c: glucohemoglobina; IC: insuficiencia cardiaca; ICP: intervencionismo coronario percutáneo; IECA: inhibidores de la enzima de conversión de la angiotensina; PA: presión arterial; PAS: presión arterial sistólica; SCA: síndrome coronario agudo; SRAA: sistema renina-angiotensina-aldosterona.
Como novedad, destaca que —a la luz del estudio PREDIMED7, que demostró que la dieta mediterránea se acompaña de menor incidencia de eventos cardiovasculares mayores e incluyó un 50% de diabéticos— se puede aumentar el porcentaje de grasa de la dieta con grasas de origen vegetal, especialmente aceite de oliva virgen extra y frutos secos, sin olvidar la grasa del pescado. A pesar del aporte calórico de estos alimentos, un subanálisis de este estudio7 también demostró una reducción de la incidencia de DM y síndrome metabólico.
Las recomendaciones sobre ejercicio físico y hábito tabáquico son las tradicionales: realización de ejercicio aeróbico y de resistencia dentro de un programa estructurado al menos 150min a la semana, de manera regular y continua en el tiempo, insistiendo en la importancia de ofrecer a los pacientes fumadores un plan organizado para dejar de fumar en el que se incluya el tratamiento farmacológico.
Control de glucemiaTras insistir en que el mejor tratamiento para prevenir la ECV en el diabético es el control adecuado de todos los factores de riesgo cardiovascular (FRCV), intentan responder a dos cuestiones muy relevantes:
- •
Grado de control glucémico para prevenir las complicaciones cardiovasculares. La relación continua entre glucemia y microangiopatía, sin umbral, aunque claramente beneficiosa si la HbA1c < 7,5%, no es tan evidente con la macroangiopatía. A pesar de una fuerte asociación entre glucemia y macroangiopatía, los ensayos que han estudiado el efecto de un control estricto de la glucemia han mostrado diferentes resultados en la prevención de eventos cardiovasculares. Así, algunos estudios concluyen que a medio plazo reducir la HbA1c el 1% produce un 15% de reducción del riesgo relativo de infartos fatales, sin efecto en el riesgo de ictus y la mortalidad total. El beneficio fue mayor para los de DM de menor duración, los que mejor controlados estaban y los que aún no tenían ECV. En cambio, hay datos que demuestran que a largo plazo el control glucémico es importante para reducir las complicaciones macroangiopáticas; se precisan seguimientos prolongados para demostrar un beneficio y es importante un control glucémico precoz para evitar lesiones irreversibles en el paciente. Está claro que, para prevenir la microangiopatía, el objetivo debe ser < 7%. Es más difícil definir el objetivo para prevenir la macroangiopatía y aún más si ya hay ECV. Debe individualizarse el objetivo: para pacientes de diagnóstico reciente, jóvenes y sin comorbilidades, una HbA1c entre el 6 y el 6,5%; para el resto, una HbA1c < 7%, aunque se puede ser más laxos (7,5-8%) con personas ancianas o con muchas comorbilidades. En todos los grupos, es prioritario evitar las hipoglucemias y cualquier otro efecto secundario.
- •
Selección de fármacos hipoglucemiantes. En este punto han expresado conceptos muy elementales como el uso de insulina basal-bolo en la DM1 o el tratamiento de elección con metformina en la DM2 siempre que no exista contraindicación (tasa de filtrado glomerular < 50ml/min), sin que se solventen las dudas que tenemos en nuestra práctica clínica. La reducción de HbA1c obtenida por cualquiera de las opciones terapéuticas posteriores se mueve entre el 0,5 y el 1%, dependiendo fundamentalmente de la duración de la DM y la HbA1c de partida. Actualmente están en marcha numerosos estudios para conocer la seguridad cardiovascular de los nuevos hipoglucemiantes. En el reciente congreso de la ESC, se han presentado los resultados de SAVOR8 y EXAMINE9 con los fármacos inhibidores-DPP4 saxagliptna y alogliptina, respectivamente; aunque incluían perfiles de pacientes diferentes, ambos demostraron ser neutros en cuanto a mortalidad y complicaciones cardiovasculares isquémicas, aunque en el primero hubo mayor porcentaje de ingresos por insuficiencia cardiaca (IC).
El objetivo de presión arterial (PA) específico para los pacientes con DM siempre ha suscitado debate, puesto que algunas recomendaciones previas propusieron un control más estricto para ellos (< 130/80mmHg) en ausencia de evidencia clínica concluyente. La presente guía revisa la evidencia disponible y recomienda PA < 140/85mmHg, igual que la guía de hipertensión arterial (HTA) de 2013 de la ESC10 para los pacientes diabéticos.
Respecto al tratamiento farmacológico, no hay importantes novedades, salvo la mención de no administrar conjuntamente antagonistas del receptor de la angiotensina II (ARA-II) e inhibidores directos de la renina (aliskiren), pues dicha combinación ha mostrado ausencia de beneficio e incluso aumento de complicaciones graves. Las guías posicionan los ARA-II y los inhibidores de la enzima de conversión de la angiotensina (IECA) como la estrategia farmacológica de elección y recomiendan combinarlos con antagonistas del calcio dihidropiridínicos en caso de precisarse más fármacos para alcanzar los objetivos. No figuran los bloqueadores beta ni las tiacidas en el primer escalón de tratamiento, por su potencial efecto diabetógeno en pacientes con síndrome metabólico, aunque no exista evidencia de un impacto negativo en pacientes con DM establecida.
DislipemiaLa resistencia insulínica propia de la DM2 origina concentraciones séricas de colesterol unido a lipoproteínas de alta densidad (cHDL) más bajas y cifras de triglicéridos más altas; pese a que los valores de colesterol unido a lipoproteínas de baja densidad (cLDL) no estén elevados, son de partículas más pequeñas y densas, que son más aterogénicas. El objetivo terapéutico se centra en las cifras de cLDL: < 70mg/dl en DM de muy alto riesgo (la mayoría) y < 100mg/dl para la de alto riesgo.
Las estatinas son la estrategia terapéutica fundamental, incluso a pesar del riesgo de aparición de DM de novo con dosis altas, pues se equilibra con la reducción de las complicaciones y la mortalidad cardiovasculares. Agregar ezetimiba se recomienda solo tras intensificar el tratamiento con estatinas, aunque aún no hay evidencia de su beneficio en la morbimortalidad. Los últimos estudios con fibratos han demostrado que reducen la incidencia de complicaciones cardiovasculares en diabéticos (con triglicéridos elevados y cHDL bajo), pero no la mortalidad cardiovascular. Los fármacos diseñados específicamente para elevar el cHDL torcetrapid y dalcetrapid no han demostrado beneficio cardiovascular a pesar de incrementos del 30% de cHDL, y los dos ensayos con ácido nicotínico han fracasado. Por lo tanto, para aumentar el cHDL, la intervención sobre el estilo de vida (cese tabáquico, dieta cardiosaludable, control de peso y ejercicio) sigue siendo fundamental.
Función plaquetaria (tratamiento antiagregante)Se revisa el ácido acetilsalicílico (AAS), su mecanismo de acción y los resultados de estudios en prevención cardiovascular. No hay ninguna duda sobre su indicación en prevención secundaria. Al contrario, no existen datos que respalden su uso en prevención primaria, en la que solo se recomienda para diabéticos de alto riesgo (> 10% de episodios en 10 años) con evidencia débil basada en opinión de expertos.
En cuanto al clopidogrel en monoterapia, se indica en casos de intolerancia a AAS y en enfermedad vascular periférica sintomática (recomendación sustentada en un solo ensayo clínico); combinado con AAS (dosis bajas), está indicado en el intervencionismo coronario y en el SCA durante 1 año si el riesgo de sangrado es bajo. El aspecto más novedoso se encuentra con los nuevos antiagregantes (prasugrel y ticagrelor), considerados superiores al clopidogrel en los contextos de SCA estudiados.
Manejo multifactorialSe hace hincapié en que lo importante en el paciente diabético no es solo el control de la glucemia, sino sobre todo un abordaje multifactorial, con un control estricto de todos los factores de riesgo asociados. Los objetivos de PA, ejercicio, tabaquismo, dieta y control de peso coinciden en general con las guías de prevención de la ESC11 y las guías específicas, mientras que en cifras objetivo de cLDL no hay coincidencia con las guías de dislipemia12, que consideran al diabético siempre de muy alto riesgo y el objetivo del cLDL < 70mg/dl.
Manejo de la enfermedad coronaria estable e inestableTratamiento médico óptimo en pacientes con enfermedad coronaria crónica y diabetes mellitusAunque la mayoría de la información se ha obtenido de los análisis de subgrupos de pacientes con DM en grandes estudios, los resultados reflejan una eficacia similar en diabéticos y no diabéticos. Se repiten indicaciones y estrategias farmacológicas bien establecidas, como el tratamiento con IECA/ARA-II + estatinas + antiagregantes; la recomendación de bloqueadores beta tiene menor peso, pero en el texto se justifica y defiende su uso, a pesar de su «mal comportamiento metabólico»; en cualquier caso, no existen dudas sobre su beneficio tras un infarto de miocardio. Se introduce el papel de la ivabradina en algunas circunstancias.
Respecto al control glucémico en el SCA, se comentan dos estrategias para mejorar el pronóstico: la modulación metabólica, por medio de glucosa-insulina-potasio (GIK), que no ha demostrado disminución de la morbimortalidad en estudios aleatorizados, y control de la glucemia, aunque el objetivo sigue sin estar bien definido, ya que algunos registros indican una curva en J o en U entre control de glucemia y pronóstico, lo que implica un pronóstico desfavorable tanto con hipoglucemia como con hiperglucemia. Una conclusión razonable de los estudios con insulinoterapia intensiva en el infarto agudo de miocardio es que el beneficio se obtiene controlando la glucemia si hay un aumento significativo (> 180mg/dl), intentando alcanzar normoglucemia, con objetivos menos estrictos y adaptados a diferentes comorbilidades.
RevascularizaciónLos procedimientos de revascularización en diabéticos siguen siendo un reto porque estos pacientes tienen una enfermedad coronaria con mayor carga aterosclerótica: más vasos afectados y con enfermedad difusa. Hay mayor tasa de reestenosis después del intervencionismo coronario percutáneo (ICP) y mayor oclusión de los puentes de safena en cirugía de revascularización.
En esta guía se repite la mayoría de las recomendaciones publicadas en 2010 respecto a la revascularización miocárdica en el subgrupo de pacientes diabéticos. Se incorporan algunas evidencias más recientes, fundamentalmente en la eterna controversia entre cirugía e ICP, pero se considera que la literatura es confusa por el sesgo en los registros, el desarrollo de los stents farmacoactivos y, al margen del estudio FREEDOM13, la ausencia de ensayos aleatorizados prospectivos. En general, se concluye que, aunque el ICP es un tratamiento potencial para pacientes con lesiones menos complejas, la cirugía debe ser la opción para la mayoría de los diabéticos con enfermedad multivaso. Datos obtenidos en registros recientes sustentan también una mejor evolución en la DM con cirugía que usando stents farmacoactivos. A partir de los datos del estudio FREEDOM13, se concluye que la cirugía es superior al ICP en pacientes con DM y enfermedad coronaria avanzada. Aunque se afirma que este ensayo representa el mundo real por la amplia variedad de los pacientes incluidos, es cuestionable, pues hay que tener en cuenta que solo se incluyó al 10% de los evaluados inicialmente y que los buenos resultados, sobre todo en cuanto a mortalidad quirúrgica, no pueden extrapolarse a todos los centros. Se concluye que se debe comentar con el paciente, explicarle los riesgos y beneficios del tratamiento y evaluar el riesgo individual y los resultados de cada centro antes de la toma de decisiones.
Insuficiencia cardiaca y diabetes mellitusLa guía destaca las altas prevalencia e incidencia de la IC entre los pacientes diabéticos y la alta mortalidad cuando coinciden ambas enfermedades. Se propone la búsqueda de signos y síntomas en la población de riesgo y la realización de ecocardiogramas para mejorar el diagnóstico. La prevención se basa en la intervención sobre los factores determinantes. Destaca la frecuente coexistencia de HTA y otros factores de riesgo novedosos e independientes, como los valores elevados de HbA1c en el seguimiento, el aumento del índice de masa corporal (IMC), la edad avanzada, la presencia de enfermedad coronaria, la retinopatía, la nefropatía con proteinuria y la necesidad de tratamiento con insulina.
En el apartado de manejo terapéutico, la guía recoge las recomendaciones específicas de tratamiento con los fármacos que han mos-trado beneficio. Se menciona el papel de la terapia de resincronización y los desfibriladores implantables, sin evidencia de diferencias respecto a los pacientes no diabéticos. Por el contrario, respecto al trasplante cardiaco resalta que, aunque la DM per se no es motivo de contraindicación, es más probable que esté contraindicado y además presenta menor supervivencia a largo plazo.
En cuanto al tratamiento hipoglucemiante de los pacientes diabéticos con IC, no se conoce su repercusión en la evolución y el pronóstico de la ECV, pero los registros y ensayos con grupo control siguen considerando la metformina como el fármaco de primera línea para el paciente estable, solo o combinado con otros hipoglucemiantes. No se recomiendan las tiazolidinedionas, por su capacidad de retención de líquidos, que puede empeorar el cuadro clínico. Los demás fármacos hipoglucemiantes, incluida la insulina, se han mantenido neutros respecto a la mortalidad cardiovascular, aunque quedan dudas respecto a algunas sulfonilureas14. Datos recientes del estudio SAVOR8, pendientes de evaluación más pormenorizada, reflejan un aumento de ingresos por IC entre los diabéticos tratados con saxagliptina.
Diabetes mellitus y arritmias: fibrilación auricular y muerte súbita cardiacaPor la elevada prevalencia de fibrilación auricular (FA) entre los diabéticos, con alta morbimortalidad sin el tratamiento adecuado, las nuevas guías recomiendan el cribado sistemático. La DM2 es un factor de riesgo embólico en pacientes con FA, y está indicado el tratamiento anticoagulante salvo que haya contraindicación. En esta guía se incluyen los nuevos anticoagulantes orales y la estratificación del riesgo embólico según la clasificación CHA2DS2-VASc y del riesgo de sangrado según la escala HAS-BLEED. La repercusión económica de la incorporación de estos nuevos fármacos no aparece en la guía, aunque en nuestro país se ha discutido ampliamente en la literatura15.
La DM es un factor de riesgo de muerte súbita a cualquier edad y principalmente para las mujeres, asociada a la HTA y el aumento del IMC. La relación con las hipoglucemias, el intervalo QT o la neuropatía o disautonomía no está aclarada. Con objeto de reducir la muerte súbita, la indicación de implantar desfibrilador en caso de miocardiopatía de origen isquémico y fracción de eyección (FE) < 35% es la misma que para los no diabéticos. En el paciente postinfartado, el uso de bloqueadores beta también alcanza el mayor grado de evidencia en la prevención de la muerte súbita.
Arteriopatía periférica y enfermedad cerebrovascular. Retinopatía y nefropatíaSe ofrece una visión diferente de la que podemos tener los cardiólogos, pero sin entrar en profundidad en la valoración fisiopatológica de las lesiones microvasculares y macrovasculares. La información proporcionada no es especialmente novedosa, pero sirve de puesta al día en temas extracardiacos relacionados con la DM. Un aspecto positivo de la guía es el resumen de los conocimientos actuales en relación con la DM y sus complicaciones vasculares, con útiles referencias bibliográficas. Se agradecen los algoritmos terapéuticos, que son los únicos que se incluyen en la guía (tratamiento de la claudicación intermitente, la isquemia crítica de extremidades y la enfermedad carotídea), por tratarse de enfermedades que quedan alejadas de la práctica diaria de los cardiólogos; los servicios de neurología, nefrología y cirugía vascular de cada centro, con sus respectivos protocolos, tendrán gran influencia en su implementación.
Lesiones macrovasculares. Extremidades inferiores y carótidasHay que destacar que la semiología y la exploración física siguen teniendo gran importancia en el proceso diagnóstico y pronóstico, poniendo mucho énfasis en la relevancia del índice tobillo-brazo. Tanto la prevención primaria como la secundaria pasan por los cam-bios en el estilo de vida, el ejercicio y el control de los factores de riesgo. El tratamiento médico basal debe incluir antiagregantes y estatinas. Los bloqueadores beta no están contraindicados para los pacientes diabéticos con arteriopatía de extremidades inferiores.
Retinopatía y nefropatíaEl tratamiento de la enfermedad microvascular, tanto en prevención primaria como en secundaria, también debe iniciarse por la modificación del estilo de vida y el control glucémico estricto. El objetivo de HbA1c en DM1 y DM2 es < 7%. Respecto al control de la PA, se insiste en la relevancia del bloqueo del eje renina-angiotensina-aldosterona en prevención primaria y secundaria de enfermedad renal; el objetivo recomendado para pacientes con retinopatía o nefropatía es < 140/85mmHg, como en todos los diabéticos, excepto cuando haya proteinuria, que sería menor (PA sistólica < 130mmHg) si el paciente lo tolera. Se incluye el control lipídico adecuado (concentraciones plasmáticas de colesterol y triglicéridos) en la prevención de la nefropatía, sin información respecto a la retinopatía. No está contraindicado el tratamiento antiagregante para pacientes con retinopatía porque no se ha observado incremento de la incidencia de hemorragias. El tratamiento con eritropoyetina de pacientes con nefropatía diabética requiere supervisar la progresión de la retinopatía y el riesgo cardiovascular. Finalmente, la guía describe los tratamientos oftalmológicos que requiere la retinopatía grave.
Cuidado centrado en el pacienteUno de los temas más novedosos es precisamente el último apartado de la guía, dedicado a la atención centrada en el paciente, mientras que la guía de 2007 finalizaba con un análisis económico del impacto de la DM. Para que se lleven a cabo los cambios necesarios en el estilo de vida y se consigan los objetivos terapéuticos, deben desarrollarse programas efectivos de apoyo a los pacientes que tengan en cuenta su contexto social y cultural, y con el fin de que asuman su papel en el control de la enfermedad. Lo ideal es que participen equipos multidisciplinarios liderados por personal de enfermería y que se utilicen estrategias cognitivo-conductuales y una entrevista motivacional para mejorar la adherencia al estilo de vida saludable y al tratamiento farmacológico.
ASPECTOS CONFLICTIVOS Y QUE SE ECHAN EN FALTAEn la guía previa fue muy discutida, con toda razón, la recomendación de buscar activamente isquemia silente en todo paciente diabético. En esta edición se da marcha atrás (aunque se ha conservado en la introducción y se ha ampliado con la inclusión de Holter, la figura de la edición previa que tanta polémica desató) y se reconoce que no es necesaria la búsqueda sistemática de isquemia miocárdica, sino que debe reservarse para casos seleccionados en función del riesgo o la presencia de síntomas. A efectos prácticos, esta recomendación evitará realizar miles de pruebas de esfuerzo inútiles y cientos de otras exploraciones más sofisticadas, como consecuencia de resultados equívocos en las primeras.
No obstante, en varios apartados de la guía se sigue haciendo referencia a la trascendencia de que exista la isquemia silente y su elevada prevalencia, pero falta un apartado específico que analice con detalle la fisiopatología y las opciones diagnósticas y terapéuticas, en caso de plantearse.
También se echa de menos una descripción más completa de la miocardiopatía diabética, que únicamente se comenta en un párrafo incluido en el apartado de insuficiencia cardiaca. Tampoco hay una revisión a fondo de la neuropatía autonómica cardiaca y su influencia en los resultados de los estudios diagnósticos y en la respuesta a los tratamientos.
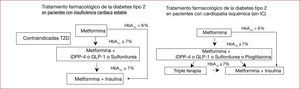
En cuanto a las recomendaciones terapéuticas, nos habría gustado más información sobre cuándo y cómo utilizar los fármacos hipoglucemiantes; se debería haber incluido pautas de tratamiento específico para el paciente hospitalizado y al alta, y algún algoritmo de selección de antidiabéticos para pacientes con cardiopatías, como los elaborados a propuesta del grupo de Diabetes de la SEC16–18 (figura 1).
Algoritmo de tratamiento farmacológico de la DM2 para pacientes con cardiopatías. Modificado con permiso de Alonso et al18. DM2: diabetes mellitus tipo 2; GLP-1: agonistas del receptor del péptido glucagonoide; HbA1c: glucohemoglobina; IC: insuficiencia cardiaca; iDPP-4: inhibidores de la dipeptidil peptidasa IV; TZD: tiazolidinedionas.
Finalmente, habría sido adecuado que se incorporara información económica de coste-efectividad tanto de las técnicas diagnósticas como de los nuevos fármacos, principalmente antiagregantes, anticoagulantes e hipoglucemiantes.
CONCLUSIONESDesde la publicación de la guía previa en 2007, ha habido muchas novedades en relación con DM y ECV, por lo que era necesaria una actualización como la presentada ahora por la ESC y la EASD.
A pesar de la evidencia existente y la extensísima bibliografía revisada, persisten muchas lagunas, algunas identificadas por los propios autores, básicamente en cuanto a los objetivos de control glucémico y el efecto de los nuevos fármacos.
La mayoría de las recomendaciones de esta guía sobre diagnóstico y tratamiento de las diferentes ECV de los pacientes con DM ya estaban recogidas en las guías previas de la ESC en el subgrupo de diabéticos que se incluye habitualmente.
Sería deseable más información sobre diagnóstico y tratamiento de aspectos más específicos de la DM que ayuden a los profesionales dedicados a la ECV a tomar decisiones en aspectos con los que no estamos tan habituados, ya que cada vez son más numerosos los pacientes diabéticos que atendemos en nuestra práctica clínica.
Grupo de Trabajo de la SEC para la guía de la ESC sobre diabetes, prediabetes y enfermedad cardiovascular: Pilar Mazón, Isabel Diaz-Buschmann (coordinadoras), Eduardo Alegría, Alberto Cordero, Elías Delgado, Lorenzo Fácila, Xavier García-Moll, Jesús de la Hera, Nekane Murga y Milagros Pedreira.
Revisores expertos para la guía de la ESC sobre sobre diabetes, prediabetes y enfermedad cardiovascular: Fernando Arós, Vicente Bertomeu-Martínez, Almudena Castro, Regina Dalmau, Enrique Galve, Iñaki Lek uona, Es t eban López de Sa, Juan Quiles y Rafael Vidal-Pérez.
Comité de Guías de la SEC: Ángel Alonso Gómez, Manuel Anguita Sánchez, Ángel Cequier Fillat, Josep Comín Colet, Isabel Díaz-Buschmann, Ignacio Fernández-Lozano, Antonio Fernández Ortiz, José J. Gómez de Diego, Manuel Pan Alvarez-Osorio y Fernando Worner Diz.
F. Arós: beca a institución (Instituto Carlos III), presentaciones educativas (Menarini AZ). V. Bertomeu: consultoría (Takeda), ponencias (Pfizer/BMS, Novartis, Medtronic), viajes a congresos (Daichii-Sankyo). X. Garcia-Moll: consultoría (Daichii-Sankyo, Kowa, Menarini, Servier), becas a institución (Daichii-Sankyo, Astra-Zeneca, Menarini), ponencias (Almirall, Astra-Zeneca, Bayer, Böhringer Ingelheim, Daiichi-Sankyo, Esteve, Menarini, MSD, Novartis, Recordati, Rovi, Servier). J. de la Hera: consultoría (Lilly), ponencias (AZ Bayer), viajes a congresos (Menarini, Bayer). I. Lekuona: ponencias y presentaciones educativas (MSD). E. López de Sa: consultorías (BMS, Daiichi-Sankyo, Ferrer, Pfizer, Servier), becas (Astra-Zeneca, BMS, Pfizer, Servier), testimonio experto (Pfizer, Servier), ponencias y actividades e ducativas (Astra-Zeneca, BMS, Boehringer, Daiichi-Sankyo, Ferrer, Lilly, Pfizer, Servier). P. Mazón: ponencias, actividades educativas, viajes a congresos (Astra-Zeneca, Bayer, Almirall, Boehringer, MSD, Novartis, Rovi). M. Pedreira: viajes a congresos (Bayer, Pfizer). R. Vidal: miembro de consejo, comité TIC de la SEC, viajes a congresos (Pfizer). F. Worner: consultoria (Daichii-Sankyo), ponencias (Daichii-Sankyo, Astra-Zeneca).
En el anexo se relacionan los nombres de todos los autores.