SEC 2023 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado de sesiones
Índice de autores
14. Shock cardiogénico e infarto agudo de miocardio
4. RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
1Servicio de Cardiología. Hospital Clínico San Carlos, Madrid, España, 2Servicio de Cardiología. Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España, 3Servicio de Cardiología. Hospital de la Santa Creu i Sant Pau, Barcelona, España, 4Servicio de Cardiología. Hospital Clínic, Barcelona, España, 5Servicio de Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 6Servicio de Cardiología. Hospital Juan Ramón Jiménez, Huelva, España, 7Servicio de Cardiología. Hospital Universitari i Politècnic La Fe, Valencia, España, 8Servicio de Cardiología. Hospital General Universitario de Ciudad Real, Ciudad Real, España, 9Servicio de Cardiología. Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España y 10Servicio de Cardiología. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
Introducción y objetivos: Un 20-30% de los pacientes remitidos para angiografía coronaria (AC) tienen al menos una revascularización coronaria previa. El objetivo del registro es describir el manejo de los pacientes que presentan fallo de revascularización miocárdica (FRM) y revascularización secundaria (RS) en la práctica contemporánea.
Métodos: El estudio REVASEC (NCT03349385) es un registro prospectivo multicéntrico con monitorización y adjudicación independiente de eventos. El registro incluyó a pacientes con revascularización previa derivados a AC en 19 hospitales. El FRM se clasificó de forma jerárquica como: fallo del stent/injerto, progresión de la enfermedad arterial coronaria (EAC) o EAC residual. El objetivo principal (POCE) fue un combinado de muerte, infarto de miocardio o nueva revascularización a 1 año.
Resultados: Se incluyó a un total de 869 pacientes (1551 vasos tratados), de los cuales 720 (83%) fueron revascularizados solo con ICP y 147 (17%) con cirugía de revascularización aortocoronaria (CABG) ± intervención coronaria percutánea (ICP) (grupo CABG-Mix). En el grupo CABG-Mix se encontró mayor carga de comorbilidades El tiempo medio desde la revascularización previa hasta el cateterismo índice fue de 6 ± 5,8 años. El rendimiento diagnóstico de la AC en pacientes con revascularización previa fue alto: solo 142 pacientes (16,3%) tenían persistencia de revascularización completa. Se encontró FRM en el 83,7%: el 41,1% tuvo fallo de stent/injerto, el 32,1% progresión de EAC y el 10,5% EAC residual (figura). El grupo de ICP tuvo menos fallo de stent/injerto, pero más progresión de CAD y CAD residual que el grupo de CABG-mix (p = 0,001). La tasa de POCE al año fue del 14% en la cohorte general, con 6,4% de mortalidad (tabla). Los grupos sin FRM (9,4%) y progresión de EAC (11%) combinados asociaron menor tasa de POCE en comparación con fallo de stent/injerto (17%) y EAC residual (18%), p = 0,047 (Imagen). En el análisis multivariado, la combinación sin FRM o progresión persistió como predictor de tasas más bajas de POCE: HR 0,67 (95% intervalo de confianza [IC] 0,45-0,99), p = 0,043.
|
Eventos adversos al año según el tipo de fallo de revascularización |
||||||
|
Total (N = 851) |
No FRM (N = 138) |
Progresión de EAC (N = 276) |
Fallo de stent/graft (N = 346) |
EAC residual (N = 91) |
p |
|
|
Angina crónica persistente |
216 (25%) |
41 (30%) |
64 (23%) |
82 (24%) |
29 (32%) |
0,203 |
|
Clasificación de angina |
|
|
|
|
|
0,566 |
|
CCS clase I |
54 (26%) |
6 (15%) |
17 (27%) |
23 (29%) |
8 (30%) |
|
|
CCS clase II |
133 (63%) |
29 (73%) |
41 (64%) |
46 (58%) |
17 (63%) |
|
|
CCS clase III |
20 (9,5%) |
5 (13%) |
6 (9,4%) |
8 (10%) |
1 (3,7%) |
|
|
CCS clase IV |
3 (1,4%) |
0 (0,00%) |
0 (0,00%) |
2 (2,5%) |
1 (3,7%) |
|
|
Número de antianginosos |
1,66 ± 0,97 |
1,53 ± 1,01 |
1,72 ± 1,0 |
1,68 ± 0,97 |
1,65 ± 0,86 |
0,312 |
|
POCE (muerte, IAM, nueva revasc.) |
117 (14%) |
13 (9,4%) |
30 (11%) |
58 (17%) |
16 (18%) |
0,048 |
|
Muerte (cualquier causa) |
55 (6,5%) |
7 (5,1%) |
16 (5,8%) |
23 (6,6%) |
9 (9,9%) |
0,488 |
|
Infarto agudo de miocardio |
43 (5,1%) |
5 (3,6%) |
10 (3,6%) |
21 (6,1%) |
7 (7,7%) |
0,280 |
|
Revascularización no planificada |
55 (6,5%) |
6 (4,3%) |
10 (3,6%) |
34 (9,8%) |
5 (5,5%) |
0,010 |
|
Ictus o AIT |
8 (0,94%) |
0 (0,00%) |
3 (1,1%) |
3 (0,87%) |
2 (2,2%) |
0,401 |
|
Trombosis |
||||||
|
Trombosis del stent |
7 (0,82%) |
0 (0,00%) |
2 (0,72%) |
5 (1,4%) |
0 (0,00%) |
0,311 |
|
Trombosis del injerto |
0 (0%) |
0 (0%) |
0 (0%) |
0 (0%) |
0 (0%) |
- |
|
Sangrado mayor (BARC ≥ 3) |
1,66 (0,97) |
1,53 (1,01) |
1,72 (1,00) |
1,68 (0,97) |
1,65 (0,86) |
0,312 |
|
Valor de p para la prueba de homogeneidad entre los grupos de clase de angina. FRM, fallo de revascularización miocárdica; EAC, enfermedad arterial coronaria; POCE, objetivo compuesto orientado al paciente; IAM, infarto agudo de miocardio; AIT, accidente isquémico transitorio; BARC, Bleeding Academic Research Consortium. |
||||||
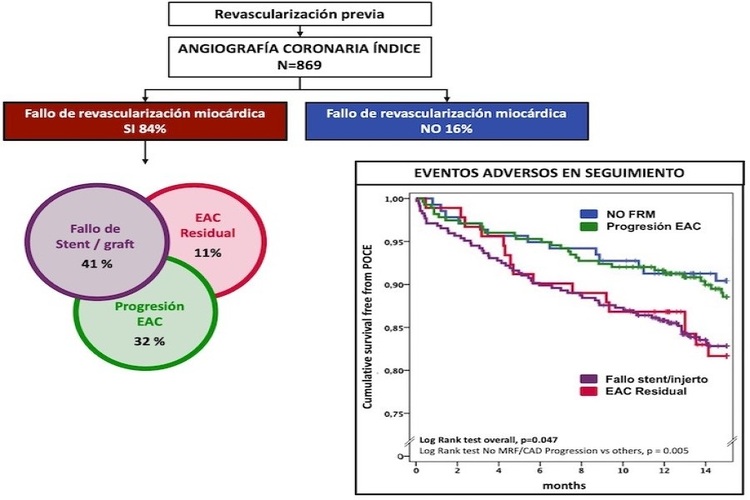
Curvas de Kaplan Meier de supervivencia libre de eventos adversos combinados.
Conclusiones: En pacientes con revascularización previa derivados para una AC es muy frecuente encontrar FRM (84%). La clasificación del FRM puede tener valor pronóstico, asociando las categorías de fallo de stent/injerto y la EAC residual una mayor tasa de eventos adversos. Estos hallazgos resaltan la importancia de la revascularización completa y de óptima calidad.
Comunicaciones disponibles de "<I>Shock</I> cardiogénico e infarto agudo de miocardio"
- 1. MODERA
- Rut Andrea Riba, Hospital Clínic de Barcelona, Barcelona
- 2. IMPACTO DEL VOLUMEN Y LA DISPONIBILIDAD DE UNIDADES DE CUIDADOS INTENSIVOS CARDIACOS EN LA MORTALIDAD DE PACIENTES CON SHOCK CARDIOGÉNICO RELACIONADO CON INFARTO AGUDO DE MIOCARDIO TRATADOS EN CENTROS CON CAPACIDAD DE REVASCULARIZACIÓN
- Marisa Barrionuevo Sánchez1, Albert Ariza Solé1, Ana Viana Tejedor2, Nicolás Rosillo Ramírez3, Náyade del Prado3, José Carlos Sánchez Salado1, Victoria Lorente Tordera1, Oriol Alegre Canals1, Joan Isaac Llaó Ferrando1, José Luis Bernal Sobrino3, Cristina Fernández Pérez3, Francisco de la Cuerda Llorente1, Jesús Carmona Carmona1, Julia Pascual Mayans4 y Francisco Javier Elola Somoza3
1Hospital Universitari Bellvitge, L´Hospitalet de Llobregat Barcelona, España, 2Hospital Clínico San Carlos, Madrid, España, 3Fundación IMAS, Madrid, España y 4Hospital Universitario Dr. Josep Trueta, Girona, España.
- 3. EVALUACIÓN DE LA EFICACIA DE LA APLICACIÓN ODISEA (MYOCARDIAL INFARCTION TRANSFER SAFETY) PARA MEJORAR UNA RED ASISTENCIAL CÓDIGO INFARTO
- Jaime Aboal Viñas1, Rafel Ramos2, Pablo de Loma-Osorio1, Carmen Martín1, Joan Manel Martínez3, Víctor Agudelo1, Esteban Gaitan Sánchez4, Ramón Brugada Terradellas1, Antonio Rodríguez5, Oriol Aguilo Pedret6, Gloria Díaz7, Manel Vicente8, Juan Carlos Palacio9 y Víctor Pérez Claveria10
1Cardiología. Hospital Universitario Dr. Josep Trueta, Girona, España, 2IDIAP Jordi Gol. Institut d’Investigació en Atenció Primària a Jordi Gol, Girona, España, 3Urgencias. Hospital de Palamós Fundación Mn. Miquel Costa, Palamós Girona, España, 4Urgencias. IAS-Hospital Provincial Santa Caterina, Salt Girona, España, 5Cátedra Aplicaciones Informáticas. Universidad de Girona, Girona, España, 6Hospital Olot, Olot Girona, España, 7Urgencias. Hospital de Campdevànol-Hospital Comarcal de Ripollés, Campdevànol Girona, España, 8Urgencias. Fundació Salut Empordà, Figueres Girona, España, 9Sistema de Emergencias Médicas SEM. Hospital Universitario Dr. Josep Trueta, Girona, España y 10Urgencias. Hospital de Blanes, Blanes Girona, España.
- 4. RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- Pablo Salinas Sanguino1, Tamara García Camarero2, Marcelo Jiménez Kockar3, Ander Regueiro4, Sergio García-Blas5, Antonio Enrique Gómez Menchero6, Jean Paul Vilchez Tschischke7, José Luis Díez Gil7, Fernando Lozano Ruiz-Póveda8, Antonio Alejandro de Miguel Castro9, José Antonio Fernández Díaz10, Fernando Macaya Ten1, Nieves Gonzalo López1, Carlos Macaya Miguel1 y Javier Escaned Barbosa1
1Servicio de Cardiología. Hospital Clínico San Carlos, Madrid, España, 2Servicio de Cardiología. Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España, 3Servicio de Cardiología. Hospital de la Santa Creu i Sant Pau, Barcelona, España, 4Servicio de Cardiología. Hospital Clínic, Barcelona, España, 5Servicio de Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 6Servicio de Cardiología. Hospital Juan Ramón Jiménez, Huelva, España, 7Servicio de Cardiología. Hospital Universitari i Politècnic La Fe, Valencia, España, 8Servicio de Cardiología. Hospital General Universitario de Ciudad Real, Ciudad Real, España, 9Servicio de Cardiología. Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España y 10Servicio de Cardiología. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
- 5. ¿ES SEGURO EL SOPORTE CIRCULATORIO PROLONGADO CON IMPELLA? EXPERIENCIA EN UNA COHORTE RETROSPECTIVA DE SHOCK CARDIOGÉNICO EN UN CENTRO DE TERCER NIVEL
- Roberto Gómez Sánchez, Jorge Martínez Solano, Jorge García Carreño, Iago Sousa Casasnovas, Miriam Juárez Fernández, Roberto Bejarano Arosemena, Luis Jorge Garnacho Gómez, Sara Álvarez Zaballos, Ricardo Sanz Ruiz, Enrique Gutiérrez Ibañes, Jaime Elízaga Corrales, Francisco Fernández Avilés, Javier Bermejo Thomas y Manuel Martínez Selles
Servicio de Cardiología. Hospital General Universitario Gregorio Marañón, Madrid, España.
- 6. ESTRATEGIA INVASIVA, CONSERVADORA O GUIADA POR RESONANCIA MAGNÉTICA DE ESTRÉS PARA LA REVASCULARIZACIÓN DE LA ARTERIA NO CULPABLE EN PACIENTES CON INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST
- Diego Iraola Viana1, Víctor Marcos Garcés1, Héctor Merenciano González1, José Gavara Doñate2, José Vicente Monmeneu Menadas3, Mª Pilar López Lereu3, Nerea Pérez2, César Ríos Navarro2, Elena de Dios Lluch4, Joaquim Cànoves Femenia1, David Moratal Pérez5, Gema Miñana Escrivà1, Julio Núñez Villota1, Francisco Javier Chorro Gascó1 y Vicente Bodí Peris1
1Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 2Cardiología. Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España, 3Unidad de Resonancia Magnética Nuclear, ASCIRES. Centro Médico ERESA, Valencia, España, 4Cardiología. Centro de Investigación Biomédica en Red de Enfermedades Cardiovasculares CIBER-CV, Madrid, España y 5Centro de Biomateriales e Ingeniería del Tejido. Universidad Politécnica de Valencia, Valencia, España.
- 7. DIFERENCIAS EN FUNCIÓN DEL GÉNERO EN EL PERFIL CLÍNICO, MANEJO Y MORTALIDAD DEL SHOCK CARDIOGÉNICO EN CATALUÑA. COMPARACIÓN DE LAS ESCALAS CARDSHOCK E IABP. REGISTRO SHOCK-CAT
- Cosme García García1, Teresa López Fernández2, Esther Sanz Girgas3, Albert Ariza Solé4, Jaime Aboal Viñas5, Pablo Pastor Pueyo6, Irene Buera Surribas7, Alessandro Sionis Green8, Rut Andrea Riba2, María Pérez Rodríguez3, María Ruiz Cueto1, Carlos Tomás Querol6, Jordi Bañeras Rius9, José Carlos Sánchez Salado10 y Ferrán Rueda Sobella1
1Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona), España, 2Hospital Clínic, Barcelona, España, 3Hospital Universitario Joan XXIII, Tarragona, España, 4Hospital Universitario de Bellvitge, Hospitalet de Llobregat. Barcelona Barcelona, España, 5Hospital Universitario Dr. Josep Trueta, Girona, España, 6Hospital Universitari Arnau de Vilanova, Lleida, España, 7Hospital Universitario Vall d’Hebron, Barcelona, España, 8Hospital de la Santa Creu i Sant Pau, Barcelona, España, 9Hospital Universitari Vall d’Hebron, Barcelona, España y 10Hospital Universitario Bellviitge, L' Hospitalet de Llobregat Barcelona, España.
Más comunicaciones de los autores
-
de Miguel Castro, Antonio Alejandro
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 5 - ANÁLISIS COMPARATIVO DEL CIERRE DE OREJUELA IZQUIERDA FRENTE AL TRATAMIENTO MÉDICO EN PACIENTES CON ICTUS RECURRENTE
- 2 - EVENTOS EN EL SEGUIMIENTO TRAS CIERRE DE FORAMEN OVAL PERMEABLE
- 13 - EXPERIENCIA INICIAL CON EL ACCESO TRANSCAVA PARA EL IMPLANTE DE VÁLVULA AÓRTICA PERCUTÁNEA
-
Díez Gil, José Luis
- 13 - REGISTRO DEL INTERVENCIONISMO PERCUTÁNEO A TRONCO CORONARIO IZQUIERDO REALIZADO EN LOS ÚLTIMOS 4 AÑOS. ESTUDIO RETROSPECTIVO EN VIDA REAL
- 9 - ANÁLISIS DE LA MICROCIRCULACIÓN EN EL ALOINJERTO CARDIACO
- 10 - USO DEL BALÓN DE CORTE CON RESPECTO A OTROS DISPOSITIVOS DE MODIFICACIÓN DE LA PLACA EN PACIENTES CON ENFERMEDAD DE VASO NATIVO. METANÁLISIS DE ENSAYOS CLÍNICOS ALEATORIZADOS
- 11 - TERAPIA ANTIINFLAMATORIA EN PACIENTES CON ENFERMEDAD CORONARIA ESTABLECIDA. REVISIÓN SISTEMÁTICA Y METANÁLISIS
- 7 - USO DE LA RESERVA FRACCIONAL DE FLUJO PARA GUIAR LA REVASCULARIZACIÓN ARTERIAL CORONARIA: REVISIÓN SISTEMÁTICA Y METANÁLISIS DE 78.897 PACIENTES
- 5 - PERFIL DE RIESGO Y SUPERVIVENCIA DE LOS PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A CARDIOPATÍAS CONGÉNITAS CON CORTOCIRCUITOS AMPLIOS PRETRICUSPÍDEOS
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
-
Escaned Barbosa, Javier
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 16 - RESULTADOS CLÍNICOS DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIA EN PACIENTES ESTRATIFICADOS POR PRECISE-DAPT Y DAPT-SCORE POSTERIOR A LA INTERVENCIÓN CORONARIA PERCUTÁNEA POR SÍNDROME CORONARIO AGUDO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 5 - TROMBOSIS VALVULAR AÓRTICA SUBCLÍNICA EN PACIENTES CON ALTA REACTIVIDAD PLAQUETARIA RESIDUAL TRAS EL IMPLANTE PERCUTÁNEO DE PRÓTESIS AÓRTICA
- 10 - CARACTERÍSTICAS CLÍNICAS Y ANGIOGRÁFICAS DE LA DISECCIÓN CORONARIA ESPONTÁNEA ANGIOTIPO 4
-
Fernández Díaz, José Antonio
- 15 - MORTALIDAD TRAS IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA EN PACIENTES CON HIPERTENSIÓN PULMONAR MUY GRAVE
- 14 - PRONÓSTICO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA TRAS IMPLANTE DE TAVI
- 16 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. PRONÓSTICO VITAL SEGÚN EL DIAGNÓSTICO ANATOMOPATOLÓGICO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 7 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. ¿VENTRÍCULO DERECHO O IZQUIERDO? COMPARACIÓN DE RENTABILIDAD DIAGNÓSTICA Y COMPLICACIONES
-
García Blas, Sergio
- 5 - RESULTADOS DEL TIPO DE REVASCULARIZACIÓN EN PACIENTES CON SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL SEGMENTO ST EN ESPAÑA
- 4 - EVENTOS MACE A UN AÑO DE SEGUIMIENTO EN PACIENTES CON SCASEST EN ESPAÑA. DATOS DEL REGISTRO IMPACT-TIMING-GO
- 7 - CIERRE DE FORAMEN OVAL PERMEABLE TRAS ICTUS DE ORIGEN DESCONOCIDO: INFLUENCIA DEL TIEMPO TRANSCURRIDO DESDE EL EVENTO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 12 - ESTRATEGIA DE REVASCULARIZACIÓN ACTUAL EN PACIENTES CON SCASEST. DATOS DEL REGISTRO IMPACT-TIMING-GO
-
García Camarero, Tamara
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 14 - PAPEL DE LA DEFORMACIÓN LONGITUDINAL DE LA PARED LIBRE DEL VENTRÍCULO DERECHO COMO PREDICTOR PRONÓSTICO TRAS EL IMPLANTE DE PRÓTESIS AÓRTICA PERCUTÁNEA EN LA ESTENOSIS AÓRTICA GRAVE
- 7 - IMPACTO HEMODINÁMICO Y CLÍNICO DE LA ESTENOSIS AÓRTICA: MÁS ALLÁ DEL GRADIENTE VALVULAR
- 4 - TRATAMIENTO PERCUTÁNEO DE LA ESTENOSIS AÓRTICA GRAVE. ¿QUÉ CAMBIOS PRODUCE EN LA MASA VENTRICULAR Y LA FUNCIÓN SISTÓLICA DEL VENTRÍCULO IZQUIERDO A MEDIO PLAZO?
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 12 - ANÁLISIS COSTE-EFECTIVIDAD DE LA DENERVACIÓN RENAL EN EL TRATAMIENTO DE LA HIPERTENSIÓN NO CONTROLADA EN ESPAÑA
- 4 - LA REEVALUACIÓN DIFERIDA INTRAPROCEDIMIENTO DE LA REGURGITACIÓN PARAVALVULAR EN TAVI REDUCE SIGNIFICATIVAMENTE EL USO DE POSDILATACIÓN
-
Gómez Menchero, Antonio Enrique
- 11 - CORRELACIÓN EN VIDA REAL ENTRE ÍNDICES DE HIPEREMIA E ÍNDICES DE REPOSO EN UN CENTRO DE ALTO VOLUMEN
- 3 - EFICACIA DE LAS TÉCNICAS DE ALINEAMIENTO COMISURAL E IMPACTO HEMODINÁMICO A LARGO PLAZO EN PRÓTESIS AÓRTICAS PERCUTÁNEAS AUTOEXPANDIBLES
- 2 - USO DE PRÓTESIS BALÓN EXPANDIBLE MYVAL EN INSUFICIENCIA AÓRTICA NO CALCIFICADA. RESULTADOS A CORTO Y LARGO PLAZO
- 16 - IMPACTO SOBRE EVENTOS CLÍNICOS AL AÑO DE IMPLEMENTACIÓN DE UNA CONSULTA CARDIORRENAL SEGÚN DOCUMENTO DE CONSENSO DE LA SEC Y SEN
- 3 - ¿AFECTA LA LOCALIZACIÓN DEL ELECTRODO EN LA ESTABILIDAD DE PARÁMETROS ELÉCTRICOS EN LA ESTIMULACIÓN DEL HAZ DE HIS? ANÁLISIS MEDIANTE ECOCARDIOGRAFÍA 3D
- 4 - IMPACTO DEL CÁNCER EN PACIENTES CON IMPLANTE TRANSFEMORAL DE PRÓTESIS AÓRTICA BIOLÓGICA
- 6 - ESTILO DE VIDA MEDITERRÁNEO Y PREVENCIÓN SECUNDARIA DE ENFERMEDAD CARDIOVASCULAR: ESTUDIO PILOTO DEL PROYECTO MEDLIFE
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 8 - MANTA VS PROGLIDE TRAS IMPLANTE DE VÁLVULA AÓRTICA PERCUTÁNEA: SEGURIDAD Y EFICACIA
- 5 - NUEVOS QUELANTES DE POTASIO (PATIROMER Y CICLOSILICATO DE SODIO Y ZIRCONIO). ESTUDIO EN VIDA REAL EN NUESTRO CENTRO
- 12 - IMPACTO DE SACUBITRILO-VALSARTÁN SOBRE EL PRONÓSTICO DE LA INSUFICIENCIA CARDIACA EN NUESTRO MEDIO
- 6 - CIERRE PERCUTÁNEO DE OREJUELA IZQUIERDA: RESULTADOS ASISTENCIALES
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
-
Gonzalo López, Nieves
- 10 - CARACTERÍSTICAS CLÍNICAS Y ANGIOGRÁFICAS DE LA DISECCIÓN CORONARIA ESPONTÁNEA ANGIOTIPO 4
- 5 - TROMBOSIS VALVULAR AÓRTICA SUBCLÍNICA EN PACIENTES CON ALTA REACTIVIDAD PLAQUETARIA RESIDUAL TRAS EL IMPLANTE PERCUTÁNEO DE PRÓTESIS AÓRTICA
- 2 - ¿ES DIFERENTE EL PERFIL CLÍNICO Y EL PRONÓSTICO DE LOS PACIENTES CON SÍNDROME DE TAKO-TSUBO QUE PRESENTAN RECIDIVAS?
- 16 - RESULTADOS CLÍNICOS DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIA EN PACIENTES ESTRATIFICADOS POR PRECISE-DAPT Y DAPT-SCORE POSTERIOR A LA INTERVENCIÓN CORONARIA PERCUTÁNEA POR SÍNDROME CORONARIO AGUDO
- 5 - FENOCOPIAS EN EL SÍNDROME DE TAKO-TSUBO, EXPLORANDO UNA ENTIDAD DIFERENTE
- 17 - ¿ES REALMENTE EL SÍNDROME DE TAKO-TSUBO UNA ENTIDAD BENIGNA? PRONÓSTICO INTRAHOSPITALARIO Y A LARGO PLAZO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- Jiménez Kockar, Marcelo
-
Lozano Ruiz-Póveda, Fernando
- 6 - REVASCULARIZACIÓN CON STENT BIOACTIVO FRENTE A STENT FARMACOACTIVO EN PACIENTES DE EDAD MUY AVANZADA
- 2 - STENT BIOACTIVO FRENTE A STENT FARMACOACTIVO EN PACIENTES DE EDAD AVANZADA CON ENFERMEDAD CORONARIA ESTABLE
- 15 - RELACIÓN ENTRE ESTADOS DE TROMBOFILIA, PREDISPOSICIÓN GENÉTICA Y EVENTOS EN PACIENTES JÓVENES CON INFARTO AGUDO DE MIOCARDIO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
-
Macaya Miguel, Carlos
- 16 - RESULTADOS CLÍNICOS DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIA EN PACIENTES ESTRATIFICADOS POR PRECISE-DAPT Y DAPT-SCORE POSTERIOR A LA INTERVENCIÓN CORONARIA PERCUTÁNEA POR SÍNDROME CORONARIO AGUDO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
-
Macaya Ten, Fernando
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 12 - PROGRAMAS DE REHABILITACIÓN CARDIACA VIRTUAL: SUSTITUTO EFICAZ A LA REHABILITACIÓN CARDIACA CONVENCIONAL
- 16 - RESULTADOS CLÍNICOS DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIA EN PACIENTES ESTRATIFICADOS POR PRECISE-DAPT Y DAPT-SCORE POSTERIOR A LA INTERVENCIÓN CORONARIA PERCUTÁNEA POR SÍNDROME CORONARIO AGUDO
- 10 - CARACTERÍSTICAS CLÍNICAS Y ANGIOGRÁFICAS DE LA DISECCIÓN CORONARIA ESPONTÁNEA ANGIOTIPO 4
-
Regueiro Cueva, Ander
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 6 - IMPACTO DEL BLOQUEO DEL SISTEMA RENINA-ANGIOTENSINA EN LA EVOLUCIÓN CLÍNICA Y EL REMODELADO VENTRICULAR IZQUIERDO TRAS IMPLANTE DE PRÓTESIS AÓRTICA TRANSCATÉTER: ESTUDIO ALEATORIZADO RASTAVI
- 5 - TROMBOSIS VALVULAR AÓRTICA SUBCLÍNICA EN PACIENTES CON ALTA REACTIVIDAD PLAQUETARIA RESIDUAL TRAS EL IMPLANTE PERCUTÁNEO DE PRÓTESIS AÓRTICA
- 8 - IMPACTO CLÍNICO, ANATÓMICO Y FUNCIONAL DE LA REPARACIÓN PERCUTÁNEA TRICUSPÍDEA BORDE A BORDE EN PACIENTES CON INSUFICIENCIA CARDIACA
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
-
Salinas Sanguino, Pablo
- 3 - TERAPIA DIRIGIDA POR CATÉTER EN LA TROMBOEMBOLIA PULMONAR DE RIESGO INTERMEDIO-ALTO: DATOS DE UN REGISTRO MULTICÉNTRICO NACIONAL
- 16 - RESULTADOS CLÍNICOS DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIA EN PACIENTES ESTRATIFICADOS POR PRECISE-DAPT Y DAPT-SCORE POSTERIOR A LA INTERVENCIÓN CORONARIA PERCUTÁNEA POR SÍNDROME CORONARIO AGUDO
- 5 - USO DE CATÉTERES DEDICADOS EN EL REGISTRO NACIONAL DE TERAPIA INTERVENCIONISTA DE LA EMBOLIA AGUDA DE PULMÓN
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 10 - CARACTERÍSTICAS CLÍNICAS Y ANGIOGRÁFICAS DE LA DISECCIÓN CORONARIA ESPONTÁNEA ANGIOTIPO 4
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 6 - REGISTRO NACIONAL DE TERAPIA DIRIGIDA POR CATÉTER EN EMBOLIA AGUDA DE PULMÓN
- 7 - CIERRE DE FORAMEN OVAL PERMEABLE TRAS ICTUS DE ORIGEN DESCONOCIDO: INFLUENCIA DEL TIEMPO TRANSCURRIDO DESDE EL EVENTO
-
Vilchez Tschischke, Jean Paul
- 9 - ANÁLISIS DE LA MICROCIRCULACIÓN EN EL ALOINJERTO CARDIACO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 13 - REGISTRO DEL INTERVENCIONISMO PERCUTÁNEO A TRONCO CORONARIO IZQUIERDO REALIZADO EN LOS ÚLTIMOS 4 AÑOS. ESTUDIO RETROSPECTIVO EN VIDA REAL
- 10 - USO DEL BALÓN DE CORTE CON RESPECTO A OTROS DISPOSITIVOS DE MODIFICACIÓN DE LA PLACA EN PACIENTES CON ENFERMEDAD DE VASO NATIVO. METANÁLISIS DE ENSAYOS CLÍNICOS ALEATORIZADOS
