SEC 2023 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado de sesiones
Índice de autores
48. Últimas novedades en ciencia y salud
6. EFECTO DE DAPAGLIFLOZINA EN LA COVID-19 Y EL RIESGO DE HOSPITALIZACIÓN
1Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 2Universidad de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 3Medicina Preventiva y Salud Pública. Universidad de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 4Translational Cardiology Group. Instituto de Investigación Sanitaria Santiago de Compostela IDIS, Santiago de Compostela (A Coruña), España y 5Cardiología. Hospital Universitario de San Juan, San Juan de Alicante (Alicante), España.
Introducción y objetivos: La dapagliflozina podría mitigar la producción de citoquinas y la respuesta inflamatoria, lo que podría ser de valor en pacientes afectados de COVID-19. Nuestro objetivo es evaluar el efecto de la dapagliflozina sobre la COVID-19: 1) riesgo de hospitalización, 2) riesgo de admisión en unidad de cuidados intensivos (UCI), 3) muerte intrahospitalaria, 4) riesgo de progresión a COVID-19 grave y 5) susceptibilidad a la COVID-19.
Métodos: Es un estudio de casos y controles para evaluar: 1) riesgo de hospitalización, los casos fueron pacientes con PCR+ que fueron hospitalizados, y el grupo de control fueron pacientes sin una PCR+; 2) riesgo de admisión en UCI, los casos se definieron como individuos PCR+ hospitalizados que requirieron admisiones en UCI, emparejados con pacientes sin una PCR+; 3) muerte intrahospitalaria, los casos se definieron como individuos hospitalizados que murieron por esta enfermedad; 4) riesgo de progresión, los casos fueron sujetos con COVID-19 hospitalizados, y los controles pacientes con COVID-19 no hospitalizados; 5) susceptibilidad a COVID-19, los casos fueron pacientes con una PCR+ (hospitalizados y no hospitalizados), y los mismos controles. Se calcularon aOR y los IC95% utilizando un modelo lineal mixto generalizado.
Resultados: De 86.602 sujetos, 3.060 fueron casos; 26.757 casos no hospitalizados y 56.785 controles (sin PCR positiva). De los pacientes hospitalizados por COVID-19, 228 fueron admitidos en la UCI y 413 murieron. 1) dapagliflozina tuvo un efecto neutral en el riesgo de hospitalización debido a COVID-19 (aOR 0,98; IC 0,65-1,48; p = 0,915); 2) admisiones en UCI (aOR 1,21; IC 0,34-4,25; p = 0,767); 3) muerte intrahospitalaria (aOR 1,33; IC 0,53-3,30; p = 0,543); 4) en cuanto a riesgo de progresión a COVID-19 grave, dapagliflozina redujo el riesgo en un 35% aunque esto no fue estadísticamente significativo (aOR 0,65; IC 0,40-1,06; p = 0,086); 5) dapagliflozina aumentó el riesgo de susceptibilidad a la infección en un 30% (aOR 1,31; IC 1,05-1,62; p = 0,015).
|
Características |
Hospitalización |
Admisión en ICU |
Muerte intrahospitalaria |
Susceptibilidad a SARS-CoV-2 |
Progresión COVID-19 |
|||||
|
Casos |
Controles |
Casos |
Controles |
Casos |
Controles |
Casos |
Controles |
Casos |
Controles |
|
|
(N = 3.060) |
(N = 56.785) |
(N = 228) |
(N = 4.398) |
(N = 413) |
(N = 7.408) |
(N = 29.817) |
(N = 56.785) |
(N = 3.060) |
(N = 26.757) |
|
|
Sexo; n (%) |
||||||||||
|
Hombre |
1.552 (50,7) |
28.729 (50,6) |
160 (70,2) |
3.078 (70,0) |
242 (58,6) |
4.394 (59,3) |
12.674 (42,5) |
28.729 (50,6) |
1.552 (50,7) |
11.122 (41,6) |
|
Mujer |
1.508 (49,3) |
28.056 (49,4) |
68 (29,8) |
1.320 (30,0) |
171 (41,4) |
3.014 (40,7) |
17.143 (57,5) |
28.056 (49,4) |
1.508 (49,3) |
15.635 (58,4) |
|
Edad, mediana (IQR) |
74 (59-84) |
73 (59-84) |
69 (60-76) |
69 (60-76) |
85 (77-89) |
84 (75-88) |
49 (34-67) |
73 (59-84) |
74 (59-84) |
47 (33-63) |
|
Comorbilidades y medicaciones; n (%) |
||||||||||
|
Hipertensión |
1.754 (57,4) |
28.020 (49,3) |
126 (55,8) |
2060 (46,8) |
304 (73,6) |
4.870 (65,7) |
7.847 (26,3) |
28.020 (49,3) |
1.754 (57,3) |
6.093 (22,8) |
|
Diabetes |
841 (27,5) |
10.920 (19,2) |
75 (33,2) |
900 (20,5) |
160 (38,7) |
1.826 (24,6) |
3.301 (11,1) |
10.920 (19,2) |
841 (27,5) |
2.460 (9,2) |
|
EPOC |
398 (13,0) |
4.569 (8,0) |
34 (15,0) |
392 (8,9) |
89 (21,5) |
904 (12,2) |
1.128 (3,8) |
4.569 (8,0) |
398 (13,0) |
730 (2,7) |
|
Obesidad |
889 (29,1) |
10.817 (19,0) |
82 (36,3) |
809 (18,4) |
115 (27,8) |
1.592 (21,5) |
4.790 (16,1) |
10.817 (19,0) |
889 (29,1) |
3.901 (14,6) |
|
Cardiopatía isquémica |
359 (11,7) |
4.768 (8,4) |
32 (14,2) |
408 (9,3) |
91 (22,0) |
942 (12,7) |
1191 (4,0) |
4.768 (8,4) |
359 (11,7) |
832 (3,1) |
|
Accidente cerebrovascular |
306 (10,0) |
3.874 (6,8) |
17 (7,5) |
243 (5,5) |
75 (18,2) |
763 (10,3) |
1.144 (3,8) |
3.874 (6,8) |
306 (10,0) |
838 (3,1) |
|
Insuficiencia cardíaca |
469 (15,3) |
4.030 (7,1) |
24 (10,6) |
205 (4,7) |
110 (26,6) |
831 (11,2) |
11.08 (3,7) |
4.030 (7,1) |
469 (15,3) |
639 (2,4) |
|
Fibrilación auricular |
466 (15,2) |
5.769 (10,2) |
33 (14,6) |
329 (7,5) |
90 (21,8) |
1.186 (16,0) |
1.501 (5,0) |
5.769 (10,2) |
466 (15,2) |
1.035 (3,9) |
|
Cáncer |
529 (17,3) |
7.770 (13,7) |
34 (15,0) |
620 (14,1) |
104 (25,2) |
1.378 (18,6) |
2.230 (7,5) |
7.770 (13,7) |
529 (17,3) |
1.701 (6,4) |
|
Asma |
285 (9,3) |
3.388 (6,0) |
16 (7,0) |
227 (5,2) |
26 (6,3) |
387 (5,2) |
2.437 (8,2) |
3.388 (6,0) |
285 (9,3) |
2.152 (8,0) |
|
Anticoagulantes |
497 (16,2) |
6.643 (11,7) |
40 (17,5) |
420 (9,5) |
97 (23,5) |
1.298 (17,5) |
1.671 (5,6) |
6.643 (11,7) |
497 (16,2) |
1.174 (4,4) |
|
Antiagregantes plaquetarios |
608 (19,9) |
9.582 (16,9) |
58 (25,4) |
772 (17,6) |
139 (33,7) |
1.753 (23,7) |
2.206 (7,4) |
9.582 (16,9) |
608 (19,9) |
1.598 (6,0) |
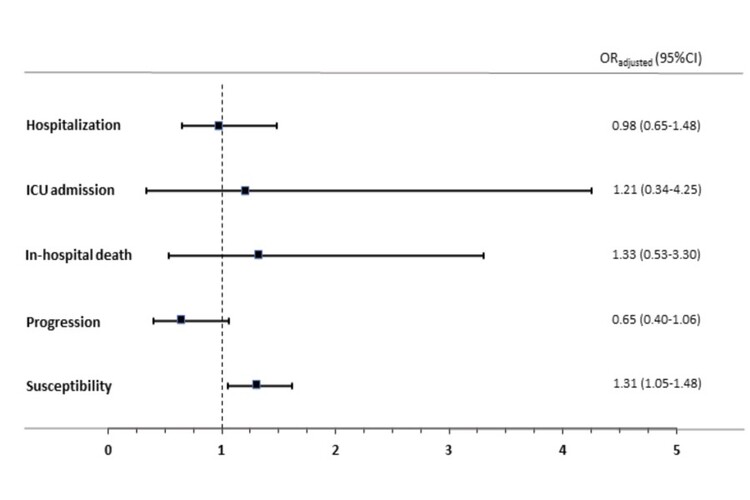
OR ajustada.
Conclusiones: El uso dapagliflozina previo a la COVID-19 tuvo un efecto neutral en el riesgo de hospitalización, admisiones en UCI y mortalidad. El uso de dapagliflozina se asoció con un mayor riesgo de susceptibilidad a COVID-19.
Comunicaciones disponibles de "Últimas novedades en ciencia y salud"
- 1. MODERA
- Ana Planavila Porta, Facultad de Biología, Universitat de Barcelona, Barcelona
- 2. ESTUDIO DE LA DOSIS ÓPTIMA DE VESÍCULAS EXTRACELULARES DERIVADAS DE CARDIOESFERAS PARA EFECTO ANTISENESCENCIA
- Alba Aguirre Acosta, Vanesa Cañadilla, Laura Casado Mayo, Lidia Gómez-Cid, Ángel Pinto, Juan Miguel Gil Jaurena, María E. Fernández-Santos, Francisco Fernández-Avilés y Lilian Grigorian
Cardiología. Hospital General Universitario Gregorio Marañón, Madrid, España.
- 3. ALTERACIONES DE POBLACIONES DE CÉLULAS INMUNITARIAS EN PACIENTES CON VÁLVULA AÓRTICA CALCIFICADA: IMPORTANCIA DE LA INMUNOSENESCENCIA
- Alejandro Junco Vicente1, María Martín Fernández2, Javier Rodríguez Carrio3, Ana María Suárez Díaz4, Paula Fernández Martínez5, Ana María Barral Varela6 e Isabel Rodríguez García7
1Cardiología. Hospital San Agustín, Avilés Asturias, España, 2Cardiología. Hospital Universitario Central de Asturias, Oviedo (Asturias), España, 3área de Inmunología, Departamento de Biología Funcional, Facultad de Medicina; Grupo de Investigación Básica y Traslacional en Enfermedades Inflamatorias, Instituto de Investigación Sanitaria del Principado de Asturias. Universidad de Oviedo. Hospital Universitario Central de Asturias, Oviedo (Asturias), España, 4área de Inmunología, Departamento de Biología Funcional, Facultad de Medicina; Grupo de Investigación Básica y Traslacional en Enfermedades Inflamatorias, Instituto de Investigación Sanitaria del Principado de Asturias. Universidad de Oviedo. Hospital Universitario Central de Asturias, Oviedo (Asturias), España, 5Plataforma de Bioestadística y Epidemiología, Instituto de Investigación Sanitaria del Principado de Asturias. Universidad de Oviedo. Hospital Universitario Central de Asturias, Oviedo (Asturias), España, 6Cirugía Cardiaca. Hospital Universitario Central de Asturias, Oviedo (Asturias), España y 7Grupo de Investigación en Patología Cardiaca, Instituto de Investigación Sanitaria del Principado de Asturias. Universidad de Oviedo. Hospital Universitario Central de Asturias, Oviedo (Asturias), España.
- 4. UTILIDAD DEL BIOMARCADOR ST2S EN EL ESTUDIO DE LA FIBRILACIÓN AURICULAR
- Laila González Melchor1, Francisco Javier García Seara2, José Luis Martínez Sande2, Moisés Rodríguez Mañero3, Xesús Alberte Fernández López2, Teba González Ferrero4, Carlos Minguito Carazo2 y José Ramón González Juanatey2
1Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 2Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 3Cardiologiía. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España y 4Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España.
- 5. PAPEL DE LA INFLAMACIÓN EN LA FIBRILACIÓN AURICULAR. BIOMARCADORES ESPECÍFICOS DE DAÑO TISULAR, REMODELADO AURICULAR Y DESREGULACIÓN DE LA ANGIOGÉNESIS
- Francisco Javier Quesada Ocete1, Paula Castillo Martínez2, María García González2, Raimundo Cervera Vidal3, Silvia Simarro de Pascual3, Blanca Quesada Ocete4, Guillem Llopis Gisbert4, Alba Cerveró Rubio4, Víctor Palanca Gil4, Javier Jiménez Bello4, Ana Payá Chaume4, Rafael Payá Serrano4, Roberto Tebar Martínez3, Fernando Vidal-Vanaclocha5 y Aurelio Quesada Dorador4
1Escuela del Doctorado. Universidad Católica de Valencia San Vicente Mártir, Valencia, España, 2Universidad Católica de Valencia San Vicente Mártir, Valencia, España, 3PERSONA BIOMED SPAIN, Valencia, España, 4Consorcio Hospital General Universitario, Valencia, España y 5Biochemistry and Molecular Medicine, GW Cancer Center. George Washington University School of Medicine and Health Sciences, Washington DC Washington, Estados Unidos.
- 6. EFECTO DE DAPAGLIFLOZINA EN LA COVID-19 Y EL RIESGO DE HOSPITALIZACIÓN
- José Seijas Amigo1, Ángel Salgado Barreira2, Moisés Rodríguez Mañero1, María Piñeiro Lamas3, Sonia Eiras Penas4, Alberto Cordero Fort5, José Ramón González Juanatey1 y Adolfo Figueiras3
1Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 2Universidad de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 3Medicina Preventiva y Salud Pública. Universidad de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 4Translational Cardiology Group. Instituto de Investigación Sanitaria Santiago de Compostela IDIS, Santiago de Compostela (A Coruña), España y 5Cardiología. Hospital Universitario de San Juan, San Juan de Alicante (Alicante), España.
- 7. INFARTO DE MIOCARDIO Y RITMO CIRCADIANO: ¿INFLUYE LA LUZ O EL DESPERTADOR?
- Juan Carlos Díaz Polanco1, Amanda Leandro Barros1, Carlos Tejada González1, Antonio Ruiz Saavedra1, Jenny Milagros Gómez Delgado1, Teresa Romero Delgado1, Daniel García Arribas1, Juan-María de Alba Montero1, Vanesa Bonilla Jiménez1, Eva M. García Romo1, Javier García-Pérez Velasco1, Javier García Segovia1, Miguel A. Longás Tejero1, Joaquín J. Alonso Martín2 y José Alberto García Lledó1
1Cardiología. Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid), España y 2Código Infarto Madrid, Madrid, España.
- 8. IDENTIFICACIÓN DE PERFILES CLÍNICOS EN PACIENTES CON ENFERMEDADES CARDIOVASCULARES MEDIANTE ALGORITMOS DE CLUSTERING
- Jorge Vélez García1, Nicolás Rosillo Ramírez1, Lourdes Vicent Alaminos1, Guillermo Moreno Muñoz1, José Luis Bernal Sobrino2 y Héctor Bueno Zamora1
1Servicio de cardiología. Hospital Universitario 12 de Octubre, Madrid, España y 2Departamento de Análisis de Información y Control de Gestión. Hospital Universitario 12 de Octubre, Madrid, España.
- 9. DISMINUCIÓN DE LA HETEROGENEIDAD ELECTROFISIOLÓGICA ENTRE LAS ZONAS LIMÍTROFE Y LEJANA A LA ZONA INFARTADA MEDIANTE LA INHIBICIÓN DE LAS ENZIMAS DESACETILASAS DE HISTONAS. ESTUDIO EXPERIMENTAL
- Patricia Genovés Martínez1, Óscar Julián Arias Mutis2, Germán Parra Giraldo1, Luis Such-Miquel3, Irene del Canto Serrano4, Manuel Zarzoso Muñoz3, Johan Ortiz-Guzmán1, Antonio Alberola Aguilar1, Luis Such Belenguer1 y Francisco Javier Chorro Gascó5
1Fisiología. Facultad de Medicina y Odontología, Universidad de Valencia, Valencia, España, 2Centro de Investigación Biomédica en Red de Enfermedades Cardiovasculares CIBER-CV, Madrid, España, 3Fisioterapia. Universitat de València, Valencia, España, 4Ingeniería electrónica. Universitat de València, Valencia, España y 5Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España.
- 10. IMPACTO EMOCIONAL DERIVADO DE UN INGRESO DE CAUSA CARDIOVASCULAR. SUBANÁLISIS DEL ESTUDIO SEC-HARIPA. COMUNICACIÓN EFECTIVA Y PERCEPCIÓN DE RIESGOS EN EL ÁMBITO DE LA PATOLOGÍA CARDIOVASCULAR AGUDA
- Juan Górriz Magaña1, Ramón Maruri Sánchez2, Nahikari Salterain González3, Miguel Lapeña Reguero4, Ana Elvira Laffond5, Amanda Leandro Barros6, Alejandro Gutiérrez Fernández7, Kinan Rajjoub-Almahdi8, Silvia Prieto González9, Blanca Alcón Durán10, Alejandro Durante López11, Pedro Martínez Losas12, Javier López Pais13, Pablo Diez-Villanueva14 y Jordi Bañeras Rius8
1Cardiología. Hospital Central de la Defensa, Madrid, España, 2Cardiología. Hospital Universitario Fundación Jiménez Díaz, Madrid, España, 3Cardiología. Clínica Universidad de Navarra, Pamplona/Iruña (Navarra), España, 4Cardiología. Complexo Hospitalario Universitario A Coruña, A Coruña, España, 5Cardiología. Complejo Asistencial Universitario de Salamanca, Salamanca, España, 6Cardiología. Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid), España, 7Cardiología. Complejo Hospitalario San Millán-San Pedro, Logroño (La Rioja), España, 8Cardiología. Hospital Universitario Vall d’Hebron, Barcelona, España, 9Cardiología. Hospital San Agustín, Avilés Asturias, España, 10Cardiología. Clínica La Milagrosa, S.A., Madrid, España, 11Cardiología. Hospital Universitario 12 de Octubre, Madrid, España, 12Cardiología. Hospital Universitario Infanta Leonor, Madrid, España, 13Cardiología. Complejo Hospitalario Universitario de Ourense, Ourense, España y 14Cardiología. Hospital Universitario de La Princesa, Madrid, España.
- 11. CARACTERÍSTICAS CLÍNICAS, ATENCIÓN HOSPITALARIA Y PRONÓSTICO DE LOS PACIENTES INGRESADOS POR AMILOIDOSIS CARDIACA EN LOS HOSPITALES ESPAÑOLES ENTRE 2016 Y 2020
- Alberto Esteban Fernández1, Manuel Anguita Sánchez2, Náyade del Prado3, María Anguita Gámez4, Nicolás Rosillo Ramírez3, José Luis Bernal Sobrino3, Cristina Fernández Pérez3, Nuria Acosta García1, Raúl Gascueña Rubia1, Mª del Carmen Manzano Nieto1, Juan José Gómez Doblas5, Julián Pérez Villacastín4, Sara Corredera García1, Inmaculada Fernández Rozas1 y Francisco Javier Elola Somoza3
1Hospital Severo Ochoa, Leganés (Madrid), España, 2Hospital Universitario Reina Sofía, Córdoba, España, 3Fundación IMAS, Madrid, España, 4Hospital Clínico San Carlos, Madrid, España y 5Hospital Clínico Universitario Virgen de la Victoria, Málaga, España.
Más comunicaciones de los autores
-
Cordero Fort, Alberto
- 5 - CARACTERÍSTICAS, MANEJO Y PRONÓSTICO DE PACIENTES CON ENFERMEDAD CORONARIA SOMETIDOS A INTERVENCIONISMO CORONARIO Y FIBRILACIÓN AURICULAR. REGISTRO FACIL
- 6 - EL ESTADO NUTRICIONAL DEBERÍA CONSIDERARSE UNA COMORBILIDAD MÁS EN LOS PACIENTES CON SÍNDROME CORONARIO AGUDO
- 6 - FUNCIÓN COGNITIVA EN PACIENTES QUE INICIAN INHIBIDORES DE LA PCSK9. ESTUDIO OBSERVACIONAL PROSPECTIVO DE 24 MESES EN VIDA REAL
- 13 - LOS VALORES DEL CA-125 EN EL SÍNDROME CORONARIO AGUDO SE CORRELACIONAN CON EL REMODELADO VENTRICULAR PRECOZ
- 6 - EFECTO DE DAPAGLIFLOZINA EN LA COVID-19 Y EL RIESGO DE HOSPITALIZACIÓN
- 3 - REDUCCIÓN DE COMPLICACIONES CARDIOVASCULARES ASOCIADAS AL TRATAMIENTO CON ÁCIDO BEMPEDOICO: METANÁLISIS DE 4 ENSAYOS CLÍNICOS
- 14 - VARIABLES ASOCIADAS CON LA MORTALIDAD EN PACIENTES CON FIBRILACIÓN AURICULAR Y CARDIOPATÍA ISQUÉMICA EN ESPAÑA
- 9 - EL ESTADO NUTRICIONAL PODRÍA EXPLICAR LA PARADOJA DE LA OBESIDAD EN LOS PACIENTES CON SÍNDROME CORONARIO AGUDO
-
Eiras Penas, Sonia
- 3 - MUCINA 16 O ANTÍGENO CARBOHIDRATO 125: PRESENCIA EN CÉLULAS MESOTELIALES DEL EPICARDIO Y RELACIONES ADYACENTES
- 13 - PATRÓN FENOTÍPICO DE LA TAQUIMIOPATÍA EN PACIENTES CON UN PRIMER INGRESO POR INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA
- 6 - EFECTO DE DAPAGLIFLOZINA EN LA COVID-19 Y EL RIESGO DE HOSPITALIZACIÓN
- 8 - ALTOS NIVELES DE FABP4 PLASMÁTICOS, ASOCIADOS A ÁREAS DE BAJO VOLTAJE, PROMUEVEN LA FIBROSIS Y METABOLISMO DE LA GLUCOSA EPICÁRDICA
- 2 - ENFOQUE MULTIPARAMÉTRICO DE LA CARDIOPATÍA AURICULAR EN PACIENTES CON ICTUS CRIPTOGÉNICO. IMPLICACIONES PARA PERSONALIZAR EL MANEJO CLÍNICO
- 2 - LA TERAPIA COMBINADA CON ISGLT2 Y ARGLP1 MEJORA EL PRONÓSTICO DE PACIENTES CON PATOLOGÍA CARDIOVASCULAR EN UN ÁREA SANITARIA DE GALICIA
- 4 - EFECTO MODULADOR DE SEMAGLUTIDA EN LA SECRECIÓN DE EXOSOMAS DEL TEJIDO ADIPOSO EPICÁRDICO Y SUBCUTÁNEO E INFLAMACIÓN EN CÉLULAS ENDOTELIALES Y NEUTRÓFILOS
- 5 - CARACTERÍSTICAS Y PREDICTORES DEL PRONÓSTICO TRAS LA PRIMERA HOSPITALIZACIÓN POR INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA EN UN REGISTRO CONTEMPORÁNEO
- Figueiras, Adolfo
-
González Juanatey, José Ramón
- 2 - LA TERAPIA COMBINADA CON ISGLT2 Y ARGLP1 MEJORA EL PRONÓSTICO DE PACIENTES CON PATOLOGÍA CARDIOVASCULAR EN UN ÁREA SANITARIA DE GALICIA
- 4 - EFECTO MODULADOR DE SEMAGLUTIDA EN LA SECRECIÓN DE EXOSOMAS DEL TEJIDO ADIPOSO EPICÁRDICO Y SUBCUTÁNEO E INFLAMACIÓN EN CÉLULAS ENDOTELIALES Y NEUTRÓFILOS
- 2 - ENFOQUE MULTIPARAMÉTRICO DE LA CARDIOPATÍA AURICULAR EN PACIENTES CON ICTUS CRIPTOGÉNICO. IMPLICACIONES PARA PERSONALIZAR EL MANEJO CLÍNICO
- 5 - EL FÁRMACO CARDIOPROTECTOR SERELAXINA REGULA EL LIPIDOMA, EL METABOLISMO LIPÍDICO Y EL PERFIL INFLAMATORIO EN TEJIDO ADIPOSO VISCERAL DE RATA
- 5 - EVENTOS CARDIOVASCULARES A LARGO PLAZO ASOCIADOS A RADIOTERAPIA EN UNA COHORTE MULTICÉNTRICA DE PACIENTES CON CÁNCER DE MAMA
- 5 - IMPACTO DEL INICIO DEL TRATAMIENTO CON INHIBIDORES DEL COTRANSPORTADOR DE SODIO-GLUCOSA-2 EN LA REDUCCIÓN DE ARRITMIAS AURICULARES Y VENTRICULARES EN PACIENTES CON DISPOSITIVOS CARDIACOS IMPLANTABLES
- 2 - MODELOS PREDICTIVOS BASADOS EN INTELIGENCIA ARTIFICIAL (IA) EN LA ESTIMACIÓN DEL RIESGO DE EVENTOS CARDIOVASCULARES TRAS SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL SEGMENTO ST
- 6 - IMPLICACIONES PRONÓSTICAS DE LA IMPLEMENTACIÓN DE CONSULTA ELECTRÓNICA EN PACIENTES CON INSUFICIENCIA CARDIACA: DIFERENCIAS DEL IMPACTO ENTRE PACIENTES CON Y SIN HOSPITALIZACIONES PREVIAS
- 3 - REDUCCIÓN DE COMPLICACIONES CARDIOVASCULARES ASOCIADAS AL TRATAMIENTO CON ÁCIDO BEMPEDOICO: METANÁLISIS DE 4 ENSAYOS CLÍNICOS
- 7 - IMPACTO CLÍNICO DE LA ABLACIÓN DE PLEXOS GANGLIONARES EN PACIENTES MAYORES DE 50 AÑOS
- 11 - PREVALENCIA Y CARACTERÍSTICAS DE PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN ENFERMEDAD CORONARIA OBSTRUCTIVA EN UN HOSPITAL UNIVERSITARIO ESPAÑOL
- 8 - ALTOS NIVELES DE FABP4 PLASMÁTICOS, ASOCIADOS A ÁREAS DE BAJO VOLTAJE, PROMUEVEN LA FIBROSIS Y METABOLISMO DE LA GLUCOSA EPICÁRDICA
- 15 - FACTORES PREDICTIVOS QUE INFLUYEN EN LA CONSECUCIÓN DE OBJETIVOS DE CLDL EN PACIENTES CON CARDIOPATÍA ISQUÉMICA EN UN PROGRAMA DE REHABILITACIÓN CARDIACA
- 5 - IMPACTO PRONÓSTICO DE LA CONSULTA ELECTRÓNICA ENTRE CARDIOLOGÍA Y ATENCIÓN PRIMARIA EN PACIENTES CON INSUFICIENCIA CARDIACA
- 9 - UN PROGRAMA DE CONSULTA ELECTRÓNICA MEJORA LA ACCESIBILIDAD A LA ATENCIÓN CARDIOLÓGICA Y EL PRONÓSTICO
- 6 - EFECTO DE DAPAGLIFLOZINA EN LA COVID-19 Y EL RIESGO DE HOSPITALIZACIÓN
- 6 - FUNCIÓN COGNITIVA EN PACIENTES QUE INICIAN INHIBIDORES DE LA PCSK9. ESTUDIO OBSERVACIONAL PROSPECTIVO DE 24 MESES EN VIDA REAL
- 13 - PATRÓN FENOTÍPICO DE LA TAQUIMIOPATÍA EN PACIENTES CON UN PRIMER INGRESO POR INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA
- 3 - MUCINA 16 O ANTÍGENO CARBOHIDRATO 125: PRESENCIA EN CÉLULAS MESOTELIALES DEL EPICARDIO Y RELACIONES ADYACENTES
- 8 - EVALUACIÓN DE LA MIGRACIÓN DEL PUNTO DE EXIT ENDOCÁRDICO DEL NODO SINUSAL TRAS ABLACIÓN DE PLEXOS GANGLIONARES
- 5 - PROGRAMA DE REHABILITACIÓN CARDIOONCOLÓGICA EN MUJERES CON CÁNCER DE MAMA DURANTE EL TRATAMIENTO CON ANTRACICLINAS O ANTICUERPOS ANTI-HER2: ONCORE ENSAYO ALEATORIZADO
- 3 - MIR-652-3P COMO BIOMARCADOR POTENCIAL DE LA CARDIOTOXICIDAD INDUCIDA POR LA QUIMIOTERAPIA
- 8 - REDUCCIÓN DE LA BRECHA DE GÉNERO EN PATOLOGÍA CARDIOVASCULAR A TRAVÉS DE UN PROGRAMA DE CONSULTA ELECTRÓNICA ENTRE CLÍNICOS
- 13 - MODELADO DEL CONOCIMIENTO MEDIANTE REGLAS CLÍNICAS EN EL MANEJO DE VALVULOPATÍAS CARDIACAS PARA SISTEMAS DE SOPORTE A LA DECISIÓN MÉDICA
- 3 - UTILIDAD CLÍNICA DE LA CARTOGRAFÍA AUTOMÁTICA DE ALTA DENSIDAD OPEN WINDOW FRENTE A LA CARTOGRAFÍA CONVENCIONAL EN LA ABLACIÓN DE LAS VÍAS ACCESORIAS
- 8 - IDENTIFICACIÓN DE NUEVOS LOCI IMPLICADOS EN LA DISFUNCIÓN CARDIACA RELACIONADA CON EL TRATAMIENTO DEL CÁNCER MEDIANTE EL METANÁLISIS DE ESTUDIOS DE ASOCIACIÓN DE GENOMA COMPLETO
- 3 - EFECTOS DEL TRATAMIENTO CON EL FÁRMACO LCZ696 EN RATAS ZSF-1, UN NUEVO MODELO ANIMAL DE INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN CONSERVADA
- 5 - REMODELADO REVERSO TRAS LA IMPLANTACIÓN DE VÁLVULA AÓRTICA TRANSCATÉTER EN PACIENTES CON ESTENOSIS AÓRTICA Y AMILOIDOSIS CARDIACA TRANSTIRRETINA CONCOMITANTE
- 3 - PROGRAMA ASISTENCIAL DE REHABILITACIÓN CARDIO-ONCOLÓGICA MEJORA EL RENDIMIENTO FÍSICO Y CONSERVA LA CALIDAD DE VIDA EN PACIENTES CON CÁNCER DE MAMA DURANTE LA QUIMIOTERAPIA: ANÁLISIS POSIMPLEMENTACIÓN
- 3 - EVALUACIÓN DE MARCADORES DE RIESGO DE CARDIOTOXICIDAD INDUCIDA POR ANTITUMORALES. INFLUENCIA DE LA FUNCIÓN RENAL BASAL
- 7 - TITULACIÓN DE LA FLECAINIDA BUSCANDO EL ENSANCHAMIENTO MODERADO DEL QRS: ¿MEJORA LA SEGURIDAD Y EFICACIA? RESULTADOS DE UN ESTUDIO RETROSPECTIVO DE COHORTES
- 5 - CARACTERÍSTICAS Y PREDICTORES DEL PRONÓSTICO TRAS LA PRIMERA HOSPITALIZACIÓN POR INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA EN UN REGISTRO CONTEMPORÁNEO
- 4 - UTILIDAD DEL BIOMARCADOR ST2S EN EL ESTUDIO DE LA FIBRILACIÓN AURICULAR
- 6 - MOVILIZACIÓN PRECOZ POSIMPLANTE DE MARCAPASOS INTRACAVITARIO EN POBLACIÓN SENIL
- 4 - ESTUDIO DE BIG DATA PARA EVALUAR EL IMPACTO CARDIOVASCULAR EN UN ÁREA SANITARIA TRAS IMPLEMENTACIÓN DE UN PROGRAMA DE CONSULTA ELECTRÓNICA
- Piñeiro Lamas, María
-
Rodríguez Mañero, Moisés
- 6 - IMPLICACIONES PRONÓSTICAS DE LA IMPLEMENTACIÓN DE CONSULTA ELECTRÓNICA EN PACIENTES CON INSUFICIENCIA CARDIACA: DIFERENCIAS DEL IMPACTO ENTRE PACIENTES CON Y SIN HOSPITALIZACIONES PREVIAS
- 3 - REDUCCIÓN DE COMPLICACIONES CARDIOVASCULARES ASOCIADAS AL TRATAMIENTO CON ÁCIDO BEMPEDOICO: METANÁLISIS DE 4 ENSAYOS CLÍNICOS
- 7 - IMPACTO CLÍNICO DE LA ABLACIÓN DE PLEXOS GANGLIONARES EN PACIENTES MAYORES DE 50 AÑOS
- 8 - ALTOS NIVELES DE FABP4 PLASMÁTICOS, ASOCIADOS A ÁREAS DE BAJO VOLTAJE, PROMUEVEN LA FIBROSIS Y METABOLISMO DE LA GLUCOSA EPICÁRDICA
- 9 - UN PROGRAMA DE CONSULTA ELECTRÓNICA MEJORA LA ACCESIBILIDAD A LA ATENCIÓN CARDIOLÓGICA Y EL PRONÓSTICO
- 7 - ABLACIÓN DE FIBRILACIÓN AURICULAR EN PACIENTES CON TAQUICARDIOMIOPATÍA. UN ESTUDIO PROSPECTIVO MULTICÉNTRICO
- 6 - MOVILIZACIÓN PRECOZ POSIMPLANTE DE MARCAPASOS INTRACAVITARIO EN POBLACIÓN SENIL
- 5 - IMPACTO DEL INICIO DEL TRATAMIENTO CON INHIBIDORES DEL COTRANSPORTADOR DE SODIO-GLUCOSA-2 EN LA REDUCCIÓN DE ARRITMIAS AURICULARES Y VENTRICULARES EN PACIENTES CON DISPOSITIVOS CARDIACOS IMPLANTABLES
- 4 - UTILIDAD DEL BIOMARCADOR ST2S EN EL ESTUDIO DE LA FIBRILACIÓN AURICULAR
- 7 - TITULACIÓN DE LA FLECAINIDA BUSCANDO EL ENSANCHAMIENTO MODERADO DEL QRS: ¿MEJORA LA SEGURIDAD Y EFICACIA? RESULTADOS DE UN ESTUDIO RETROSPECTIVO DE COHORTES
- 3 - UTILIDAD CLÍNICA DE LA CARTOGRAFÍA AUTOMÁTICA DE ALTA DENSIDAD OPEN WINDOW FRENTE A LA CARTOGRAFÍA CONVENCIONAL EN LA ABLACIÓN DE LAS VÍAS ACCESORIAS
- 6 - EFECTO DE DAPAGLIFLOZINA EN LA COVID-19 Y EL RIESGO DE HOSPITALIZACIÓN
- 6 - FUNCIÓN COGNITIVA EN PACIENTES QUE INICIAN INHIBIDORES DE LA PCSK9. ESTUDIO OBSERVACIONAL PROSPECTIVO DE 24 MESES EN VIDA REAL
- 8 - EVALUACIÓN DE LA MIGRACIÓN DEL PUNTO DE EXIT ENDOCÁRDICO DEL NODO SINUSAL TRAS ABLACIÓN DE PLEXOS GANGLIONARES
- Salgado Barreira, Ángel
-
Seijas Amigo, José
- 5 - EL FÁRMACO CARDIOPROTECTOR SERELAXINA REGULA EL LIPIDOMA, EL METABOLISMO LIPÍDICO Y EL PERFIL INFLAMATORIO EN TEJIDO ADIPOSO VISCERAL DE RATA
- 6 - FUNCIÓN COGNITIVA EN PACIENTES QUE INICIAN INHIBIDORES DE LA PCSK9. ESTUDIO OBSERVACIONAL PROSPECTIVO DE 24 MESES EN VIDA REAL
- 6 - EFECTO DE DAPAGLIFLOZINA EN LA COVID-19 Y EL RIESGO DE HOSPITALIZACIÓN
