SEC 2023 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado de sesiones
Índice de autores
95. SCASEST, MINOCA y otras formas de enfermedad coronaria
3. RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
1Servicio de Cardiología. Hospital Clínico San Carlos, Madrid, España, 2Servicio de Cardiología. Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España, 3Servicio de Cardiología. Hospital de la Santa Creu i Sant Pau, Barcelona, España, 4Servicio de Cardiología. Hospital Clínic, Barcelona, España, 5Servicio de Cardiología. Hospital Juan Ramón Jiménez, Huelva, España, 6Servicio de Cardiología. Hospital Universitario Reina Sofía, Córdoba, España, 7Servicio de Cardiología. Hospital Clínico Universitario de Valladolid, Valladolid, España, 8Servicio de Cardiología. Hospital Universitario de Cabueñes, Gijón (Asturias), España, 9Servicio de Cardiología. Hospital Severo Ochoa, Leganés (Madrid), España, 10Servicio de Cardiología. Hospital General Universitario de Toledo, Toledo, España, 11Servicio de Cardiología. Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid), España, 12Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España y 13Servicio de Cardiología. Hospital de da Santa Creu i Sant Pau. CIBERCV, Barcelona, España.
Introducción y objetivos: Un 20-30% de los pacientes remitidos para angiografía coronaria (AC) tienen al menos una revascularización coronaria previa. El objetivo del registro es describir el manejo de los pacientes que presentan fallo de revascularización miocárdica (FRM) y revascularización secundaria (RS).
Métodos: El estudio REVASEC (NCT03349385) es un registro prospectivo multicéntrico con monitorización y adjudicación independiente de eventos. Incluyó a pacientes con revascularización previa derivados a AC en 19 hospitales. Se comparó el manejo con tratamiento médico óptimo (TMO), o RS+TMO. El objetivo principal (POCE), incluía muerte, infarto de miocardio o nueva revascularización a 1 año.
Resultados: Se incluyeron 869 pacientes (1.551 vasos tratados), de los cuales 720 (83%) fueron revascularizados previamente con ICP y 147 (17%) con CABG ± ICP (CABG-Mix). Recibieron TMO los 142 (16%) pacientes con revascularización completa persistente y 212 (24%) con FRM; mientras que 515 (59%) pacientes recibieron RS+TMO (70,1% de los que tenían FRM), ver diagrama de flujo (figura). Entre los escenarios de RS, someterse a RS fue más frecuente en casos de fallo de stent/injerto en CABG-Mix (73% frente a 54%, p = 0,001) y más frecuente en casos de progresión de CAD en el grupo de ICP (40% frente a 24%, p = 0,008). La CAD residual motivó la RS con menos frecuencia (5,6% de los casos). La ICP fue el método de RS preferido (95%) y se obtuvo una revascularización (secundaria) completa en el 60,2%. El grupo TS+TMO tuvo mayor estancia hospitalaria (5,6 ± 11,3 vs 3,2 ± 6,4 días, p < 0,001) con baja tasa de eventos intrahospitalaria (POCE 0,81% sin diferencias). La tasa de eventos primarios (POCE) al año de seguimiento fue del 14%, incluyendo 6,5% de mortalidad. Al año, el grupo RS tenía menos angina crónica persistente (19% frente a 34% p < 0,001) a pesar de usar menos fármacos antianginosos (1,6 ± 1 frente a 1,8 ± 1, p < 0,001). Sin embargo, el grupo de RS tuvo una mayor tasa de revascularización no planificada (9 vs 2,9%, p < 0,001). La tasa de eventos adversos fue similar en ambos grupos (15% RS+TMO vs 12% TMO, p = 0,362) (tabla).
|
Eventos adversos al año según el manejo médico |
||||
|
Total (N = 851) |
RS + TMO (N = 502) |
TMO (N = 349) |
p |
|
|
POCE (muerte, IAM, nueva revasc.) |
117 (14%) |
74 (15%) |
43 (12%) |
0,362 |
|
Muerte (cualquier causa) |
55 (6,5%) |
28 (5,6%) |
27 (7,7%) |
0,257 |
|
Infarto agudo de miocardio |
43 (5,1%) |
27 (5,4%) |
16 (4,6%) |
0,637 |
|
Revascularización no planeada |
55 (6,5%) |
45 (9,0%) |
10 (2,9%) |
< 0,001 |
|
Angina crónica persistente |
216 (25%) |
97 (19%) |
119 (34%) |
< 0,001 |
|
Angina crónica persistente§ |
|
|
|
0,481 |
|
CCS clase I |
54 (26%) |
29 (31%) |
25 (22%) |
|
|
CCS clase II |
133 (63%) |
56 (60%) |
77 (66%) |
|
|
CCS clase III |
20 (9,5%) |
8 (8,5%) |
12 (10%) |
|
|
CCS clase IV |
3 (1,4%) |
1 (1,1%) |
2 (1,7%) |
|
|
Número de fármacos antianginosos |
1,66 ± 0,97 |
1,57 ± 0,91 |
1,80 ± 1,05 |
< 0,001 |
|
Ictus o AIT |
8 (0,94%) |
4 (0,80%) |
4 (1,1%) |
0,723 |
|
Trombosis del stent |
7 (0,82%) |
7 (1,4%) |
0 (0,00%) |
0,046 |
|
Trombosis del injerto |
0 |
0 |
0 |
- |
|
Sangrado mayor (BARC ≥ 3) |
20 (2,4%) |
13 (2,6%) |
7 (2,0%) |
0,651 |
|
§Valor de p para la prueba de homogeneidad entre los grupos de clase de angina. RS: revascularización secundaria; TMO: terapia médica óptima; CCS: Canadian Cardiovascular Society; POCE: objetivo compuesto orientado al paciente; AIT: ataque isquémico transitorio; BARC: Bleeding Academic Research Consortium. |
||||
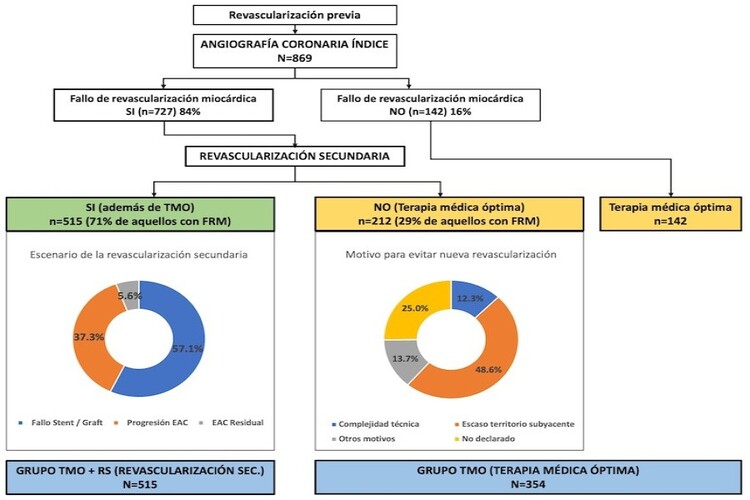
Diagrama de flujo de los pacientes.
Conclusiones: En pacientes con revascularización previa derivados para AC, la revascularización secundaria (mayoritariamente por ICP) mejoró los síntomas y redujo el número de fármacos antianginosos a cambio de una mayor tasa de nuevas revascularizaciones. No hubo diferencias en pronóstico entre TMO y TMO con RS.
Comunicaciones disponibles de "SCASEST, MINOCA y otras formas de enfermedad coronaria"
- 1. MODERA
- Núria Casanovas Marbà, Barcelona
- 3. RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- Pablo Salinas Sanguino1, Tamara García Camarero2, Albert Massó Van Roessel3, Ander Regueiro Cueva4, Antonio Enrique Gómez Menchero5, Guillermo Dueñas Pérez6, Ignacio J. Amat Santos7, Juan Rondán Murillo8, Juan Manuel Grande Ingelmo9, José Moreu Burgos10, Ernesto Javier García Pérez-Velasco11, Francisco Javier Noriega Sanz1, Sandra Rosillo Rodríguez12, Antonio Serra Peñaranda13 y Javier Escaned Barbosa1
1Servicio de Cardiología. Hospital Clínico San Carlos, Madrid, España, 2Servicio de Cardiología. Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España, 3Servicio de Cardiología. Hospital de la Santa Creu i Sant Pau, Barcelona, España, 4Servicio de Cardiología. Hospital Clínic, Barcelona, España, 5Servicio de Cardiología. Hospital Juan Ramón Jiménez, Huelva, España, 6Servicio de Cardiología. Hospital Universitario Reina Sofía, Córdoba, España, 7Servicio de Cardiología. Hospital Clínico Universitario de Valladolid, Valladolid, España, 8Servicio de Cardiología. Hospital Universitario de Cabueñes, Gijón (Asturias), España, 9Servicio de Cardiología. Hospital Severo Ochoa, Leganés (Madrid), España, 10Servicio de Cardiología. Hospital General Universitario de Toledo, Toledo, España, 11Servicio de Cardiología. Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid), España, 12Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España y 13Servicio de Cardiología. Hospital de da Santa Creu i Sant Pau. CIBERCV, Barcelona, España.
- 4. EVENTOS MACE A UN AÑO DE SEGUIMIENTO EN PACIENTES CON SCASEST EN ESPAÑA. DATOS DEL REGISTRO IMPACT-TIMING-GO
- Pablo Díez-Villanueva1, Felipe Díez del Hoyo2, María Thiscal López Lluva3, María Fernández González13, Martín Negreira Caamaño4, Ane Elorriaga5, Pablo Bazal Chacón6, Jessica Vaquero Luna7, Alicia Prieto Lobato8, Iván Olavarri Miguel9, María Martínez-Avial Silva1, Clara Fernández-Cordón10, Emilio Armas Redondo11, Ander Arteagoitia Bolumburu12, Sergio García Blas14, Anna Gálvez García15, Jesús Diz-Díaz16, Teresa Giralt-Borrell17, Ricardo Rivera18, Fernando Torres-Mezcua19, Lucía Matute-Blanco20, Lucía Pérez-Cebey21 y Pedro Cepas Guillén22
1Cardiología. Hospital Universitario de La Princesa, Madrid, España, 2Cardiología. Hospital Universitario 12 de Octubre, Madrid, España, 3Servicio de Cardiología del Complejo Asistencial Universitario de León, León, España, 4Cardiología. Hospital General Universitario de Ciudad Real, Ciudad Real, España, 5Cardiología. Hospital Universitario de Basurto, Bilbao (Vizcaya), España, 6Cardiología. Hospital Universitario Navarra, Pamplona/Iruña (Navarra), España, 7Cardiología. Hospital Universitario Araba-Txagorritxu, Vitoria-Gasteiz (álava), España, 8Cardiología. Complejo Hospitalario Universitario, Albacete, España, 9Cardiología. Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España, 10Cardiología. Hospital General Universitario Gregorio Marañón, Madrid, España, 11Cardiología. Hospital Universitario La Paz, Madrid, España, 12Cardiología. Hospital Universitario Ramón y Cajal, Madrid, España, 13Cardiología. Servicio de Cardiología del Complejo Asistencial Universitario de León, León, España, 14Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 15Cardiología. Hospital Universitari de Bellvitge, L’Hospitalet de Llobregat (Barcelona), España, 16Cardiología. Hospital Clínico San Carlos, Madrid, España, 17Cardiología. Hospital del Mar, Barcelona, España, 18Cardiología. Hospital Universitario Virgen de las Nieves, Granada, España, 19Cardiología. Hospital General Universitario de Alicante, Alicante, España, 20Cardiología. Hospital Universitari de Lleida, Lleida, España, 21Cardiología. Hospital Universitario de A Coruña, A Coruña, España y 22Cardiología. Hospital Clínic, Barcelona, España.
- 5. IMPACTO DE LAS GUÍAS EN EL MANEJO DEL INFARTO SIN ELEVACIÓN DEL SEGMENTO ST EN FUNCIÓN DEL GÉNERO. ANÁLISIS DE LA MORTALIDAD A 30 DÍAS
- Andrea Carrete Barca, Cristina Pérez Montoliu, Cristina Ferrero Molina, Eugeni Grama, Teresa Oliveras Vilà, Carlos Labata Salvador, Marc Ferrer Massot, Nabil El Ouaddi Azzaytouni, Santiago R. Montero Aradas, Ferrán Rueda Sobella, Antoni Bayés-Genís y Cosme García García
Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona), España.
- 6. REVIVIENDO EL REVIVED- BCIS2: IDENTIFICACIÓN DE PACIENTES CON DISFUNCIÓN VENTRICULAR QUE SE BENEFICIAN DE LA REVASCULARIZACIÓN PERCUTÁNEA
- Leire Unzué2, Beatriz Fuertes Suárez1, Blanca Zorita Gil2, Ana Pastor Planas2, Lorena Martín Polo2, Daniel Prieto Mateos3, Xin Li3, José Mª Castellano Vázquez2, Julio Osende Olea2, Ana Mª Martín Arnau2, Eulogio García Fernández2, Rodrigo Teijeiro Mestre2, Francisco J. Parra Jiménez2, Leticia Fernández Friera2 y Leire Moreno Galdós3
1Hospital Universitario HM Montepríncipe, Madrid, España, 2HM Hospitales, Madrid, España y 3HM Puerta del Sur, Móstoles (Madrid), España.
- 7. CARACTERIZACIÓN DE UNA POBLACIÓN DE PACIENTES CON SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL SEGMENTO ST Y ADHERENCIA A LAS GUÍAS EUROPEAS
- Javier Orlando Quintero Ardila, María Ramos López, Rafael Martín-Portugués Palencia, Francisco Javier López Rodríguez, Paula Hinojal Collado, Angélica Estefanía Figueroa Mora y Julio Salvador Hernández Afonso
Servicio de Cardiología. Hospital Universitario Ntra. Sra. de Candelaria, Santa Cruz de Tenerife, España.
- 8. CARGA INFLAMATORIA EN FASE AGUDA Y ESTABLE DE PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN LESIONES CORONARIAS SIGNIFICATIVAS EN COMPARACIÓN CON LOS PACIENTES CON INFARTO CON LESIONES OBSTRUCTIVAS
- María Jesús Espinosa Pascual1, Renée Olsen Rodríguez1, Bárbara Izquierdo Coronel1, Alfonso Fraile Sanz1, Rocío Abad Romero1, Daniel Nieto Ibáñez1, Cristina Perela Álvarez1, María Martín Muñoz1, María Álvarez Bello1, Nuria Gil Mancebo1, Paula Rodríguez Montes1, Paula Awamleh García1, Rebeca Mata Caballero1, Javier López Pais2 y Joaquín J. Alonso Martín1
1Cardiología. Hospital Universitario de Getafe, Getafe Madrid, España y 2Cardiología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España.
- 9. DIFERENCIAS EVOLUTIVAS Y BASALES DE PACIENTES INGRESADOS POR COVID-19 GRAVE SEGÚN LOS VALORES DE TROPONINA I
- Luna Carrillo Alemán1, Laura López Gómez2, Pablo Bayoumi Delis2, Aurea Higón Cañigral2, Elena Carrasco González2, Pilar Tornero Yepez2, Cristina Cambra Poveda1, Gregorio de Lara Delgado1, Beatriz Villamía Mora1, Raúl Centurión Inda1 y Andrés Carrillo Alcaraz2
1Cardiología. Hospital de Torrevieja, Torrevieja Alicante, España y 2Medicina Intensiva. Hospital Universitario J.M. Morales Meseguer, Murcia, España.
- 10. PREVALENCIA E IMPACTO PRONÓSTICO DE LA INVERSIÓN DE LA ONDA U EN POBLACIÓN MAYOR CON SÍNDROME CORONARIO AGUDO
- Manuel Tapia Martínez1, David Fernández Poderoso2, Elena Basabe Velasco1, Belén Biscotti Rodil1, Juan Duarte Torres1, Carmen Ramos Alejos Pita1, Alexander Marschall2, Edurne López Soberón1, María de Fátima Gonçalves Sánchez1, Alfonso Suárez Cuervo1, Salvador Álvarez Antón1 y David Martí Sánchez1
1Cardiología. Hospital Militar Gómez Ulla, Madrid, España y 2Hospital Militar Gómez Ulla, Madrid, España.
- 11. DESCRIBIENDO DOS TIPOS DE INFARTO AGUDO DE MIOCARDIO SIN ENFERMEDAD CORONARIA ATEROESCLERÓTICA OBSTRUCTIVA: INFARTO CON ARTERIAS CORONARIAS LISAS O INFARTO CON MÍNIMAS IRREGULARIDADES
- Renée Olsen Rodríguez1, Cristina Perela Álvarez1, Daniel Nieto Ibáñez1, María Martín Muñoz1, María Álvarez Bello1, Rocío Abad Romero1, Paula Rodríguez Montes1, Nuria Gil Mancebo1, Rebeca Mata Caballero1, Bárbara Izquierdo Coronel1, Alfonso Fraile Sanz1, María Jesús Espinosa Pascual1, Carlos Moreno Vinués1, Javier López Pais2 y Joaquín J. Alonso Martín1
1Hospital Universitario de Getafe, Madrid, España y 2Complejo Hospitalario Universitario de Ourense, Ourense, España.
- 12. EN EL DILEMA DEL PRETRATAMIENTO, TAMBIÉN DEBEMOS PREGUNTAR POR LOS PACIENTES DE EDAD AVANZADA
- Manuel Tapia Martínez, Elena Basabe Velasco, Juan Duarte Torres, Carmen Ramos Alejos Pita, Belén Biscotti Rodil, Freddy Andrés Delgado Calva, Alexander Felix Marschall, Edurne López Soberón, María de Fátima Gonçalves Sánchez, Alfonso Suárez Cuervo, Salvador Álvarez Antón y David Martí Sánchez
Cardiología. Hospital Militar Gómez Ulla, Madrid, España.
- 13. LOS VALORES DEL CA-125 EN EL SÍNDROME CORONARIO AGUDO SE CORRELACIONAN CON EL REMODELADO VENTRICULAR PRECOZ
- Sonia Sánchez Munuera1, José María López Ayala1, Elías Martínez Rey-Rañal2, Emilio Flores Pardo3, María Amparo Quintanilla Tello2, David Escribano Alarcón2, María Pilar Muñoz Villalba2, Alejandro Selva Mora2, Francisco Galán Giménez2, Irene Velasco Ruiz4 y Alberto Cordero Fort5
1Hospital Universitario San Juan de Alicante, Alicante, España, 2Cardiología. Hospital Universitario San Juan de Alicante, Alicante, España, 3Análisis Clínicos. Hospital Universitario San Juan de Alicante, Alicante, España, 4Ginecología. Hospital Universitario San Juan de Alicante, Alicante, España y 5Cardiología. Hospital IMED, Elche (Alicante), España.
- 14. INCIDENCIA ELEVADA DE EVENTOS CARDIOVASCULARES GRAVES AL MES DEL ALTA POR UN SÍNDROME CORONARIO AGUDO, ¿ES POSIBLE EVITARLOS?
- Javier Herrera Flores, Manuel Crespín Crespín, José López Aguilera, Manuel Anguita Sánchez y Manuel Pan Álvarez-Ossorio
Cardiología. Hospital Universitario Reina Sofía, Córdoba, España.
- 15. EL PAPEL DE LA RESONANCIA MAGNÉTICA CARDIACA EN PACIENTES CON MINOCA EN LA PRÁCTICA CLÍNICA HABITUAL
- Rebeca Mata Caballero1, Renée Olsen Rodríguez2, Rocío Abad Romero2, Alfonso Fraile Sanz2, Cristina Perela Álvarez2, Daniel Nieto Ibáñez2, Bárbara Izquierdo Coronel2, María Álvarez Bello2, María Martín Muñoz2, Nuria Gil Mancebo2, Paula Rodríguez Montes2, María Jesús Espinosa Pascual2, M. Teresa Alberca Vela2, Jesús Ángel Perea Egido2 y Joaquín J. Alonso Martín1
1Cardiología. Hospital Universitario de Getafe, Getafe Madrid, España y 2Hospital Universitario de Getafe, Getafe Madrid, España.
- 16. CARACTERÍSTICAS DE LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN OBSTRUCCIÓN DE ARTERIAS CORONARIAS
- María Vidal Burdeus, José A. Barrabés Riu, Laia Milà Pascual, Andrea Camblor Blasco, Sofia Vila-Sanjuan Zamora, Irene Buera Surribas, Ignacio Ferreira González y Antonia Sambola Ayala
Hospital Universitari Vall d’Hebron, Barcelona, España.
Más comunicaciones de los autores
-
Amat Santos, Ignacio Jesús
- 3 - EFICACIA DE LAS TÉCNICAS DE ALINEAMIENTO COMISURAL E IMPACTO HEMODINÁMICO A LARGO PLAZO EN PRÓTESIS AÓRTICAS PERCUTÁNEAS AUTOEXPANDIBLES
- 2 - USO DE PRÓTESIS BALÓN EXPANDIBLE MYVAL EN INSUFICIENCIA AÓRTICA NO CALCIFICADA. RESULTADOS A CORTO Y LARGO PLAZO
- 2 - STENT BIOACTIVO FRENTE A STENT FARMACOACTIVO EN PACIENTES DE EDAD AVANZADA CON ENFERMEDAD CORONARIA ESTABLE
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 5 - PREDICTORES DE SANGRADO MAYOR Y DE EVENTOS ADVERSOS CARDIOVASCULARES MAYORES TRAS INTERVENCIÓN CORONARIA PERCUTÁNEA EN PACIENTES MAYORES
- 17 - ANÁLISIS DE LA INCIDENCIA Y RESPUESTA CLÍNICA A TERAPIAS PERCUTÁNEAS NO CORONARIAS EN RECEPTORES DE TRASPLANTE CARDIACO O PORTADORES DE ASISTENCIA VENTRICULAR DE LARGA DURACIÓN
- 13 - IMPORTANCIA PRONÓSTICA Y RESULTADOS DE LA PERSISTENCIA DE LOS SÍNTOMAS TRAS LA INTERVENCIÓN VALVULAR EN LA ESTENOSIS AÓRTICA GRAVE
- 2 - EN PACIENTES CON ESTENOSIS AÓRTICA GRAVE EL SÍNCOPE DE REPOSO PUEDE PERSISTIR TRAS LA INTERVENCIÓN Y SE ASOCIA CON MORTALIDAD CARDIOVASCULAR
- 6 - REVASCULARIZACIÓN CON STENT BIOACTIVO FRENTE A STENT FARMACOACTIVO EN PACIENTES DE EDAD MUY AVANZADA
- 6 - IMPACTO DEL BLOQUEO DEL SISTEMA RENINA-ANGIOTENSINA EN LA EVOLUCIÓN CLÍNICA Y EL REMODELADO VENTRICULAR IZQUIERDO TRAS IMPLANTE DE PRÓTESIS AÓRTICA TRANSCATÉTER: ESTUDIO ALEATORIZADO RASTAVI
- 2 - PERFIL CLÍNICO Y FACTORES PRONÓSTICOS A LARGO PLAZO DE LA ENFERMEDAD ARTERIAL CORONARIA ANEURISMÁTICA
- 5 - CÓDIGO ECMO: EXPERIENCIA RETROSPECTIVA NACIONAL Y MULTICÉNTRICA DE TRASLADO PRIMARIO DE PACIENTES CON SHOCK REFRACTARIO BAJO SOPORTE CON ECMO VENOARTERIAL
- 6 - REGISTRO NACIONAL DE TERAPIA DIRIGIDA POR CATÉTER EN EMBOLIA AGUDA DE PULMÓN
- 1 - MODERA
- 5 - ANEURISMAS CORONARIOS GIGANTES: PERFIL CLÍNICO Y FACTORES PRONÓSTICOS A LARGO PLAZO
-
Dueñas Pérez, Guillermo
- 8 - HEMÓLISIS Y PRONÓSTICO DE LOS PACIENTES SOMETIDOS A IMPLANTE PERCUTÁNEO DE PRÓTESIS VALVULAR AÓRTICA
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 15 - MEJORÍA DE LA FUNCIÓN VENTRICULAR IZQUIERDA TRAS REVASCULARIZACIÓN PERCUTÁNEA DE OCLUSIÓN CRÓNICA TOTAL CON NECESIDAD DE SOPORTE HEMODINÁMICO
- 7 - CIERRE DE FORAMEN OVAL PERMEABLE TRAS ICTUS DE ORIGEN DESCONOCIDO: INFLUENCIA DEL TIEMPO TRANSCURRIDO DESDE EL EVENTO
-
Escaned Barbosa, Javier
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 10 - CARACTERÍSTICAS CLÍNICAS Y ANGIOGRÁFICAS DE LA DISECCIÓN CORONARIA ESPONTÁNEA ANGIOTIPO 4
- 5 - TROMBOSIS VALVULAR AÓRTICA SUBCLÍNICA EN PACIENTES CON ALTA REACTIVIDAD PLAQUETARIA RESIDUAL TRAS EL IMPLANTE PERCUTÁNEO DE PRÓTESIS AÓRTICA
- 16 - RESULTADOS CLÍNICOS DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIA EN PACIENTES ESTRATIFICADOS POR PRECISE-DAPT Y DAPT-SCORE POSTERIOR A LA INTERVENCIÓN CORONARIA PERCUTÁNEA POR SÍNDROME CORONARIO AGUDO
-
García Camarero, Tamara
- 4 - LA REEVALUACIÓN DIFERIDA INTRAPROCEDIMIENTO DE LA REGURGITACIÓN PARAVALVULAR EN TAVI REDUCE SIGNIFICATIVAMENTE EL USO DE POSDILATACIÓN
- 4 - TRATAMIENTO PERCUTÁNEO DE LA ESTENOSIS AÓRTICA GRAVE. ¿QUÉ CAMBIOS PRODUCE EN LA MASA VENTRICULAR Y LA FUNCIÓN SISTÓLICA DEL VENTRÍCULO IZQUIERDO A MEDIO PLAZO?
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 14 - PAPEL DE LA DEFORMACIÓN LONGITUDINAL DE LA PARED LIBRE DEL VENTRÍCULO DERECHO COMO PREDICTOR PRONÓSTICO TRAS EL IMPLANTE DE PRÓTESIS AÓRTICA PERCUTÁNEA EN LA ESTENOSIS AÓRTICA GRAVE
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 12 - ANÁLISIS COSTE-EFECTIVIDAD DE LA DENERVACIÓN RENAL EN EL TRATAMIENTO DE LA HIPERTENSIÓN NO CONTROLADA EN ESPAÑA
- 7 - IMPACTO HEMODINÁMICO Y CLÍNICO DE LA ESTENOSIS AÓRTICA: MÁS ALLÁ DEL GRADIENTE VALVULAR
-
García-Pérez Velasco, Ernesto Javier
- 7 - INFARTO DE MIOCARDIO Y RITMO CIRCADIANO: ¿INFLUYE LA LUZ O EL DESPERTADOR?
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 7 - RELACIÓN TEMPORAL ENTRE LA INCIDENCIA DE INFARTO DE MIOCARDIO TIPO I Y UNA AGRUPACIÓN DE EVENTOS CARDIOVASCULARES MAYORES. ¿ESTAMOS ANALIZANDO LO MISMO?
-
Gómez Menchero, Antonio Enrique
- 11 - CORRELACIÓN EN VIDA REAL ENTRE ÍNDICES DE HIPEREMIA E ÍNDICES DE REPOSO EN UN CENTRO DE ALTO VOLUMEN
- 3 - EFICACIA DE LAS TÉCNICAS DE ALINEAMIENTO COMISURAL E IMPACTO HEMODINÁMICO A LARGO PLAZO EN PRÓTESIS AÓRTICAS PERCUTÁNEAS AUTOEXPANDIBLES
- 2 - USO DE PRÓTESIS BALÓN EXPANDIBLE MYVAL EN INSUFICIENCIA AÓRTICA NO CALCIFICADA. RESULTADOS A CORTO Y LARGO PLAZO
- 16 - IMPACTO SOBRE EVENTOS CLÍNICOS AL AÑO DE IMPLEMENTACIÓN DE UNA CONSULTA CARDIORRENAL SEGÚN DOCUMENTO DE CONSENSO DE LA SEC Y SEN
- 3 - ¿AFECTA LA LOCALIZACIÓN DEL ELECTRODO EN LA ESTABILIDAD DE PARÁMETROS ELÉCTRICOS EN LA ESTIMULACIÓN DEL HAZ DE HIS? ANÁLISIS MEDIANTE ECOCARDIOGRAFÍA 3D
- 4 - IMPACTO DEL CÁNCER EN PACIENTES CON IMPLANTE TRANSFEMORAL DE PRÓTESIS AÓRTICA BIOLÓGICA
- 6 - CIERRE PERCUTÁNEO DE OREJUELA IZQUIERDA: RESULTADOS ASISTENCIALES
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 8 - MANTA VS PROGLIDE TRAS IMPLANTE DE VÁLVULA AÓRTICA PERCUTÁNEA: SEGURIDAD Y EFICACIA
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 5 - NUEVOS QUELANTES DE POTASIO (PATIROMER Y CICLOSILICATO DE SODIO Y ZIRCONIO). ESTUDIO EN VIDA REAL EN NUESTRO CENTRO
- 12 - IMPACTO DE SACUBITRILO-VALSARTÁN SOBRE EL PRONÓSTICO DE LA INSUFICIENCIA CARDIACA EN NUESTRO MEDIO
- 6 - ESTILO DE VIDA MEDITERRÁNEO Y PREVENCIÓN SECUNDARIA DE ENFERMEDAD CARDIOVASCULAR: ESTUDIO PILOTO DEL PROYECTO MEDLIFE
- Grande Ingelmo, Juan Manuel
- Massó Van Roessel, Albert
- Moreu Burgos, José
-
Noriega Sanz, Francisco Javier
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 11 - PRONÓSTICO DEL SÍNDROME AÓRTICO AGUDO TIPO A EN PACIENTES MAYORES
- 5 - USO DE CATÉTERES DEDICADOS EN EL REGISTRO NACIONAL DE TERAPIA INTERVENCIONISTA DE LA EMBOLIA AGUDA DE PULMÓN
- 6 - PREDICTORES ELECTROCARDIOGRÁFICOS DE FIBRILACIÓN VENTRICULAR EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST
- 3 - REDUCCIÓN DE LA MORTALIDAD ESPERADA DEL SÍNDROME AÓRTICO AGUDO TIPO A MEDIANTE LA REORGANIZACIÓN DEL PROCESO ASISTENCIAL A LA PATOLOGÍA AÓRTICA AGUDA
- 1 - MODERA
-
Regueiro Cueva, Ander
- 5 - TROMBOSIS VALVULAR AÓRTICA SUBCLÍNICA EN PACIENTES CON ALTA REACTIVIDAD PLAQUETARIA RESIDUAL TRAS EL IMPLANTE PERCUTÁNEO DE PRÓTESIS AÓRTICA
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 6 - IMPACTO DEL BLOQUEO DEL SISTEMA RENINA-ANGIOTENSINA EN LA EVOLUCIÓN CLÍNICA Y EL REMODELADO VENTRICULAR IZQUIERDO TRAS IMPLANTE DE PRÓTESIS AÓRTICA TRANSCATÉTER: ESTUDIO ALEATORIZADO RASTAVI
- 8 - IMPACTO CLÍNICO, ANATÓMICO Y FUNCIONAL DE LA REPARACIÓN PERCUTÁNEA TRICUSPÍDEA BORDE A BORDE EN PACIENTES CON INSUFICIENCIA CARDIACA
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
-
Rondán Murillo, Juan
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 9 - RIESGO RESIDUAL EN PACIENTES CON SÍNDROME CORONARIO AGUDO Y LIPOPROTEÍNA A ELEVADA
- 5 - PERFIL CLÍNICO Y EPIDEMIOLÓGICO DE PACIENTES CON LIPOPROTEÍNA A ELEVADA Y SÍNDROME CORONARIO AGUDO
- 7 - ELEVACIÓN DE CADENAS LIGERAS Y COMPONENTE MONOCLONAL EN PACIENTES CON AMILOIDOSIS CARDIACA POR TRANSTIRRETINA WILD-TYPE
-
Rosillo Rodríguez, Sandra
- 15 - CONTROL LIPÍDICO CON NUEVOS ÍNDICES ATEROGÉNICOS: EVALUACIÓN Y CAMBIOS DESDE LA UNIDAD CORONARIA A LA REHABILITACIÓN CARDIACA. ¿NOS PUEDEN AYUDAR A PREVENIR EVENTOS?
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 3 - ELECCIÓN DEL ACCESO CONTRALATERAL EN EL TAVI. ¿RADIAL O FEMORAL?
- 5 - COMPLICACIÓN VASCULAR MAYOR EN EL PROCEDIMIENTO DE TAVI TRANSFEMORAL. PREDICTORES Y CONSECUENCIAS
-
Salinas Sanguino, Pablo
- 3 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (II): REVASCULARIZACIÓN SECUNDARIA FRENTE A TRATAMIENTO MÉDICO
- 10 - CARACTERÍSTICAS CLÍNICAS Y ANGIOGRÁFICAS DE LA DISECCIÓN CORONARIA ESPONTÁNEA ANGIOTIPO 4
- 6 - REGISTRO NACIONAL DE TERAPIA DIRIGIDA POR CATÉTER EN EMBOLIA AGUDA DE PULMÓN
- 3 - TERAPIA DIRIGIDA POR CATÉTER EN LA TROMBOEMBOLIA PULMONAR DE RIESGO INTERMEDIO-ALTO: DATOS DE UN REGISTRO MULTICÉNTRICO NACIONAL
- 4 - RESULTADOS PRINCIPALES DEL REGISTRO REVASEC (I): VALOR PRONÓSTICO DEL FALLO DE REVASCULARIZACIÓN MIOCÁRDICA
- 7 - CIERRE DE FORAMEN OVAL PERMEABLE TRAS ICTUS DE ORIGEN DESCONOCIDO: INFLUENCIA DEL TIEMPO TRANSCURRIDO DESDE EL EVENTO
- 16 - RESULTADOS CLÍNICOS DE LA DOBLE ANTIAGREGACIÓN PLAQUETARIA EN PACIENTES ESTRATIFICADOS POR PRECISE-DAPT Y DAPT-SCORE POSTERIOR A LA INTERVENCIÓN CORONARIA PERCUTÁNEA POR SÍNDROME CORONARIO AGUDO
- 5 - USO DE CATÉTERES DEDICADOS EN EL REGISTRO NACIONAL DE TERAPIA INTERVENCIONISTA DE LA EMBOLIA AGUDA DE PULMÓN
- Serra Peñaranda, Antonio
