SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
5005. Imagen cardiaca I
5005-10. ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
Hospital Universitario La Paz, Madrid, España.
Introducción y objetivos: La primera causa de muerte súbita cardiaca es la cardiopatía isquémica, pero frecuentemente evaluamos pacientes en los que se excluye. Con la evaluación inicial con ecocardiograma, ciertas alteraciones morfológicas o funcionales pueden pasarse por alto. La resonancia cardiaca (RMC) está recomendada en supervivientes de parada cardiorrespiratoria (PCR) sin causa subyacente clara (IB). Existe una ausencia de datos de estudios multicéntricos. Nuestro objetivo es valorar si la RMC contribuye a aclarar la etiología de la PCR en nuestro medio.
Métodos: Estudio observacional retrospectivo de supervivientes de PCR con buen resultado neurológico con sospecha de causa cardiaca ingresados en Cardiología desde octubre 2016 hasta abril 2024, sin lesiones coronarias significativas o que se considerasen responsables. Se realizó RMC para estudio etiológico, y de manera individualizada, test de provocación o genética. Se recogen características basales y resultados de pruebas complementarias.
Resultados: Se incluyeron 32 pacientes (tabla). La media de edad era 50,9 años, más de la mitad varones y la mayoría ritmo desfibrilable. Un 40,6% obtuvo variante de significado incierto o patogénica en la genética. La RMN encontró en un 31,3%, 18,8%, 9,4% y 9,4% disfunción sistólica, dilatación, hipertrofia y alteraciones morfológicas inespecíficas de ventrículo izquierdo (VI), respectivamente. Asimismo, objetivó en un 9,4%, 6,3% y 6,3% disfunción sistólica, dilatación y alteraciones morfológicas de ventrículo derecho (VD), respectivamente. Destacamos que encontramos datos de fibrosis difusa o enfermedad intersticial en 21,9%, edema en 18,8% y realce tardío patológico en VI y/o VD en 40,6%. La gráfica muestra el diagnóstico por RMN y diagnóstico final en función de la sospecha inicial. La RMN reclasificó un 37,5% de pacientes y ofrece el diagnóstico en 62,5%.
|
Datos demográficos, variables basales, resultados de pruebas complementarias, implante de DAI y resultados de RMN |
|
|
Total pacientes (n = 32) |
|
|
Edad - años |
50,9 ± 14,3 |
|
Sexo varón-n (%) |
20 (62,5) |
|
Hipertensión arterial-n (%) |
10 (31,3) |
|
Diabetes mellitus tipo 2-n (%) |
1 (3,1) |
|
Dislipemia-n (%) |
8 (25) |
|
Tabaquismo activo-n (%) |
4 (12,5) |
|
Cardiopatía previa-n (%) |
2 (6,3) |
|
Antecedentes familiares MS-n (%) |
6 (18,8) |
|
Ritmo inicial desfibrilable-n (%) |
28 (87,5) |
|
ECG con alteraciones (%) |
20 (62,5) |
|
Ecocardiograma con alteraciones-n (%) |
21 (65,6) |
|
Arterias coronarias sin lesiones-n (%) |
26 (81,3) |
|
Ergometría/test ortostatismo/test farmacológicos positivo- n (%) |
1 (3,1) |
|
EEF-n (%) |
2 (6,3) |
|
Genética con variante significado incierto o patogénica-n (%) |
13 (40,6) |
|
Implante DAI-n (%) |
22 (68,8) |
|
Mapa T1 elevado-n (%) |
7 (21,9) |
|
Secuencias T2 (STIR y mapa T2) elevado-n (%) |
6 (18,8) |
|
Realce tardío patológico VI y VD-n (%) |
13 (40,6) |
|
MS: muerte súbita; ECG: electrocardiograma; EEF: estudio electrofisiológico; DAI: desfibrilador automático implantable; VI: ventrículo izquierdo; VD: ventrículo derecho. Variables cuantitativas expresadas como media ± desviación estándar. |
|
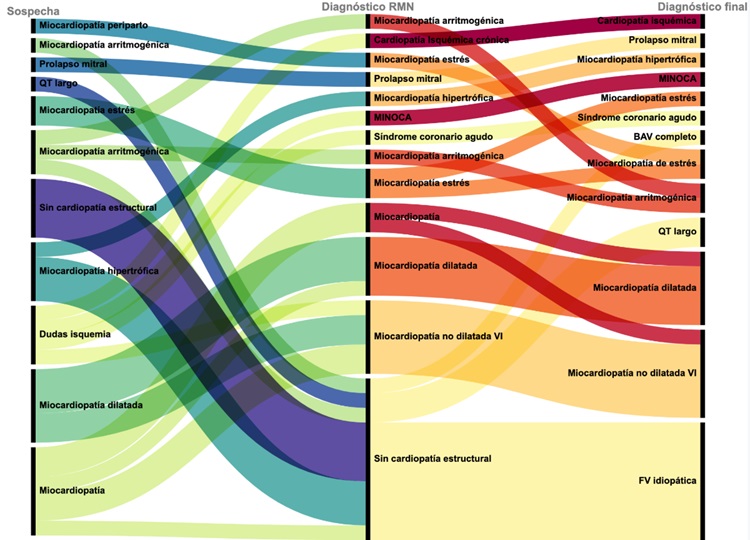
Diagnóstico por RMC y diagnóstico final en función de la sospecha de la etiología de la PCR tras estudio inicial.
Conclusiones: La RMN es una prueba no invasiva que constituye una herramienta valiosa en el contexto de la PCR de causa inicialmente no isquémica, proporcionando una evaluación completa de estructura, función cardiaca y caracterización tisular. El uso rutinario de RMC tras una PCR disminuye el porcentaje de pacientes clasificados como fibrilación ventricular idiopática y reclasifica el diagnóstico en más de una tercera parte, con las consecuencias que ello tiene en el manejo y pronóstico del paciente y sus familiares.
Comunicaciones disponibles de "5005. Imagen cardiaca I"
- 5005-1. Modera
- Francisco E. Calvo Iglesias, Complexo Hospitalario Universitario de Vigo, Vigo
- 5005-2. Valor pronóstico de la resonancia magnética cardiaca no concluyente en pacientes con daño miocárdico agudo y arterias coronarias sin lesiones obstructivas
- Vicente Henríquez Sánchez1, Cristian Herrera Flores1, Ana Álvarez-Mazariegos2, Irene Antón-Arias2, Lydia González-Mora2, Pablo Pérez Sánchez1, Jesús Rodríguez Nieto1, Javier Maíllo Seco1, Rosa Ana López Jiménez1, Ana Martín García1, María Gallego Delgado1, Soraya Merchán Gómez1, Rocío Eiros Bachiller1, Pedro Luis Sánchez Fernández1 y Candelas Pérez del Villar1
1Servicio de Cardiología. Complejo Asistencial Universitario de Salamanca, Salamanca, España y 2Facultad de Medicina. Universidad de Salamanca, Salamanca, España.
- 5005-3. Detección de isquemia en candidatos a trasplante renal. ¿Es imprescindible la dobutamina?
- Andrea Vélez Salas1, Rubén Cano Carrizal1, Carlos Casanova Rodríguez1, Daniel Rodríguez Alcudia1, Gabriel Ledesma Sánchez2, Diego Iglesias del Valle1, Elena de la Cruz Berlanga1, Rosalía Cadenas Chamorro1, M.M. Belén Paredes González1, Víctor Martínez Dosantos1, Arturo Martín-Peñato Molina1, M.M. Cruz Aguilera Martínez1, Ana Lareo Vicente1, Gilda Alessandra Carreño Cornejo2 y Ángel García García1
1Hospital Infanta Sofía, San Sebastián de los Reyes (Madrid), España y 2Nefrología. Hospital Infanta Sofía, San Sebastián de los Reyes (Madrid), España.
- 5005-4. Un nuevo sistema de clasificación del fallo cardiaco derecho utilizando la deformación longitudinal del VD en pacientes con insuficiencia tricuspídea grave
- Juan Carlos Gómez Polo1, Manuel Carnero Alcázar1, José Ramón Ortega Trujillo2, Nuria Hernández Vicente3, Lucía Torres Quintero4, Olatz Zaldua Irastorza5, Mónica Delgado Ortega6, Ana M. Osa Sáez7, María Victoria Millán8, María de los Ángeles Pérez9, Almudena Aguilera10, Isaac Pascual11, Irene Méndez12, Marc Abulí Lluch13 e Isidre Vilacosta1
1Hospital Clínico San Carlos, Madrid, España, 2Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria (Las Palmas), España, 3Hospital Universitario Puerta del Mar, Cádiz, España, 4Hospital Universitario Virgen de las Nieves, Granada, España, 5Hospital Universitario Araba-Txagorritxu, Vitoria-Gasteiz (álava), España, 6Hospital Universitario Reina Sofía, Córdoba, España, 7Hospital Universitario La Fe, Valencia, España, 8Complejo Hospitalario Universitario de Badajoz, Badajoz, España, 9Hospital General Universitario de Ciudad Real, Ciudad Real, España, 10Hospital Universitario Virgen del Rocío, Sevilla, España, 11Hospital Universitario Central de Asturias, Oviedo (Asturias), España, 12Hospital Universitario Virgen Macarena, Sevilla, España y 13Hospital Universitario Dr. Josep Trueta, Girona, España.
- 5005-5. Valor pronóstico de la resonancia magnética multiparamétrica tras un SCACEST revascularizado
- Begoña Igual Muñoz1, María Ferré Vallverdú2, Vicente Miró Palau3, Daniela Maidana4, Francisco Ridocci Soriano5, Josep Lluís Melero Ferrer6, Eva Rúmiz González6, Alberto Berenguer Jofresa6, Alessandro Pirola6 y Rafael Payá Serrano6
1Servicio de Cardiología. Consorcio Hospital General Universitario, Valencia, España, 2Servicio de Cardiología. Hospital Universitari de Sant Joan de Reus, Reus (Tarragona), España, 3Instituto Valenciano de Oncología, Valencia, España, 4Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España, 5Hospital General Universitario, Valencia, España y 6Servicio de Cardiología. Hospital General Universitario, Valencia, España.
- 5005-6. Imagen de estasis mediante ecocardiografía para predecir el riesgo de ictus e infarto cerebral silente en los pacientes con miocardiopatía dilatada no isquémica
- Elena Rodríguez González1, Pablo Martínez-Legazpi2, Ana González Mansilla1, M.M. Ángeles Espinosa Castro1, Teresa Mombiela Ramírez de Ganuza1, Juan A. Guzmán de Villoria3, Fernando Díaz Otero4, Rubén Gómez de Antonio5, Pilar Fernández García3, Ana Fernández Ávila1, Cristina Pascual Izquierdo5, Juan Carlos del Álamo6 y Javier Bermejo Thomas1
1Servicio de Cardiología. Hospital General Universitario Gregorio Marañón, Centro de Investigación Biomédica en Red, Enfermedades Cardiovasculares (CIBERCV), Madrid, España, 2Departamento de Física y Matemática de Fluidos, Facultad de Ciencias, UNED. Centro de Investigación Biomédica en Red, Enfermedades Cardiovasculares (CIBERCV), Madrid, España, 3Servicio de Radiología. Hospital General Universitario Gregorio Marañón. Centro de Investigación Biomédica en Red, Salud Mental (CIBERSAM), Madrid, España, 4Servicio Neurología. Hospital General Universitario Gregorio Marañón, Madrid, España, 5Servicio de Hematología. Hospital General Universitario Gregorio Marañón, Madrid, España y 6Centro de Biología Cardiovascular y Departamento de Ingeniería Mecánica, Seattle (Estados Unidos).
- 5005-7. Rendimiento de la introducción del estudio de perfusión dinámica por tomografía computarizada en el proceso diagnóstico de la enfermedad arterial coronaria
- Carlos González Freixa1, Francesc Altadill Balsells1, Lydia Bos Real1, Mario Salido Iniesta1, Juan Fernández Martínez1, Irene Menduiña Gallego1, Li Chi Hion1, Sandra Pujadas Olano1, Martín Descalzo Buey1, Rubén Leta Petracca1 y David Vilades Medel2
1Cardiología. Hospital de la Santa Creu i Sant Pau, Barcelona, España y 2Institut d’Investigació Biomèdica Sant Pau, Barcelona, España.
- 5005-8. Cuantificación del realce tardío de yodo por tomografía computarizada: reproducibilidad en la vida real
- Sonia Antoñana Ugalde, Cristina García Sebastián, Juan Manuel Monteagudo Ruiz, Irene Carrión Sánchez, Rocío Hinojar Baydes, Ana García Martín, Pablo Martínez Vives, Eduardo Casas Rojo, José Julio Jiménez Nácher, Asunción Camino López, Javier Moreno Planas, José Luis Zamorano Gómez y Covadonga Fernández Golfín
Servicio de Cardiología. Hospital Universitario Ramón y Cajal, Madrid, España.
- 5005-9. Efecto de dapaglifozina sobre la evolución de parámetros ecocardiográficos del ventrículo izquierdo según el fenotipo de fracción de eyección en pacientes con insuficiencia cardiaca crónica
- José Javier Tercero Fajardo1, Lidia María Carrillo Mora1, Diana Milena Cruz Sepúlveda1, Domingo Andrés Pascual Figal1, César Santiago Caro Martínez1, Noelia Fernández Villa1, Alejandro Riquelme Pérez2, José Luis Zamorano Gómez3, Mar Domingo Teixidor4, Julio Núñez Villota5, José Fernando Rodríguez Palomares6, Marta Cobo Marcos7, David Dobarro Pérez8, José Ramón González Juanatey9 y Herminio Morillas Climent10
1Cardiología. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España, 2Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España, 3Hospital Universitario Ramón y Cajal, Madrid, España, 4Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona), España, 5Hospital Clínico Universitario de Valencia, Valencia, España, 6Hospital Universitari Vall d'Hebron, Barcelona, España, 7Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España, 8Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España, 9Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España y 10Hospital de Denia, Dénia (Alicante), España.
- 5005-10. ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- Ana Torremocha López, Silvia Cayetana Valbuena, Regina Dalmau González-Gallarza, Lucía Fernández Gassó, Elena Refoyo Salicio, Gabriela Guzmán Martínez, Leonel Díaz González, Emilio Cuesta López, Sandra Rosillo Rodríguez, Juan Caro Codón, Emilio Arbas Redondo, Eduardo R. Armada Romero, Esther Pérez David y José Raúl Moreno Gómez
Hospital Universitario La Paz, Madrid, España.
Más comunicaciones de los autores
-
Arbas Redondo, Emilio
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6048-320 - Impacto pronóstico de la fibrilación o flúter auricular en pacientes con SCASEST: subanálisis del registro IMPACT-TIMING-GO
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6028-156 - Influencia del pretratamiento antiplaquetario en la estrategia de revascularización en pacientes con síndrome coronario agudo sin elevación del segmento ST
-
Armada Romero, Eduardo R.
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6030-179 - Resultados del acceso femoral contra el acceso alternativo en el implante de válvula aórtica
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
-
Caro Codón, Juan
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- Cayetana Valbuena, Silvia
-
Cuesta López, Emilio
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
-
Dalmau González-Gallarza, Regina
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 4007-1 - Modera
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 5006-9 - Dispositivos fenestrados de fabricación propia para el cierre de defectos cardiacos congénitos. Serie de casos
-
Díaz González, Leonel
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
-
Fernández Gassó, Lucía
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6054-359 - Evaluación de la función auricular mediante ecocardiografía avanzada en pacientes con ictus criptogénico: resultados del estudio ARIES
- 6118-11 - Impacto de la actividad auricular ectópica en pacientes con ictus criptogénico: hallazgos del estudio ARIES
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
-
Guzmán Martínez, Gabriela
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 5014-1 - Modera
-
Moreno Gómez, José Raúl
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 4011-6 - Resultados inmediatos y a medio plazo de valve-in-valve pulmonar con prótesis Sapien 3 en pacientes con cardiopatías congénitas
- 6106-2 - Análisis de la frecuencia y relevancia clínica del diagnóstico de cardiopatías congénitas en la edad adulta
- 5011-10 - Nuevos actores en la miopatía auricular del corazón con insuficiencia cardiaca
- 4005-7 - Factores predictivos de trombosis del stent aguda y tardía. Datos del ensayo aleatorizado TOTAL
- 4015-7 - Resultados del implante valvular pulmonar percutáneo tras 10 años de experiencia
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-2 - Terapia dirigida por catéter en la tromboembolia pulmonar de alto riesgo y contraindicación para fibrinolisis sistémica: un estudio comparativo
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 5004-2 - Evaluación del impacto del uso de vaina dirigible y filtros de burbujas en la incidencia de lesiones cerebrales tras ablación de FA
- 5004-8 - Electrogramas de alta frecuencia y baja amplitud en ritmos con dirección opuesta son consistentes regionalmente y discriminan sitios de terminación de taquicardia auricular
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 5009-12 - Trombosis del stent tras SCACEST: incidencia y factores de riesgo en la práctica habitual. Datos del estudio aleatorizado TOTAL
- 4016-4 - Identificación del istmo de conducción crítica de los circuitos de taquicardia auricular macrorreentrante mediante electrogramas de alta frecuencia en zonas de bajo voltaje
- 6106-6 - Resultados del implante percutáneo de válvula pulmonar en el tracto de salida del ventrículo derecho nativo: comparación de válvulas expandibles con balón versus autoexpandibles
- 4016-6 - Discriminación de sitios locales de terminación de taquicardia ventricular mediante electrogramas regionales de alta frecuencia y baja amplitud durante el ritmo sinusal
- 6106-3 - Estudio epidemiológico de trastornos psiquiátricos en una cohorte de pacientes con cardiopatía congénita. Análisis de prevalencia y factores de riesgo
- 5006-9 - Dispositivos fenestrados de fabricación propia para el cierre de defectos cardiacos congénitos. Serie de casos
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6116-9 - Balón liberador de fármaco en lesiones coronarias calcificadas: análisis de resultados clínicos y angiográficos
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 5020-1 - Modera
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 4029-3 - Resultados comparativos de ELCA, IVL y rotablator en el tratamiento de nódulos de calcio: subestudio del ensayo clínico ROLLERCOASTR
- 6082-500 - Adherencia y tolerancia al seguimiento ECG mediante trasmisión transtelefónica diaria tras ablación de fibrilación auricular
- 6114-5 - Registro PRECISA. Estudio comparativo entre dos generaciones evolutivas de bioprótesis aórtica: resultados clínicos y hemodinámicos a corto y largo plazo
- 6118-14 - Resultados preliminares en España del registro internacional EMBOL-AF sobre embolismo sistémico asociado a la ablación de fibrilación auricular
- 6030-179 - Resultados del acceso femoral contra el acceso alternativo en el implante de válvula aórtica
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6116-10 - Resultados clínicos a medio y largo plazo de los stents coronarios recubiertos: un metaanálisis moderno
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6028-155 - Trombosis tardía del stent: incidencia y predictores en la práctica actual. Subestudio del ensayo aleatorizado TOTAL
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6118-8 - Identificación de zonas de desaceleración durante ritmo sinusal para la localización de istmos de críticos en taquicardias auriculares izquierdas macrorrentrantes
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
-
Pérez David, Esther
- 4003- 6 - ¿Importa el grado de insuficiencia tricuspídea dentro de los pacientes con IT grave?
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 4001-2 - ¿Está relacionada la etiología de la insuficiencia tricuspídea grave con el pronóstico?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6111-4 - Impacto pronóstico de la clasificación de las 4A en pacientes con insuficiencia tricuspídea significativa, resultados de una cohorte multicéntrica
- 6111-2 - Un nuevo sistema de clasificación de la insuficiencia cardiaca derecha en pacientes con insuficiencia tricuspídea grave. Implicaciones pronósticas
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6055-364 - El gradiente de presión intraventricular es el índice ecocardiográfico más sensible del estado inotrópico del ventrículo izquierdo
- 6030-179 - Resultados del acceso femoral contra el acceso alternativo en el implante de válvula aórtica
- 6054-359 - Evaluación de la función auricular mediante ecocardiografía avanzada en pacientes con ictus criptogénico: resultados del estudio ARIES
- 6118-11 - Impacto de la actividad auricular ectópica en pacientes con ictus criptogénico: hallazgos del estudio ARIES
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 4003-2 - Registro multicéntrico español de pacientes con insuficiencia tricuspídea grave. Resultados a 1 año
-
Refoyo Salicio, Elena
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
-
Rosillo Rodríguez, Sandra
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
-
Torremocha López, Ana
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6116-9 - Balón liberador de fármaco en lesiones coronarias calcificadas: análisis de resultados clínicos y angiográficos
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
