SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
4011. Intervencionismo estructural
4011-4. El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
1Cardiología Intervencionista. Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España, 2Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España, 3Cardiología Intervencionista. Complejo Asistencial Universitario de León, León, España, 4Complexo Hospitalario Universitario A Coruña, A Coruña, España, 5Cardiología Intervencionista. Hospital Universitario 12 de Octubre, Madrid, España, 6Cardiología Intervencionista. Hospital Clínico Universitario de Valladolid, Valladolid, España, 7Cardiología Intervencionista. Hospital Clínico Universitario de Salamanca, Salamanca, España y 8Cardiología Intervencionista. Hospital Universitario Ramón y Cajal, Madrid, España.
Introducción y objetivos: La reparación valvular tricuspídea borde a borde (T-TEER) no se recomienda en pacientes con hipertensión pulmonar grave (HTP) debido al mal pronóstico y alto riesgo. Estudios iniciales de T-TEER han reportado una incidencia de HTP registrada de modo invasivo (iHTP + = Presión arterial pulmonar sistólica (sPAP) > 50 mmHg) de un 50% contribuyendo a empeorar el pronóstico de los pacientes. Nuestro objetivo es analizar el pronóstico y eventos de los pacientes con iHTP+ sometidos a T-TEER en nuestro medio.
Métodos: Analizamos 195 pacientes incluidos en el registro TRI-SPA sometidos a T-TEER por insuficiencia tricuspídea (IT) grave entre junio 2020 y mayo 2023. Todos los pacientes tenían datos de iHTP procedentes del cateterismo derecho realizado antes de la intervención. Estratificamos a los pacientes en 2 grupos: 1) iHTP+ si sPAP > 50 mmHg y 2) iHTP-si sPAp < 50 mmHg. Para todos los cálculos se empleó el paquete estadístico de Stata 15.0. El objetivo primario fue un combinado de mortalidad, hospitalización por insuficiencia cardiaca (IC) y reintervención valvular tricuspídea al año. Entre los objetivos secundarios se incluyó un análisis de riesgos competitivos de Fine-Gray para hospitalización por IC.
Resultados: Edad media de 75,6 ± 8 años (66% mujeres), 71% en clase New York Heart Association (NYHA) III-IV. Según los grupos establecidos 161 pacientes resultaron iHTP- y 34 pacientes iHTP+. No hubo diferencias en cuanto a edad, sexo, clase NYHA, FRCV o bilirrubina. Los pacientes iHTP+ tenían significativamente presencia de enfermedad pulmonar obstructiva (p = 0,008) y valores más bajos de hemoglobina (p = 0,023). No se encontraron diferencias en cuanto a la función sistólica del ventrículo derecho (p = 0,309). Al año de seguimiento un 13% de los pacientes había alcanzado el objetivo primario. Los pacientes con iHTP+ tenían peor pronóstico incluyendo mortalidad, hospitalización por IC y reintervención (p = 0,04). Además, los pacientes iHTP+ tenían 3 veces mayor riesgo de hospitalización por IC (sHR 2,93, IC95% 1,43-5,98) (figura).
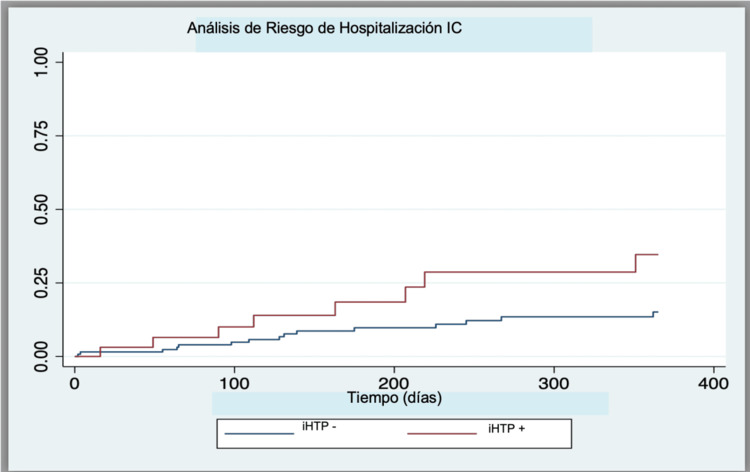
Conclusiones: En nuestra cohorte de pacientes sometidos a T-TEER la presencia de iHTP resulta menos prevalente de lo anteriormente descrito. Sin embargo, el pronóstico de estos pacientes es significativamente peor incluso en un corto periodo de seguimiento. El alto riesgo de hospitalización por IC encontrado en esta cohorte de pacientes podría traducir un estado avanzado de IC.
Comunicaciones disponibles de "4011. Intervencionismo estructural"
- 4011-1. Modera
- Eva Rúmiz González, Consorcio Hospital General Universitario de Valencia, Valencia
- 4011-2. Tratamiento con glucocorticoides en pacientes sometidos a TAVI para reducir la incidencia de trastornos de la conducción e implante de marcapasos: ensayo clínico GLUCO-TAVI piloto
- Fernando Torres Mezcua1, Laura Fuertes Kenneally2, Marta Herrero Brocal1, Raquel Ajo Ferrer3, Daniel Martínez López2, Carlos Yago Riquelme2, Ana García Barrios2, José Carlos López Clemente2, M. Teresa Lozano Palencia2, Juan Gabriel Martínez Martínez2, José Valencia Martín1, Francisco Torres Saura1, Javier Pineda Rocamora1, Pascual Bordes Siscar1 y Juan Miguel Ruiz Nodar1
1Hemodinámica y Cardiología Intervencionista. Hospital General Universitario Doctor Balmis, Alicante, España, 2Cardiología. Hospital General Universitario Doctor Balmis, Alicante, España y 3Instituto de Investigación Sanitaria y Biomédica de Alicante (ISABIAL). Hospital General Universitario Doctor Balmis, Alicante, España.
- 4011-3. Programa de alta precoz tras implante de TAVI basado en un seguimiento estrecho apoyado en la telemedicina con el uso de inteligencia artificial (Estudio TeleTAVI)
- Marta Herrero Brocal1, Raquel Samper2, Jorge Riquelme3, Carlos López-Menchero Ortiz de Salazar2, Adriana Lloret Rubio2, Raquel Ajo Ferrer1, José Carlos López2, José Manuel Mateo Soler2, Daniel Martínez López2, Carlos Yago Riquelme2, Fernando Torres Mezcua1, Francisco Torres Saura2, Javier Pineda Rocamora2, Juan Gabriel Martínez Martínez2 y Juan Miguel Ruiz Nodar2
1Instituto de Investigación Sanitaria y Biomédica de Alicante. Hospital General Universitario de Alicante, Alicante, España, 2Hospital General Universitario de Alicante, Alicante, España y 3Tucuvi Care SL. Hospital General Universitario de Alicante, Alicante, España.
- 4011-4. El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- Berenice Caneiro-Queija1, Julio Echarte-Morales1, Manuel Barreiro Pérez2, Tomás Benito-González3, Ruth Pérez Fernández4, Iván Gómez Blázquez5, Ignacio J. Amat Santos6, Ignacio Cruz González7, Ángel Sánchez Recalde8 y Rodrigo Estévez Loureiro1
1Cardiología Intervencionista. Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España, 2Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España, 3Cardiología Intervencionista. Complejo Asistencial Universitario de León, León, España, 4Complexo Hospitalario Universitario A Coruña, A Coruña, España, 5Cardiología Intervencionista. Hospital Universitario 12 de Octubre, Madrid, España, 6Cardiología Intervencionista. Hospital Clínico Universitario de Valladolid, Valladolid, España, 7Cardiología Intervencionista. Hospital Clínico Universitario de Salamanca, Salamanca, España y 8Cardiología Intervencionista. Hospital Universitario Ramón y Cajal, Madrid, España.
- 4011-5. Acoplamiento ventriculoarterial del ventrículo derecho como predictor de peor pronóstico tras reparación transcatéter de la insuficiencia tricuspídea
- Basilio Angulo Lara1, María del Trigo Espinosa1, Susana Mingo Santos1, Esther Montero Hernández2, Paula Vela Martín1, Juan Francisco Oteo Domínguez1, Arturo García Touchard1, Paula Martínez Santos1, Sara Navarro Nieto1 y Vanessa Moñivas Palomero1
1Cardiología y 2Medicina Interna. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
- 4011-6. Resultados inmediatos y a medio plazo de valve-in-valve pulmonar con prótesis Sapien 3 en pacientes con cardiopatías congénitas
- Ariana Gonzálvez García1, Santiago Jiménez Valero1, César Abelleira Pardeiro1, Enrique Balbacid Domingo1, Guillermo Galeote García1, Alfonso Jurado Román1, Borja Rivero Santana1, Daniel Tébar Márquez1, José Ruiz Cantador1, Pablo Merás Colunga1, Isidro Gómez Moreno-Limón1, Ángel García García2, Rosa González Davia3, Federico Gutiérrez Larraya1 y José Raúl Moreno Gómez1
1Hospital Universitario La Paz, Madrid, España, 2Hospital Infanta Sofía, San Sebastián de los Reyes (Madrid), España y 3Hospital Infanta Cristina, Parla (Madrid), España.
- 4011-7. Alineamiento comisural en prótesis de Edwards: ¿repercute en la durabilidad y funcionamiento de la válvula?
- Leire Unzué, Belén Díaz Antón, Lorena Martín Polo, Rodrigo Teijeiro-Mestre, Eulogio García Fernández, Francisco J. Parra Jiménez, Samantha Wasniewski, Blanca Zorita Gil, Ana Pastor Planas, Beatriz Fuertes Suárez, Raquel Casado Álvarez, Juan Medina Peralta, Javier Antona Makoshi, Francisco José Rodríguez Rodrigo y Leticia Fernández-Friera
Hospital Universitario HM Montepríncipe, Madrid, España.
Más comunicaciones de los autores
-
Amat Santos, Ignacio J.
- 5006-8 - Resultados a corto plazo y análisis del leak residual tras implante de dispositivo OMEGA en el cierre de orejuela de aurícula izquierda
- 5009-5 - Fisiología de la arteria donante antes y después de CTO-PCI: QFR versus FFR
- 6026-134 - Modificación de la placa e impacto en la microcirculación coronaria tras angioplastia con balón farmacoactivo. Estudio PLAMI
- 6017-90 - Impacto del grado de insuficiencia tricuspídea residual tras reparación transcatéter borde a borde: registro TRI-SPA
- 6012-81 - Resultados a largo plazo de la insuficiencia tricuspídea grave en una población sometida a manejo médico. Revisión de una cohorte histórica
- 4029-3 - Resultados comparativos de ELCA, IVL y rotablator en el tratamiento de nódulos de calcio: subestudio del ensayo clínico ROLLERCOASTR
- 4001-5 - Tratamiento quirúrgico versus percutáneo en pacientes con enfermedad coronaria y estenosis aórtica grave concomitantes: registro nacional
- 5010-4 - Resultados a 5 años de un programa ECMO móvil interprovincial
- 5009-9 - Valor pronóstico del volumen global de placa en pacientes sin enfermedad coronaria significativa
- 6116-10 - Resultados clínicos a medio y largo plazo de los stents coronarios recubiertos: un metaanálisis moderno
- 4009-2 - Nueva clasificación de riesgo para pacientes con embolia aguda de pulmón en base a los estadios de shock de la escala SCAI (RISA-PE)
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 6105-6 - Coronariografía urgente y asistencia circulatoria: comparación entre Impella, ECMO-VA y balón de contrapulsación (BCIAo)
- 5010-5 - Efecto hemodinámico del soporte circulatorio durante el traslado primario con ECMO-VA. Experiencia unicéntrica del programa "ECMO-móvil"
- 5010-10 - Estrategia de Impella de alto flujo (5,0 y 5,5) como puente a trasplante
-
Barreiro Pérez, Manuel
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 5006-6 - Cierre de orejuela izquierda en ictus recurrente
- 6111-3 - Diferencias de género en la insuficiencia tricuspídea grave. Resultados del registro multicéntrico de RMC
- 5014-2 - Impacto del estadiaje ecocardiográfico de estenosis aórtica en la mortalidad y hospitalizaciones por insuficiencia cardiaca en pacientes sometidos a reemplazo valvular aórtico transcatéter
- 5014-11 - Identificación y validación de candidatos a estudio coronario no invasivo previo a cirugía cardiaca
- 6111-6 - Impacto de una nueva medida de función ventricular derecha por RMC. Resultados del registro multicéntrico de IT grave
- 4001-4 - Insuficiencia tricuspídea atrial y ventricular: diferencias morfológicas e implicación pronóstica. Resultados del registro multicéntrico de RMC
- 6114-15 - Impacto del bajo flujo en la estenosis aórtica de alto gradiente y fracción de eyección conservada tras reemplazo valvular aórtico transcatéter
- 6030-180 - Reemplazo percutáneo valvular mitral: experiencia y resultados en un único centro
- 6111-5 - Insuficiencia tricuspídea atrial versus ventricular: registro TRI-SPA
- 6114-16 - Reemplazo valvular tricuspídeo. Experiencia inicial. Perfil de pacientes y resultados a corto plazo
- 4008-7 - Cohorte nacional de sospecha de miocarditis Pre-MYO: manejo asistencial en los 100 primeros casos
-
Benito-González, Tomás
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 6023-130 - Patrones de uso de los antiagregantes parenterales en la vida real en pacientes sometidos a intervencionismo coronario percutáneo
- 6017-90 - Impacto del grado de insuficiencia tricuspídea residual tras reparación transcatéter borde a borde: registro TRI-SPA
-
Caneiro-Queija, Berenice
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 6114-16 - Reemplazo valvular tricuspídeo. Experiencia inicial. Perfil de pacientes y resultados a corto plazo
- 5006-6 - Cierre de orejuela izquierda en ictus recurrente
- 6030-180 - Reemplazo percutáneo valvular mitral: experiencia y resultados en un único centro
- 6111-5 - Insuficiencia tricuspídea atrial versus ventricular: registro TRI-SPA
-
Cruz González, Ignacio
- 5006-5 - Impacto clínico y pronóstico del empleo de stent recubiertos para el tratamiento de complicaciones vasculares tras implante de prótesis aórtica transcatéter
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 5020-3 - Predicción de mortalidad precoz tras implante de prótesis aórtica transcatéter mediante técnicas de inteligencia artificial: ¿la solución a un problema aun sin resolver?
- 6017-90 - Impacto del grado de insuficiencia tricuspídea residual tras reparación transcatéter borde a borde: registro TRI-SPA
-
Echarte-Morales, Julio
- 6017-90 - Impacto del grado de insuficiencia tricuspídea residual tras reparación transcatéter borde a borde: registro TRI-SPA
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 6030-180 - Reemplazo percutáneo valvular mitral: experiencia y resultados en un único centro
- 5006-6 - Cierre de orejuela izquierda en ictus recurrente
- 6111-5 - Insuficiencia tricuspídea atrial versus ventricular: registro TRI-SPA
-
Estévez Loureiro, Rodrigo
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 6114-16 - Reemplazo valvular tricuspídeo. Experiencia inicial. Perfil de pacientes y resultados a corto plazo
- 6017-90 - Impacto del grado de insuficiencia tricuspídea residual tras reparación transcatéter borde a borde: registro TRI-SPA
- 6030-180 - Reemplazo percutáneo valvular mitral: experiencia y resultados en un único centro
- 5006-6 - Cierre de orejuela izquierda en ictus recurrente
- 6111-5 - Insuficiencia tricuspídea atrial versus ventricular: registro TRI-SPA
-
Gómez Blázquez, Iván
- 6116-2 - Elección del acceso radial (derecho o izquierdo) en pacientes ancianos sometidos a coronariografía diagnóstica
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 6017-90 - Impacto del grado de insuficiencia tricuspídea residual tras reparación transcatéter borde a borde: registro TRI-SPA
- 5016-2 - Valor pronóstico del uso del área del tracto de salida de ventrículo izquierdo medido por TC cardiaco en la estimación del área valvular aórtica en pacientes con estenosis aórtica de bajo flujo-bajo gradiente sometidos a TAVI
- Pérez Fernández, Ruth
-
Sánchez Recalde, Ángel
- 6029-167 - Eficacia terapéutica y seguridad del cierre percutáneo de orejuela izquierda en pacientes ancianos
- 5020-5 - Angiografía por tomografía computarizada de arterias coronarias como método de screening de enfermedad coronaria significativa previo a TAVI: ¿el fin del cateterismo pre-TAVI?
- 6114-7 - Impacto de los niveles de albúmina sérica preprocedimiento en los resultados de pacientes sometidos a anuloplastia tricuspídea percutánea con banda
- 6030-186 - Impacto de niveles bajos de albúmina sérica preprocedimiento en los resultados de pacientes sometidos a implante de válvula aórtica transcatéter
- 5006-2 - Impacto del acoplamiento ventrículo-arterial en resultados clínicos en pacientes sometidos a anuloplastia tricuspídea percutánea con banda
- 5020-4 - Impacto del acoplamiento de ventrículo derecho-arteria pulmonar en la mortalidad tras el implante de prótesis aórtica percutánea en estenosis aórtica grave
- 6030-187 - Fibrilación auricular y resultados en pacientes sometidos a implante de válvula aórtica transcatéter
- 4001-5 - Tratamiento quirúrgico versus percutáneo en pacientes con enfermedad coronaria y estenosis aórtica grave concomitantes: registro nacional
- 6114-10 - Predictores e impacto clínico del implante de marcapasos en pacientes con bloqueo de rama derecha tratados mediante prótesis aórtica percutánea
- 6114-2 - Resultados en el cierre de orejuela izquierda en pacientes con ictus de repetición
- 5006-7 - Asociación del TRI-SCORE con mortalidad tras anuloplastia tricuspídea percutánea
- 6111-5 - Insuficiencia tricuspídea atrial versus ventricular: registro TRI-SPA
- 6029-165 - Análisis del seguimiento a largo plazo tras el cierre percutáneo de la orejuela izquierda en pacientes con alto riesgo hemorrágico
- 4011-4 - El papel del cateterismo derecho en los pacientes sometidos a reparación valvular tricuspídea borde a borde, datos del registro TRI-SPA
- 5018-9 - Implante percutáneo de prótesis biológica en posición aórtica en insuficiencia aórtica pura. ¿Tenemos datos de remodelado ventricular reverso? Experiencia piloto
