SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
5002. Miscelánea en cardiogenética y cardiopatías familiares
5002-6. El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
1Servicio de Cardiología. Hospital Universitari Vall d'Hebron, Barcelona, España, 2Departamento de Enfermedades Vasculares Cardio-Torácicas. Foundation IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano (Italia), 3Departamento de Cardiología Perioperatoria e Imagen Cardiovascular. IRCCS Centro Cardiologico Monzino, Milano (Italia) y 4Grupo de Enfermedades Cardiovasculares. Vall d'Hebron Institut de Recerca (VHIR), Barcelona, España.
Introducción y objetivos: La estratificación de eventos cardiovasculares adversos mayores (MACE) en la miocardiopatía hipertrófica (MCH) es imperfecta. Este estudio tiene como objetivo investigar el papel pronóstico del strain longitudinal global de la aurícula izquierda (SLG-AI) derivado de RMC en MCH.
Métodos: Estudio retrospectivo, longitudinal, unicéntrico, de pacientes con MCH, con análisis ciego de las RMC. El SLG-AI se obtuvo a partir de un método semiautomático y se clasificó según su valor mediano. MACE se definió como mortalidad global, muerte súbita cardiaca (MSC), taquicardias ventriculares (TV) sostenidas y no sostenidas, descargas apropiadas del DAI, hospitalización por insuficiencia cardiaca y fibrilación auricular de nueva aparición. Se realizó un análisis de regresión de Cox. Se presentan aquí los resultados preliminares.
Resultados: Se incluyeron 54 pacientes con MCH, de 58 ± 16 años y 39% mujeres. El grosor máximo parietal (GMP) era de 18,0 ± 3,9 mm, el 37% presentaba obstrucción del tracto de salida del ventrículo izquierdo (OTSVI) y el 45% tenía realce tardío de gadolinio (RTG) (tabla). Tras un seguimiento medio de 6,9 ± 3,0 años, 26 pacientes (48%) presentaron MACE. El SLG-AI fue significativamente inferior en los pacientes con MACE (26,5 ± 19,0% vs 36,7 ± 13%, p = 0,026), con un valor predictivo moderado (AUC = 0,68, figura A). El análisis multivariante reveló que una disminución del SLG-AI (HR 1,09 por cada 1% de disminución, IC95% 1,03-1,15, p = 0,002), la presencia de RTG (HR 6,90, IC95% 1,70-28,00, p = 0,007), la presencia de OTSVI (HR 3,40; IC95% 1,12-10,20; p = 0,031) y un aumento del GMP (HR 1,23 por cada 1 mm de aumento; IC95% 1,05-1,45; p = 0,011) se asociaron de forma independiente con MACE. Entre los pacientes de bajo riesgo (ausencia de RTG u OTSVI, o GMP inferior al valor mediano), el SLG-AI tuvo un papel pronóstico adicional: aquellos con una SGL-AI superior al valor mediano (> 29,7%) presentaron un pronóstico muy favorable (figura B-D).
|
Características clínicas y hallazgos de imagen |
||||
|
Características clínicas |
Todos los pacientes |
MACE |
No MACE |
p |
|
N (%) |
54 (100%) |
26 (48,1%) |
28 (51,9%) |
- |
|
Género femenino (%) |
21 (38,9%) |
10 (38,5%) |
11 (39,3%) |
0,951 |
|
Edad (años) ± DE |
58,5 ± 15,9 |
60,9 ± 12,8 |
56,3 ± 18,3 |
0,285 |
|
Hipertensión (%) |
23 (42,6%) |
14 (53,8%) |
9 (32,1%) |
0,168 |
|
Diabetes (%) |
5 (9,3%) |
2 (7,7%) |
3 (10,7%) |
0,702 |
|
Dislipemia (%) |
21 (38,9%) |
9 (34,6%) |
12 (42,9%) |
0,586 |
|
Hª familiar de MS (%) |
7 (13,9%) |
4 (15,4%) |
3 (11,1%) |
0,646 |
|
Supervivencia (años) ± DE |
6,9 ± 3,1 |
5,5 ± 3,4 |
8,1 ± 2 |
< 0,001 |
|
Hallazgos de imagen |
||||
|
SLG (%)* |
23 (45,1%) |
15 (62,5%) |
8 (29,6%) |
0,019 |
|
SLG-AI (%) ± DE* |
31,8 ± 17,2 |
26,5 ± 19,0 |
36,7 ± 13,0 |
0,026 |
|
SLG-AI < 29,7% (%) |
27 (50,0%) |
17 (65,4%) |
10 (35,7%) |
0,029 |
|
GMP (mm) ± DE* |
18,0 ± 3,9 |
18,7 ± 4,2 |
17,4 ± 3,6 |
0,048 |
|
OTSVI (%)* |
20 (37,0%) |
11 (42,3%) |
9 (32,0%) |
0,041 |
|
FEVI (%) ± DE |
62,7 ± 6,7 |
62,7 ± 7,0 |
62,6 ± 7,00 |
0,936 |
|
FEVD ± DE |
61,0 ± 8,1 |
62,4 ± 7,9 |
59,7 ± 8,1 |
0,214 |
|
VTDVIi (ml/m2) ± DE |
80,3 ± 18,7 |
79,9 ± 30,3 |
80,6 ± 19,6 |
0,894 |
|
MVIi (g/m2) ± DE |
73,5 ± 26,5 |
77,9 ± 30,3 |
69,3 ± 22,2 |
0,238 |
|
VAIi (ml/m2) ± DE |
48,7 (19,7) |
49,9 ± 20,9 |
47,6 ± 18,8 |
0,672 |
|
FEVD: fracción de eyección del ventrículo derecho; FEVI: fracción de eyección del ventrículo izquierdo; GMP: grosor máximo promedio de la pared; MACE: eventos cardiovasculares adversos mayores; MS: muerte súbita; MAVi: masa del ventrículo izquierdo indexada; OTSVI: obstrucción al tracto de salida del ventrículo izquierdo; DE: desviación estándar; SLG: strain longitudinal global; SLG-AI: strain longitudinal global de la aurícula izquierda; VAIi: volumen de aurícula izquierda indexado; VTDVIi: volumen telediastólico de ventrículo izquierdo indexado. *Variables incluidas en el análisis multivariable. |
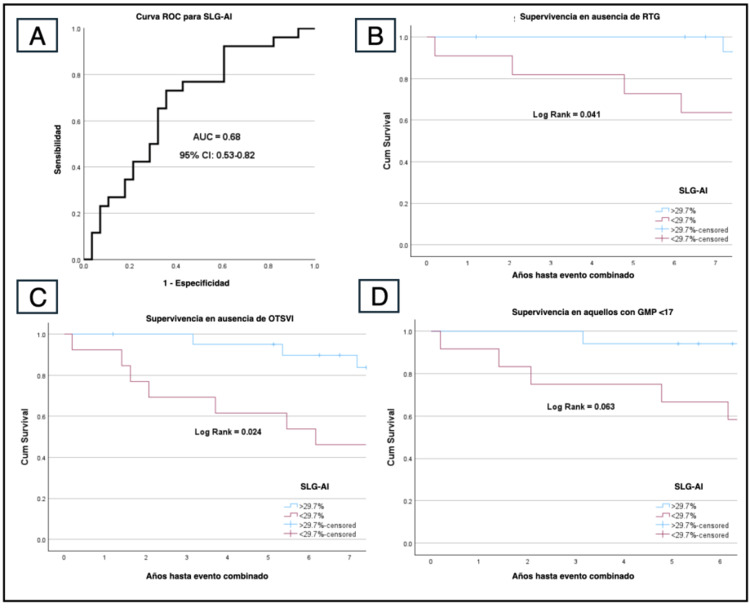
Resultados del estudio preliminar.
Conclusiones: El SLG-AI por RMC es un predictor de eventos en la MCH más allá de los factores pronósticos clásicos. En particular, parece ser útil para estratificar el riesgo de los pacientes de bajo riesgo: aquellos con un GLS-AI normal muestran un pronóstico excelente. Si se confirma en estudios prospectivos, el GLS-AI podría utilizarse para individualizar el seguimiento de la MCH.
Comunicaciones disponibles de "5002. Miscelánea en cardiogenética y cardiopatías familiares"
- 5002-1. Modera
- Ainhoa Robles Mezcua, Hospital Universitario Virgen de la Victoria, Málaga. IBIMA. CIBER-CV
- 5002-2. Valor diagnóstico y pronóstico de la cuantificación de la grasa mediante tomografía computarizada en la miocardiopatía arritmogénica del ventrículo derecho
- Valentina Faga1, María Ruiz Cueto1, David Vilades Medel2, Zoraida L. Moreno Weidmann2, Paolo Dallaglio1, Carles Díez López1, Gerard Roura Ferrer1, José M. Guerra2, Rubén Leca Petracca2, Joan Antoni Gómez Hospital1, Josep Comín Colet1, Ignasi Anguera Camos1 y Andrea di Marco1
1Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat (Barcelona), España y 2Hospital de la Santa Creu i Sant Pau, Barcelona, España.
- 5002-3. Fenotipo y pronóstico de la miocardiopatía hipertrófica causada por p.(Gln892Lys) en MYH7: una variante endémica en Cataluña
- David Belmar Clivillé1, Carlos Moliner Abós1, Benjamín Rodríguez Santiago2, Javier Limeres Freire3, Clara Badia Molins3, Patricia Muñoz Cabello4, Jara Gayán Ordás5, Fernando de Frutos Seminario6, Clara Serra Juhè2, Alicia Artigas Baleri2, Marta de Antonio Ferrer1, Marta Campreciós Crespo1 y Sonia Mirabet Pérez1
1Cardiología. Hospital de la Santa Creu i Sant Pau, Barcelona, España, 2Genética. Hospital de la Santa Creu i Sant Pau, Barcelona, España, 3Cardiología. Hospital Universitari Vall d'Hebron, Barcelona, España, 4Genética. Hospital Universitari Vall d'Hebron, Barcelona, España, 5Cardiología. Hospital Universitari Arnau de Vilanova, Lleida, España y 6Cardiología. Hospital Bellvitge, L'Hospitalet de Llobregat (Barcelona), España.
- 5002-4. Variantes missense en FLNC y miocardiopatía hipertrófica: el todo no es la suma de las partes
- María Valverde Gómez, Luis de la Higuera Romero, Soledad García Hernández, Marlene Pérez Barbeito, María Sánchez Flores, Martín Ortiz Genga, Laura Cazón Varela, Iria Gómez Díaz, Rosalía Peteiro Deben, Diego Cabrera Argaña, María Noel Brögger, Xusto Fernández Fernández, Ivonne Cárdenas Reyes, Almudena Amor Salamanca y Juan Pablo Ochoa Folmer
Cardiología. Health in Code, A Coruña, España.
- 5002-5. Rentabilidad del estudio genético en la miocardiopatía hipertrófica en una unidad especializada
- Lidia Rodero Barcos, Helena Llamas Gómez, Pablo Martín Marín, David Grimaldos Parra, Miguel Barranco Gutiérrez, María Esperanza Donoso y María Luisa Peña Peña
Hospital Universitario Virgen del Rocío, Sevilla, España.
- 5002-6. El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- Francisco González Santorun1, Guillem Casas Masnou1, Andrea Faggiano2, Mateo Brusamolino3, Filipa Xavier Valente1, Ruper Oliveró Soldevila1, Clara Badia Molins1, Javier Limeres Freire1, Gisela Teixido Tura1, Eduardo Ródenas Alesina1, Andrea Guala4, Ignacio Ferreira González1 y José Fernando Rodríguez Palomares1
1Servicio de Cardiología. Hospital Universitari Vall d'Hebron, Barcelona, España, 2Departamento de Enfermedades Vasculares Cardio-Torácicas. Foundation IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano (Italia), 3Departamento de Cardiología Perioperatoria e Imagen Cardiovascular. IRCCS Centro Cardiologico Monzino, Milano (Italia) y 4Grupo de Enfermedades Cardiovasculares. Vall d'Hebron Institut de Recerca (VHIR), Barcelona, España.
- 5002-7. Genotipos de alto riesgo en miocardiopatía dilatada: más allá de las arritmias
- Nerea Mora Ayestarán1, Juan Pablo Ochoa1, M. Ángeles Espinosa Castro2, Marina Navarro Peñalver3, María Gallego Delgado4, Roberto Barriales Villa5, Ainhoa Robles Mezcua6, Javier Limeres Freire7, Mayte Basurte Elorz8, Vicente Climent Payá9, María Victoria Mogollón Jiménez10, Juan Jiménez Jáimez11, Pablo Elpidio García Granja12, Fernando Domínguez Rodríguez1 y Pablo García Pavía1
1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España, 2Hospital General Universitario Gregorio Marañón, Madrid, España, 3Hospital Clínico Universitario Virgen de la Arrixaca, Murcia, España, 4Complejo Asistencial Universitario de Salamanca, Salamanca, España, 5Complexo Hospitalario Universitario A Coruña, A Coruña, España, 6Hospital Clínico Universitario Virgen de la Victoria, Málaga, España, 7Hospital Universitario Vall d'Hebron, Barcelona, España, 8Hospital Universitario de Navarra, Pamplona (Navarra), España, 9Hospital General Universitario de Alicante, Alicante, España, 10Hospital San Pedro de Alcántara, Cáceres, España, 11Hospital Universitario Virgen de las Nieves, Granada, España y 12Hospital Clínico Universitario de Valladolid, Valladolid, España.
- 5002-8. Evaluación de la capacidad funcional y parámetros cardiovasculares mediante CPET en pacientes con síndrome de Marfan
- Clara Badia Molins, Jordi Lozano Torres, Patricia Launois, Alba Gómez Garrido, Raúl Aguilar López, Rubén Fernández Galera, Andrea Guala, Axel Hiram Hernández, Rodrigo Fernández, Laura Galian Gay, Ruper Oliveró Soldevila, Guillem Casas Masnou, José Fernando Rodríguez Palomares y Gisela Teixido Tura
Hospital Universitari Vall d'Hebron, Barcelona, España.
- 5002-9. Impacto clínico del estudio y consejo genético en familiares de pacientes con amiloidosis TTR hereditaria
- Nerea Mora Ayestarán1, Celia Gil Llopis2, Clea González Maniega1, María Victoria Piovano1, Daniel Águila Gordo3, Belén Peiró Aventín1, Daniel de Castro Campos1, Esther González López1, Fernando Domínguez Rodríguez1 y Pablo García Pavía1
1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España, 2Hospital Universitario Dr. Peset, Valencia, España y 3Hospital General Universitario de Ciudad Real, Ciudad Real, España.
- 5002-10. Nueva estrategia de cribado de pacientes con hipercolesterolemia familiar partiendo de analítica centralizada preexistente. Estudio de las alteraciones genéticas documentadas, evolución del perfil lipídico y valoración del riesgo cardiovascular
- Joaquín Sánchez-Prieto Castillo1, Joan Ramón Enseñat1, Charlotte Boillot1, Lucía Villafáfila Martínez1, José Manuel Martínez Palomares1, Alejandro Cabello Rodríguez1, Natalia Navarro Pelegrini1, Ainhoa Aguinaga Mendibil1, Patricia del Valle Tabernero1, Ana Díaz Rojo1, Andrea González Pigorini1, Esther Gigante Miravalles1, María Cristina Morante Perea1, Fernando Sabatel Pérez2 y Luis Rodríguez Padial1
1Cardiología. Hospital Universitario de Toledo, Toledo, España y 2Cardiología. Hospital Clínico San Cecilio, Granada, España.
- 5002-11. Caracterización y pronóstico de la amiloidosis cardiaca hereditaria por transtirretina en España
- Tomás Ripoll Vera1, Cristina Pericet Rodríguez2, José González Costello3, Ana José Manovel Sánchez4, Esther Zorio Grima5, Jaume Pons Llinares6, José Manuel García Pinilla7, Lucas Tojal Sierra8, Javier Limeres Freire9, Juan Ramón Gimeno Blanes10, Ana García Álvarez11, María Gallego Delgado12, José López Aguilera13, Rosa Macías Ruíz14 y M. Ángeles Espinosa Castro15
1Servicio de Cardiología. Hospital Universitario Son Llàtzer, Palma de Mallorca (Illes Balears), España, 2Servicio de Cardiología. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España, 3Servicio de Cardiología. Hospital Universitario de Bellvitge, Barcelona, España, 4Servicio de Cardiología. Hospital Juan Ramón Jiménez, Huelva, España, 5Servicio de Cardiología. Hospital Universitario La Fe, Valencia, España, 6Servicio de Cardiología. Hospital Son Espases, Palma de Mallorca (Illes Balears), España, 7Servicio de Cardiología. Hospital Clínico Universitario Virgen de la Victoria, Málaga, España, 8Servicio de Cardiología. Hospital Universitario Araba-Txagorritxu, Vitoria-Gasteiz (álava), España, 9Servicio de Cardiología. Hospital Universitario Vall d'Hebron, Barcelona, España, 10Servicio de Cardiología. Hospital Clínico Universitario Virgen de la Arrixaca, Murcia, España, 11Servicio de Cardiología. Hospital Clínic, Barcelona, España, 12Servicio de Cardiología. Complejo Asistencial Universitario de Salamanca, Salamanca, España, 13Servicio de Cardiología. Hospital Universitario Reina Sofía, Córdoba, España, 14Servicio de Cardiología. Hospital Universitario Virgen de las Nieves, Granada, España y 15Servicio de Cardiología. Hospital General Universitario Gregorio Marañón, Madrid, España.
- 5002-12. Validación externa de la puntuación de riesgo de Columbia para predecir el pronóstico de los pacientes con amiloidosis cardiaca por transtirretina. Análisis del registro gallego de amiloidosis cardiaca
- Fausto de Andrés Cardelle1, Eduardo Barge Caballero1, Gonzalo Barge Caballero1, Eva González Babarro2, Andrea López López3, Inés Gómez Otero4, Raquel Bilbao Quesada5, Manuel López Pérez6, Mario Gutiérrez Feijoo7 y María G. Crespo Leiro1
1Complexo Hospitalario Universitario de A Coruña, A Coruña, España, 2Complejo Hospitalario de Pontevedra, Pontevedra, España, 3Hospital Universitario Lucus Augusti, Lugo, España, 4Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España, 5Hospital Álvaro Cunqueiro, Vigo (Pontevedra), España, 6Hospital Arquitecto Marcide, Ferrol (A Coruña), España y 7Complexo Hospitalario, Ourense, España.
Más comunicaciones de los autores
-
Badia Molins, Clara
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- 5002-3 - Fenotipo y pronóstico de la miocardiopatía hipertrófica causada por p.(Gln892Lys) en MYH7: una variante endémica en Cataluña
- 5002-8 - Evaluación de la capacidad funcional y parámetros cardiovasculares mediante CPET en pacientes con síndrome de Marfan
- 4008-5 - Diferencias de género en el pronóstico aórtico en pacientes con síndrome de Marfan. Estudio longitudinal retrospectivo del registro REPAG
- 6002-2 - Evaluación de la calidad de vida en el síndrome de Marfan
- 4001-6 - Evaluación automática de mapas de deformación aórtica mediante tomografía computarizada 4D
- Brusamolino, Mateo
-
Casas Masnou, Guillem
- 5002-8 - Evaluación de la capacidad funcional y parámetros cardiovasculares mediante CPET en pacientes con síndrome de Marfan
- 6110-12 - Evolución clínica y ecocardiográfica de los pacientes con insuficiencia mitral tratados con terapia percutánea borde a borde
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- Faggiano, Andrea
-
Ferreira González, Ignacio
- 6110-12 - Evolución clínica y ecocardiográfica de los pacientes con insuficiencia mitral tratados con terapia percutánea borde a borde
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- 4001-3 - Mapeo de la absorción de fludesoxiglucosa F18 en imágenes de tomografía por emisión de positrones en la pared aórtica y el trombo
- 4001-6 - Evaluación automática de mapas de deformación aórtica mediante tomografía computarizada 4D
- 6107-11 - Pronóstico de los pacientes con endocarditis infecciosa en función de la indicación quirúrgica y el tratamiento recibido
- 6006-30 - Insuficiencia cardiaca aguda en una cohorte prospectiva monocéntrica de pacientes con endocarditis infecciosa: características clínicas y pronóstico
- 5023-8 - Factores predictores de respuesta a tratamiento antiinflamatorio en pericarditis constrictiva
- 5023-7 - Pronóstico de la pericarditis constrictiva en función del tratamiento recibido
- 6123-9 - Síndrome coronario agudo en pacientes portadores de prótesis valvular mecánica
-
González Santorun, Francisco
- 5006-3 - Dispositivo de cierre vascular percutáneo mediante Perclose ProGlide frente a la sutura en forma de ocho para introductores de gran calibre en procedimientos venosos
- 6123-9 - Síndrome coronario agudo en pacientes portadores de prótesis valvular mecánica
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
-
Guala, Andrea
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- 4001-6 - Evaluación automática de mapas de deformación aórtica mediante tomografía computarizada 4D
- 4001-3 - Mapeo de la absorción de fludesoxiglucosa F18 en imágenes de tomografía por emisión de positrones en la pared aórtica y el trombo
- 5002-8 - Evaluación de la capacidad funcional y parámetros cardiovasculares mediante CPET en pacientes con síndrome de Marfan
-
Limeres Freire, Javier
- 5002-11 - Caracterización y pronóstico de la amiloidosis cardiaca hereditaria por transtirretina en España
- 4008-5 - Diferencias de género en el pronóstico aórtico en pacientes con síndrome de Marfan. Estudio longitudinal retrospectivo del registro REPAG
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- 5002-3 - Fenotipo y pronóstico de la miocardiopatía hipertrófica causada por p.(Gln892Lys) en MYH7: una variante endémica en Cataluña
- 5002-7 - Genotipos de alto riesgo en miocardiopatía dilatada: más allá de las arritmias
-
Oliveró Soldevila, Ruper
- 4001-3 - Mapeo de la absorción de fludesoxiglucosa F18 en imágenes de tomografía por emisión de positrones en la pared aórtica y el trombo
- 5002-8 - Evaluación de la capacidad funcional y parámetros cardiovasculares mediante CPET en pacientes con síndrome de Marfan
- 4001-6 - Evaluación automática de mapas de deformación aórtica mediante tomografía computarizada 4D
- 6110-12 - Evolución clínica y ecocardiográfica de los pacientes con insuficiencia mitral tratados con terapia percutánea borde a borde
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
-
Ródenas Alesina, Eduardo
- 5006-3 - Dispositivo de cierre vascular percutáneo mediante Perclose ProGlide frente a la sutura en forma de ocho para introductores de gran calibre en procedimientos venosos
- 6123-9 - Síndrome coronario agudo en pacientes portadores de prótesis valvular mecánica
- 5023-7 - Pronóstico de la pericarditis constrictiva en función del tratamiento recibido
- 5023-8 - Factores predictores de respuesta a tratamiento antiinflamatorio en pericarditis constrictiva
- 6006-30 - Insuficiencia cardiaca aguda en una cohorte prospectiva monocéntrica de pacientes con endocarditis infecciosa: características clínicas y pronóstico
- 6107-11 - Pronóstico de los pacientes con endocarditis infecciosa en función de la indicación quirúrgica y el tratamiento recibido
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
-
Rodríguez Palomares, José Fernando
- 4020-7 - Efecto a corto y largo plazo de dapaglifozina sobre el remodelado ventricular en pacientes con insuficiencia cardiaca crónica
- 5005-9 - Efecto de dapaglifozina sobre la evolución de parámetros ecocardiográficos del ventrículo izquierdo según el fenotipo de fracción de eyección en pacientes con insuficiencia cardiaca crónica
- 5002-8 - Evaluación de la capacidad funcional y parámetros cardiovasculares mediante CPET en pacientes con síndrome de Marfan
- 4001-4 - Insuficiencia tricuspídea atrial y ventricular: diferencias morfológicas e implicación pronóstica. Resultados del registro multicéntrico de RMC
- 6111-6 - Impacto de una nueva medida de función ventricular derecha por RMC. Resultados del registro multicéntrico de IT grave
- 6002-2 - Evaluación de la calidad de vida en el síndrome de Marfan
- 6055-364 - El gradiente de presión intraventricular es el índice ecocardiográfico más sensible del estado inotrópico del ventrículo izquierdo
- 4001-6 - Evaluación automática de mapas de deformación aórtica mediante tomografía computarizada 4D
- 4001-3 - Mapeo de la absorción de fludesoxiglucosa F18 en imágenes de tomografía por emisión de positrones en la pared aórtica y el trombo
- 6111-3 - Diferencias de género en la insuficiencia tricuspídea grave. Resultados del registro multicéntrico de RMC
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- 6110-12 - Evolución clínica y ecocardiográfica de los pacientes con insuficiencia mitral tratados con terapia percutánea borde a borde
-
Teixidó-Turà, Gisela
- 5002-8 - Evaluación de la capacidad funcional y parámetros cardiovasculares mediante CPET en pacientes con síndrome de Marfan
- 6110-12 - Evolución clínica y ecocardiográfica de los pacientes con insuficiencia mitral tratados con terapia percutánea borde a borde
- 6002-2 - Evaluación de la calidad de vida en el síndrome de Marfan
- 4001-3 - Mapeo de la absorción de fludesoxiglucosa F18 en imágenes de tomografía por emisión de positrones en la pared aórtica y el trombo
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
- 4008-5 - Diferencias de género en el pronóstico aórtico en pacientes con síndrome de Marfan. Estudio longitudinal retrospectivo del registro REPAG
- 4001-6 - Evaluación automática de mapas de deformación aórtica mediante tomografía computarizada 4D
-
Xavier Valente, Filipa
- 6110-12 - Evolución clínica y ecocardiográfica de los pacientes con insuficiencia mitral tratados con terapia percutánea borde a borde
- 5002-6 - El strain de la aurícula izquierda predice eventos cardiovasculares adversos en la miocardiopatía hipertrófica: resultados preliminares de un estudio de RMC
