SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
5021. Insuficiencia cardiaca avanzada y dispositivos
5021-2. Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España.
Introducción y objetivos: El trasplante cardiaco es la alternativa terapéutica más eficaz en pacientes con cardiopatías congénitas del adulto (CCA) en situación de insuficiencia cardiaca (IC) avanzada. En el primer año postrasplante, las infecciones y el fracaso del injerto son las principales causas de mortalidad. El objetivo de este estudio es analizar de forma global los resultados del programa de trasplante cardiaco (TxC) de nuestro centro, así como identificar posibles variables predictoras de mortalidad al año postrasplante.
Métodos: Se incluyeron todos los pacientes adultos con cardiopatías congénitas sometidos a TxC aislado en nuestro centro entre enero de 2019 y mayo de 2023. La recolección y análisis de datos se llevaron a cabo mediante revisión retrospectiva de historias clínicas.
Resultados: Se incluyeron un total de 22 pacientes trasplantados. La CCA más frecuente en nuestra serie fue el ventrículo único (44,4%), seguido de la D trasposición de grandes vasos (18,2%). El 36,4% presentaban fisiología de Eisenmenger y la fracción de eyección mediana del ventrículo sistémico fue de 49% (33-55). Todos los pacientes fueron trasplantados de forma electiva y la mediana de tiempo hasta el trasplante fue de 103,0 días (53,25-181,5). La supervivencia a un año tras el trasplante fue del 77,3% y en el 60% de los casos la causa del fallecimiento estuvo directamente relacionada con el procedimiento quirúrgico y se produjo en el propio ingreso. Se analizaron posibles predictores de mortalidad en el primer año del trasplante: edad, diabetes, fibrilación auricular, presiones pulmonares, esternotomías previas (4 o más), fisiología de Eisenmenger, presencia de anticuerpos anti-HLA, mayor tiempo de circulación extracorpórea, desproporción de masa cardiaca predicha donante-receptor mayor al 10%, uso de inotrópicos, uso de vasodilatadores pulmonares previo al trasplante y el fracaso del injerto. De ellos, se asocian con mortalidad la presencia de 4 o más esternotomías previas, el mayor tiempo de CEC y el fracaso precoz del injerto, y con supervivencia el uso de vasodilatadores pulmonares.
|
Características basales de los pacientes |
||||
|
A. Características basales |
B. Factores asociados a la mortalidad en el primer año postrasplante |
|||
|
Edad |
39 (34,25-47,25) |
Variable |
Hazard ratio (IC95%) |
p |
|
Sexo |
45,5% varones, 54,5% mujeres |
Sexo masculino |
3,56 (0,40-31,92) |
0,256 |
|
Diabetes mellitus |
4,50% |
Mismatch de masa cardiaca predicha donante-receptor > 10% |
0,45 (0,05-4,36) |
0,493 |
|
Hipertensión arterial |
4,50% |
DM2 |
0,01 (0-10) |
0,473 |
|
Hábito tabáquico |
9,1% exfumadores |
Historia previa de fibrilación auricular |
0,67 (0,11-4,01) |
0,667 |
|
Cardiopatía isquémica |
9,10% |
Fisiología de Eisenmenger |
0,74 (0,12-4,41) |
0,736 |
|
ERC |
Anticuerpos anti-HLA |
2,37 (0,48-11,56) |
0,279 |
|
|
FG 60-89 |
27,30% |
|||
|
FG 45-59 |
0% |
|||
|
Proteinuria |
22,70% |
|||
|
Fibrilación auricular |
59,10% |
Inotrópicos previos |
0,76 (0,08-6,81) |
0,807 |
|
DAI |
72,70% |
4 o más esternotomías previas |
13,42 (1,84-97,75) |
0,01 |
|
CRT |
86,30% |
Uso de inhibidores de fosfodiesterasa 5 |
0,14 (0,023-0,86) |
0,035 |
|
Presiones pulmonares |
Uso de antagonistas de receptores de endotelina |
0,12 (0,02-0,73) |
0,022 |
|
|
PAP sistólica |
35,0 (24,5-45,5) |
|||
|
PAP diastólica |
19,5 (15,75-21,25) |
|||
|
PAP media |
23 (19,25-27,75) |
|||
|
PCP |
18 (14,0-21-75) |
|||
|
Resistencias vasculares pulmonares (dyn*sec/cm5) |
0,98 (0,73-1,90) |
Tiempo de isquemia |
1,01 (0,99-1,02) |
0,217 |
|
Gasto cardiaco (L/min/m2) |
2,2 (1,9-2,6) |
Tiempo de circulación extracorpórea |
1,01 (1,01-1,03) |
0,043 |
|
Saturación venosa mixta |
68,5 (64,0-72,0) |
|
|
|
|
Consumo de oxígeno pico (VO2max) (ml/kg/min) |
10,7 (9,85-12,9) |
|
|
|
|
Necesidad de inotrópicos previa al trasplante |
18,90% |
|
|
|
|
Presencia de anticuerpos HLA |
77,80% |
|
|
|
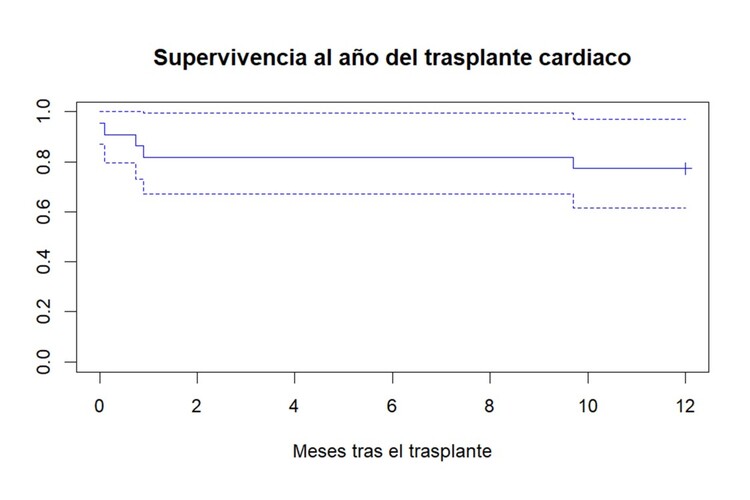
Supervivencia en el primer año postrasplante y análisis de factores predictores de mortalidad.
Conclusiones: Existe poca evidencia sobre el TxC en pacientes con CCA. Llama la atención en nuestra serie que la mortalidad al año se concentra en el propio ingreso hospitalario. Esto se debe, muy probablemente, a la complejidad técnica que supone el TxC en este perfil de pacientes y a la afectación multiorgánica.
Comunicaciones disponibles de "5021. Insuficiencia cardiaca avanzada y dispositivos"
- 5021-1. Modera
- David Couto Mallón, Complexo Hospitalario Universitario de A Coruña, A Coruña
- 5021-2. Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- Joaquín Vila García, Inés Ponz de Antonio, Lucía Canales Muñoz, Adriana Rodríguez Chaverri, Óscar González Fernández, Adrián Cid Menéndez, Irene Marco Clement, Ángel Manuel Iniesta Manjavacas, Laura Peña Conde, Alejandro Lara García, Sandra Ofelia Rosillo Rodríguez, Emilio Arbas Redondo, Pablo Merás Colunga, Ángel Aroca Peinado y José Raúl Moreno Gómez
Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España.
- 5021-3. Características y resultados a corto plazo de la donación en asistolia controlada en el programa de trasplante cardiaco en Canarias
- María del Val Groba Marco1, Mario Galván Ruiz2, Miguel Fernández de Sanmamed Girón2, Adrián Torres Clares2, Javier León Santana2, Vicente Peña Torrent2, José Luis Romero Lujan2, Francisco Portela Torrón2, Eduardo Caballero Dorta2 y Antonio García Quintana2
1Universidad de Las Palmas de Gran Canaria, Las Palmas de Gran Canaria (Las Palmas), España y 2Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria (Las Palmas), España.
- 5021-4. Análisis de la evolución clínica y pronóstico de pacientes con trasplante cardiaco según datos recogidos en estudio hemodinámico completo. Resultados a un seguimiento muy prolongado
- Carlos Arellano Serrano, Paula Vela Martín, José Antonio Fernández Díaz, Arturo García Touchard, María del Trigo Espinosa, Francisco Hernández Pérez, Daniela Cristina Mitroi, Mercedes Rivas Lasarte, Manuel Gómez Bueno, Javier Segovia Cubero y Juan Francisco Oteo Domínguez
Cardiología. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
- 5021-5. Análisis temporal comparativo de morbilidad y mortalidad precoz en trasplante cardiaco con soporte ECMO: explorando las tendencias a lo largo del tiempo
- Borja Guerrero Cervera1, Raquel López Vilella1, Víctor Donoso Trenado1, Salvador Torregrosa Puerta2, Luis Martínez Dolz1 y Luis Almenar Bonet1
1Servicio de Cardiología y 2Servicio de Cirugía Cardiovascular. Hospital Universitario La Fe, Valencia, España.
- 5021-6. Remodelado ventricular tras implante de DAI en miocardiopatía dilatada: prevalencia, perfil clínico e impacto pronóstico
- Javier Meseguer Donlo, Carlos Moliner-Abós, Meritxell Santaló i Corcoy, Andrea Crehuet Llonch, Concepción Alonso Martín, Bieito Campos García, Mario Salido Iniesta, Clara Simón Ramón, Alba Maestro Benedicto, Antonia Pomares Varó, Marta de Antonio Ferrer, Laura López López, Marta Campreciós Crespo, Isabel Zegrí Reiriz y Sonia Mirabet Pérez
Cardiología. Hospital de la Santa Creu i Sant Pau, Barcelona, España.
- 5021-7. Estimulación de rama izquierda como terapia de resincronización. Diferencias por sexo en la respuesta e impacto sobre el remodelado ventricular
- Miguel Sánchez Velázquez, Pablo González Alirangues, Carlos García Jiménez, Enrique Cadaval Romero, Carla Jiménez Martínez, Pablo Escario Gómez, Enrique Caballero Bautista, Silvia Munárriz Delgado, Pedro Manuel Solana Galan, José Amador Rubio Caballero, Elena Esteban Paul, Fernando Martín Tomé, Raquel Campuzano Ruiz, Javier Botas Rodríguez y Carolina Ortiz Cortés
Servicio de Cardiología. Hospital Universitario Fundación de Alcorcón, Madrid, España.
- 5021-8. Impacto en la mortalidad por todas las causas de la fragmentación del complejo QRS antes y después de la terapia de resincronización en pacientes con insuficiencia cardiaca y fracción de eyección reducida
- Carlos Rodríguez López1, Lara de Miguel García1, Marcelino Cortés García2, Jorge Balaguer Germán1, José María Romero Otero1, Ana Venegas Rodríguez1, Francisco de Asís Díaz Cortegana1, María Loreto Bravo Calero1, Carla Lázaro Rivera1, Cristina Aguilera Agudo1, Camila Sofía García Talavera3, Ana María Pello Lázaro1, Álvaro Aceña Navarro1, José Tuñón Fernández1 y José Manuel Rubio Campal1
1Cardiología. Hospital Universitario Fundación Jiménez Díaz, Madrid, España, 2Hospital Universitario Fundación Jiménez Díaz, Madrid, España y 3Cardiología. Complejo Hospitalario San Millán-San Pedro, Logroño (La Rioja), España.
- 5021-9. Estimulación fisiológica en rama izquierda como terapia de resincronización cardiaca. Resultados a corto plazo y predictores de buena respuesta
- Pablo González Alirangues, Carlos García Jiménez, Miguel Sánchez Velázquez, Enrique Cadaval Romero, Enrique Caballero Bautista, Pablo Escario Gómez, Silvia Munarriz Delgado, Pedro Manuel Solana Galán, Carla Jiménez Martínez, José Amador Rubio Caballero, Elena Esteban Paul, María Jesús López Sainz, Raquel Campuzano Ruiz, Javier Botas Rodríguez y Carolina Ortiz Cortés
Servicio de Cardiología. Fundación Hospital Alcorcón, Alcorcón (Madrid), España.
Más comunicaciones de los autores
-
Arbas Redondo, Emilio
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6028-156 - Influencia del pretratamiento antiplaquetario en la estrategia de revascularización en pacientes con síndrome coronario agudo sin elevación del segmento ST
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6048-320 - Impacto pronóstico de la fibrilación o flúter auricular en pacientes con SCASEST: subanálisis del registro IMPACT-TIMING-GO
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
-
Aroca Peinado, Ángel
- 6106-10 - ¿Es diferente trasplantar ventrículos únicos fracasados en los adultos que en la población infantil?
- 4015-3 - Cambio de dimensiones y parámetros de función sistólica ventricular derecha tras implante de prótesis pulmonar biológica en pacientes con cardiopatías congénitas que afectan al tracto de salida del ventrículo derecho
- 4015-2 - Correlación entre variables ecocardiográficas y resonancia magnética para evaluar la fracción de eyección del ventrículo derecho en pacientes con cardiopatías congénitas que afectan al corazón derecho
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
-
Canales Muñoz, Lucía
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6041-253 - Estudio en la vida real de los primeros pacientes con inclisirán en una unidad de rehabilitación cardiaca
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
-
Cid Menéndez, Adrián
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- González Fernández, Óscar
-
Iniesta Manjavacas, Ángel Manuel
- 6113-16 - Diseño y justificación de la creación de una plataforma nacional multicéntrica para el estudio de la enfermedad inflamatoria del miocardio: cohorte Pre-MYO
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6019-114 - Cohorte nacional de sospecha de miocarditis Pre-MYO: características basales de los 100 primeros casos
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
-
Lara García, Alejandro
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6041-253 - Estudio en la vida real de los primeros pacientes con inclisirán en una unidad de rehabilitación cardiaca
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
-
Marco Clement, Irene
- 5012-9 - Insuficiencia cardiaca en la mujer: ¿cuál es el papel de la edad?
- 6103-2 - ¿Qué pronóstico tienen los pacientes más añosos con insuficiencia cardiaca con fracción de eyección reducida?
- 6103-4 - Superancianos: evolución de los pacientes más añosos tras una descompensación de insuficiencia cardiaca
- 6124-4 - Importancia de la disfunción ventricular derecha en el pronóstico de los pacientes con insuficiencia cardiaca
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6068-428 - Utilidad del score BAN-ADHF como predictor de la evolución intrahospitalaria y el pronóstico al alta de los pacientes con insuficiencia cardiaca aguda
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6006-34 - Uso de la cuádruple terapia en pacientes complejos tras una hospitalización por insuficiencia cardiaca: implementación de las nuevas guías de práctica clínica y factores limitantes
- 6024-131 - ¿Podemos mejorar el manejo de nuestros mayores?: optimización del tratamiento en pacientes añosos con insuficiencia cardiaca con fracción de eyección reducida
-
Merás Colunga, Pablo
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 4011-6 - Resultados inmediatos y a medio plazo de valve-in-valve pulmonar con prótesis Sapien 3 en pacientes con cardiopatías congénitas
- 6106-2 - Análisis de la frecuencia y relevancia clínica del diagnóstico de cardiopatías congénitas en la edad adulta
- 4015-3 - Cambio de dimensiones y parámetros de función sistólica ventricular derecha tras implante de prótesis pulmonar biológica en pacientes con cardiopatías congénitas que afectan al tracto de salida del ventrículo derecho
- 4015-7 - Resultados del implante valvular pulmonar percutáneo tras 10 años de experiencia
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 4015-2 - Correlación entre variables ecocardiográficas y resonancia magnética para evaluar la fracción de eyección del ventrículo derecho en pacientes con cardiopatías congénitas que afectan al corazón derecho
- 6106-6 - Resultados del implante percutáneo de válvula pulmonar en el tracto de salida del ventrículo derecho nativo: comparación de válvulas expandibles con balón versus autoexpandibles
- 6106-3 - Estudio epidemiológico de trastornos psiquiátricos en una cohorte de pacientes con cardiopatía congénita. Análisis de prevalencia y factores de riesgo
- 5006-9 - Dispositivos fenestrados de fabricación propia para el cierre de defectos cardiacos congénitos. Serie de casos
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
-
Moreno Gómez, José Raúl
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 4011-6 - Resultados inmediatos y a medio plazo de valve-in-valve pulmonar con prótesis Sapien 3 en pacientes con cardiopatías congénitas
- 6106-2 - Análisis de la frecuencia y relevancia clínica del diagnóstico de cardiopatías congénitas en la edad adulta
- 5011-10 - Nuevos actores en la miopatía auricular del corazón con insuficiencia cardiaca
- 4005-7 - Factores predictivos de trombosis del stent aguda y tardía. Datos del ensayo aleatorizado TOTAL
- 4015-7 - Resultados del implante valvular pulmonar percutáneo tras 10 años de experiencia
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-2 - Terapia dirigida por catéter en la tromboembolia pulmonar de alto riesgo y contraindicación para fibrinolisis sistémica: un estudio comparativo
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 5004-2 - Evaluación del impacto del uso de vaina dirigible y filtros de burbujas en la incidencia de lesiones cerebrales tras ablación de FA
- 5004-8 - Electrogramas de alta frecuencia y baja amplitud en ritmos con dirección opuesta son consistentes regionalmente y discriminan sitios de terminación de taquicardia auricular
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 5009-12 - Trombosis del stent tras SCACEST: incidencia y factores de riesgo en la práctica habitual. Datos del estudio aleatorizado TOTAL
- 4016-4 - Identificación del istmo de conducción crítica de los circuitos de taquicardia auricular macrorreentrante mediante electrogramas de alta frecuencia en zonas de bajo voltaje
- 6106-6 - Resultados del implante percutáneo de válvula pulmonar en el tracto de salida del ventrículo derecho nativo: comparación de válvulas expandibles con balón versus autoexpandibles
- 4016-6 - Discriminación de sitios locales de terminación de taquicardia ventricular mediante electrogramas regionales de alta frecuencia y baja amplitud durante el ritmo sinusal
- 6106-3 - Estudio epidemiológico de trastornos psiquiátricos en una cohorte de pacientes con cardiopatía congénita. Análisis de prevalencia y factores de riesgo
- 5006-9 - Dispositivos fenestrados de fabricación propia para el cierre de defectos cardiacos congénitos. Serie de casos
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6116-9 - Balón liberador de fármaco en lesiones coronarias calcificadas: análisis de resultados clínicos y angiográficos
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 5020-1 - Modera
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 4029-3 - Resultados comparativos de ELCA, IVL y rotablator en el tratamiento de nódulos de calcio: subestudio del ensayo clínico ROLLERCOASTR
- 6082-500 - Adherencia y tolerancia al seguimiento ECG mediante trasmisión transtelefónica diaria tras ablación de fibrilación auricular
- 6114-5 - Registro PRECISA. Estudio comparativo entre dos generaciones evolutivas de bioprótesis aórtica: resultados clínicos y hemodinámicos a corto y largo plazo
- 6118-14 - Resultados preliminares en España del registro internacional EMBOL-AF sobre embolismo sistémico asociado a la ablación de fibrilación auricular
- 6030-179 - Resultados del acceso femoral contra el acceso alternativo en el implante de válvula aórtica
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6116-10 - Resultados clínicos a medio y largo plazo de los stents coronarios recubiertos: un metaanálisis moderno
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6028-155 - Trombosis tardía del stent: incidencia y predictores en la práctica actual. Subestudio del ensayo aleatorizado TOTAL
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6118-8 - Identificación de zonas de desaceleración durante ritmo sinusal para la localización de istmos de críticos en taquicardias auriculares izquierdas macrorrentrantes
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
-
Peña Conde, Laura
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
-
Ponz de Antonio, Inés
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6106-10 - ¿Es diferente trasplantar ventrículos únicos fracasados en los adultos que en la población infantil?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 4014-6 - Utilidad del CA125 y NT-proBNP para evaluar la congestión en insuficiencia cardiaca crónica; subestudio del registro nacional CARDIOREN
-
Rodríguez Chaverri, Adriana
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
-
Rosillo Rodríguez, Sandra
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
-
Vila García, Joaquín
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6041-253 - Estudio en la vida real de los primeros pacientes con inclisirán en una unidad de rehabilitación cardiaca
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
