SEC 2024 - El Congreso de la Salud Cardiovascular
Introducción
Dr. José María de la Torre Hernández
Presidente del Comité Científico del Congreso. Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado completo de comunicaciones
Índice de autores
6043. Dispositivos de asistencia circulatoria de corta duración
6043-287. Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
1Servicio de Cardiología y 2Unidad de Enfermedades Infecciosas. Hospital Universitario La Paz, Madrid, España.
Introducción y objetivos: El uso de ECMO venoarterial (VA) es frecuente en las Unidades de Cuidados Agudos Cardiológicos (UCAC), si bien estos dispositivos no están exentos de complicaciones. El objetivo de este trabajo es analizar las complicaciones infecciosas (CI) en los pacientes con ECMO-VA periférico de inserción percutánea e identificar los posibles factores relacionados.
Métodos: Análisis retrospectivo del registro prospectivo de pacientes ingresados en la UCAC con ECMO-VA periférico entre enero de 2023 y abril de 2024. Se realizó control de temperatura corporal durante mínimo 72 horas en todos los pacientes y para el diagnóstico de infecciones se utilizaron los criterios de la European Centre for Disease Prevention and Control.
Resultados: De los 32 pacientes a los que se le implantó ECMO-VA, se incluyeron 27 en el análisis [tabla A]. Se excluyeron 3 del análisis por presentar infección previa al implante y 2 por no disponer de datos suficientes. Todos los implantes fueron percutáneos en sala de hemodinámica, el 70% en situación de parada cardiaca. La supervivencia al alta de la UCAC fue del 48,1%, el 61,5% con una evolución neurológica normal (CPC 1). El 100% recibieron profilaxis antibiótica en el implante. El antibiótico más usado fue la daptomicina (88,9%) [figura A]. 13 pacientes (48,1%) desarrollaron infección a una mediana de 6 días (3-10), siendo la neumonía nosocomial la más frecuente (60%), seguida de la sepsis (40%). No se documentaron infecciones en el sitio de punción de las cánulas. El 76,9% de las infecciones tuvieron diagnóstico microbiológico confirmado [figura B]. Se analizó la asociación de diferentes variables clínicas y analíticas con el desarrollo de infección [tabla B]. Ni la proteína C reactiva (PCR) ni la procalcitonina (PCT) mostraron diferencias entre grupos. El tiempo hasta la retirada de ECMO se asoció con menor incidencia de infección.
|
A. Características basales. B. Análisis de variables y su asociación con el riesgo de infección |
||||
|
A. Características basales (n = 27) |
||||
|
Variable |
N (%)/mediana (IQR) |
|||
|
Edad |
60,7 (53,69-66,50) |
|||
|
Sexo |
||||
|
Varón |
24 (88,9%) |
|||
|
Mujer |
3 (11,1%) |
|||
|
Factores de riesgo cardiovascular |
||||
|
Diabetes mellitus tipo 2 |
4 (14,8%) |
|||
|
Dislipemia |
10 (37,0%) |
|||
|
Hipertensión arterial |
12 (44,4%) |
|||
|
Cardiopatía isquémica previa |
5 (18,5%) |
|||
|
Motivo del implante |
||||
|
Parada cardiaca EH (ECMO-RCP) |
9 (33,3%) |
|||
|
Parada cardiaca IH (ECMO-RCP) |
10 (37,0%) |
|||
|
Primer ritmo desfibrilable |
8 (29,6%) |
|||
|
Primer ritmo no desfibrilable |
2 (7,4%) |
|||
|
Tormenta arrítmica refractaria |
3 (11,1%) |
|||
|
Shock cardiogénico por IAM |
2 (7,4%) |
|||
|
Shock cardiogénico no IAM |
1 (3,7%) |
|||
|
Complicación mecánica IAM (CIV) |
1 (3,7%) |
|||
|
Tamaño cánula arterial |
||||
|
15 French |
21 (77,7%) |
|||
|
17 French |
6 (22,2%) |
|||
|
Implante de una segunda asistencia circulatoria |
10 (37,0%) |
|||
|
BCIAo |
9 (33,3%) |
|||
|
Impella |
1 (3,7%) |
|||
|
Nivel de lactato sérico al momento del implante |
10,60 (6,75-14,00) |
|||
|
ECMO-RCP |
13,20 (10,10-16,34) |
|||
|
Otros |
4,80 (1,80-6,75) |
|||
|
pH sérico en el momento del implante |
7,14 (6,95-7,3) |
|||
|
ECMO-RCP |
7,01 (6,92-7,19) |
|||
|
Otros |
7,28 (7,18-7,31) |
|||
|
Días de ECMO |
4,4 (2,8-8,5) |
|||
|
Nutrición parenteral |
22 (81,5%) |
|||
|
Pronóstico |
||||
|
Vivos al alta de la UCAC |
13 (48,1%) |
|||
|
Vivos y Cerebral Performance Categories (CPC) Scale = 1 |
8 (61,5%) |
|||
|
B. Análisis de variables y su asociación con el riesgo de infección |
||||
|
Variable |
No infección |
Infección |
p |
|
|
Mediana (IQR) |
Mediana (IQR) |
|||
|
Edad (años) |
62,22 (57,73-67,62) |
58,52 (51,91-62,97) |
0,111 |
|
|
Leucocitos a las 72 h (× 109/l) |
9,96 (9,66-13,61) |
9,15 (6,94-17,35) |
0,488 |
|
|
Leucocitos a las 96 h (× 109/l) |
10,29 (9,79-10,80) |
11,58 (9,20-13,41) |
- |
|
|
PCR a las 72 h (mg/l) |
206,6 (192,8-220,4) |
170,6 (129,1-214,1) |
0,646 |
|
|
PCR a las 96 h (mg/l) |
206,8 (157,4-256,1) |
151,6 (112,9-212,0) |
0,377 |
|
|
PCT a las 72 h (ng/mll) |
4,54 (2,46-6,63) |
5,55 (1,02-12,43) |
0,567 |
|
|
Días de ECMO |
2,81 (1,68-3,89) |
6,58 (4,48-8,62) |
< 0,001 |
|
|
Días ventilación mecánica |
3 (1,25-10,5) |
13 (8-16) |
0,125 |
|
|
Días de ingreso en UCAC |
3,5 (1,8-9,7) |
20,66 (14,8-31,7) |
< 0,001 |
|
|
Variable |
No infección |
Infección |
p |
|
|
n (%) |
n (%) |
|||
|
ECMO-RCP |
71,40% |
76,90% |
0,745 |
|
|
TRS |
35,70% |
61,50% |
0,1796 |
|
|
NP |
64,20% |
100,00% |
0,017 |
|
|
Traqueostomía |
2 (18,2%) |
5 (38,5%) |
0,287 |
|
|
IQR: rango intercuartílico; EH: extrahospitalaria; IH: intrahospitalaria; ECMO-RCP: reanimación cardiopulmonar con ECMO; CIV: comunicación interventricular; PCR: proteína C reactiva; PCT: procalcitonina; UCAC: Unidad de Cuidados Agudos Cardiológicos; BCIAo: balón de contrapulsación intraaórtico; RCP: reanimación cardiopulmonar; TRS: terapia renal sustitutiva; NP: nutrición parenteral. |
||||
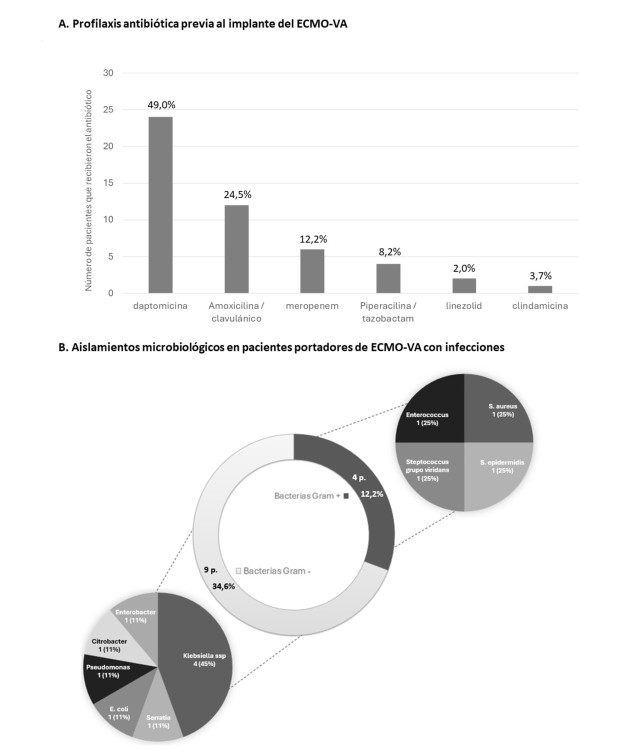
Resumen de infecciones en pacientes portadores de ECMO-VA.
Conclusiones: Las CI en pacientes con ECMO-VA suponen un reto diagnóstico, dada la respuesta inflamatoria sistémica que asocian. Los biomarcadores clásicos de CI no son buenos discriminadores. Las CI más frecuentes fueron la neumonía, seguida de la sepsis. Debemos destacar el alto rendimiento diagnóstico de los cultivos. Todos los implantes fueron percutáneos y no hubo CI en el sitio de inserción, ni siquiera en los implantes en parada cardiaca. Los factores asociados a las CI fueron los días de ECMO-VA y el uso de nutrición parenteral.
Comunicaciones disponibles de "6043. Dispositivos de asistencia circulatoria de corta duración"
- 6043-282. Función renal y pronóstico a 6 y 12 meses en pacientes ingresados por shock cardiogénico con necesidad de soporte circulatorio mecánico de corta duración
- Álvaro Luis Gamarra Lobato, Jorge Salamanca Viloria, Pablo Díez Villanueva, Río Jorge Aguilar Torres, Jorge Vázquez López-Ibor, Sofía Cuenca Parra, Fernando Rivero Crespo, Teresa Bastante Valiente, Javier Cuesta Cuesta, David del Val Martín, Juan Perich Krsnik y Fernando Alfonso Manterola
Servicio de Cardiología. Hospital Universitario de la Princesa, Madrid, España.
- 6043-283. Desarrollo de un programa de soporte circulatorio en un hospital terciario no trasplantador: experiencia inicial
- Mireia Llevadot Sesmilo, Elena Collado Lledó, Santiago Montero Aradas, Nabil El Ouaddi Azzaytouni, Ferrán Rueda Sobella, Daniel Casquete Sánchez, Carlos Labata Salvador, Marc Ferrer Massot, Teresa Oliveras Vilà, Antoni Bayés Genís y Cosme García García
Cardiología. Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona), España.
- 6043-284. Experiencia de soporte circulatorio con Impella en intervencionismo percutáneo de alto riesgo y shock cardiogénico
- Angie Tatiana Ariza Mosquera1, Fernando Sabatel-Pérez1, Ana Guerra-Librero2, Teresa Gil-Jiménez1, Manuel López-Pérez1, Gerardo Moreno-Terribas1 y Juan Caballero-Borrego1
1Cardiología. Hospital Clínico San Cecilio, Granada, España y 2Fundación para la Investigación Biosanitaria en Andalucía Oriental (FIBAO), Granada, España.
- 6043-285. Papel de la ecocardiografía transesofágica durante el destete de la membrana de oxigenación extracorpórea venoarterial: resultados de nuestro protocolo tras más de 10 años de experiencia
- Joffrey Eduardo Luján Valencia, José M. Cuesta Cosgaya, Marta Ruiz Lera y Virginia Burgos Palacios
Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España.
- 6043-286. Papel de la espectrofotometría cercana al infrarrojo en la detección de complicaciones vasculares en extremidades tras implante de soporte de oxigenación extracorpórea venoarterial tras shock cardiogénico: resultados de nuestro protocolo de actuación
- Joffrey Eduardo Luján Valencia, José Aurelio Sarralde Aguayo, J. Francisco Nistal Herrera y Ángela Canteli Álvarez
Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España.
- 6043-287. Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- Joaquín Vila García1, Emilio Arbas Redondo1, Alejandro Lara García1, Sandra Rosillo Rodríguez1, Lucía Canales Muñoz1, Juan Caro Codón1, Clara Ugueto Rodrigo1, Jesús Saldaña García1, Ricardo Martínez González1, Ana Torremocha López1, Pablo Merás Colunga1, Carlos Merino Argos1, Belén Loeches Yagüe2, Eduardo R. Armada Romero1 y José Raúl Moreno Gómez1
1Servicio de Cardiología y 2Unidad de Enfermedades Infecciosas. Hospital Universitario La Paz, Madrid, España.
- 6043-288. ECMO venoarterial en shock poscardiotomía y parada refractaria. ¿De mal en peor?
- Andrea Oña Orive, Sara Martín Paniagua, Mario García Fernández, Julio Ruiz Ruiz, Javier Tobar Ruíz, Alexander Stepanenko, Gonzalo Cabezón Villalba, Raquel Ramos Martínez, Gemma Pastor Báez, Alfredo García Cabello, J. Alberto San Román y María Plaza Martín
Servicio de Cardiología. Hospital Clínico Universitario de Valladolid, Valladolid, España.
- 6043-289. ECMO venoarterial en parada refractaria, ¿cuáles son las diferencias?
- María Plaza Martín, Andrea Oña Orive, Sara Martín Paniagua, David Carnicero Martínez, Ana Alicia Alañón Hernández, Javier Tobar Ruíz, Alexander Stepanenko, Gonzalo Cabezón Villalba, Raquel Ramos Martínez, Gemma Pastor Báez, Alfredo García Cabello y J. Alberto San Román
Hospital Clínico Universitario de Valladolid, Valladolid, España.
Más comunicaciones de los autores
-
Arbas Redondo, Emilio
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6048-320 - Impacto pronóstico de la fibrilación o flúter auricular en pacientes con SCASEST: subanálisis del registro IMPACT-TIMING-GO
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6028-156 - Influencia del pretratamiento antiplaquetario en la estrategia de revascularización en pacientes con síndrome coronario agudo sin elevación del segmento ST
-
Armada Romero, Eduardo R.
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6030-179 - Resultados del acceso femoral contra el acceso alternativo en el implante de válvula aórtica
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
-
Canales Muñoz, Lucía
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6041-253 - Estudio en la vida real de los primeros pacientes con inclisirán en una unidad de rehabilitación cardiaca
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
-
Caro Codón, Juan
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
-
Lara García, Alejandro
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6041-253 - Estudio en la vida real de los primeros pacientes con inclisirán en una unidad de rehabilitación cardiaca
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- Loeches Yagüe, Belén
-
Martínez González, Ricardo
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6118-8 - Identificación de zonas de desaceleración durante ritmo sinusal para la localización de istmos de críticos en taquicardias auriculares izquierdas macrorrentrantes
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 5004-8 - Electrogramas de alta frecuencia y baja amplitud en ritmos con dirección opuesta son consistentes regionalmente y discriminan sitios de terminación de taquicardia auricular
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 6028-155 - Trombosis tardía del stent: incidencia y predictores en la práctica actual. Subestudio del ensayo aleatorizado TOTAL
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 5009-12 - Trombosis del stent tras SCACEST: incidencia y factores de riesgo en la práctica habitual. Datos del estudio aleatorizado TOTAL
- 6118-13 - Correlación entre lesión size index (LSI) y caída de impedancia durante la ablación por radiofrecuencia de fibrilación auricular: impacto de la fuerza de contacto y duración la lesión
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 4016-4 - Identificación del istmo de conducción crítica de los circuitos de taquicardia auricular macrorreentrante mediante electrogramas de alta frecuencia en zonas de bajo voltaje
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 4005-7 - Factores predictivos de trombosis del stent aguda y tardía. Datos del ensayo aleatorizado TOTAL
- 4016-6 - Discriminación de sitios locales de terminación de taquicardia ventricular mediante electrogramas regionales de alta frecuencia y baja amplitud durante el ritmo sinusal
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6082-500 - Adherencia y tolerancia al seguimiento ECG mediante trasmisión transtelefónica diaria tras ablación de fibrilación auricular
-
Merás Colunga, Pablo
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 5006-9 - Dispositivos fenestrados de fabricación propia para el cierre de defectos cardiacos congénitos. Serie de casos
- 6106-3 - Estudio epidemiológico de trastornos psiquiátricos en una cohorte de pacientes con cardiopatía congénita. Análisis de prevalencia y factores de riesgo
- 6106-6 - Resultados del implante percutáneo de válvula pulmonar en el tracto de salida del ventrículo derecho nativo: comparación de válvulas expandibles con balón versus autoexpandibles
- 4015-2 - Correlación entre variables ecocardiográficas y resonancia magnética para evaluar la fracción de eyección del ventrículo derecho en pacientes con cardiopatías congénitas que afectan al corazón derecho
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 4015-7 - Resultados del implante valvular pulmonar percutáneo tras 10 años de experiencia
- 4015-3 - Cambio de dimensiones y parámetros de función sistólica ventricular derecha tras implante de prótesis pulmonar biológica en pacientes con cardiopatías congénitas que afectan al tracto de salida del ventrículo derecho
- 6106-2 - Análisis de la frecuencia y relevancia clínica del diagnóstico de cardiopatías congénitas en la edad adulta
- 4011-6 - Resultados inmediatos y a medio plazo de valve-in-valve pulmonar con prótesis Sapien 3 en pacientes con cardiopatías congénitas
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
-
Merino Argos, Carlos
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6106-3 - Estudio epidemiológico de trastornos psiquiátricos en una cohorte de pacientes con cardiopatía congénita. Análisis de prevalencia y factores de riesgo
- 6106-6 - Resultados del implante percutáneo de válvula pulmonar en el tracto de salida del ventrículo derecho nativo: comparación de válvulas expandibles con balón versus autoexpandibles
- 4015-2 - Correlación entre variables ecocardiográficas y resonancia magnética para evaluar la fracción de eyección del ventrículo derecho en pacientes con cardiopatías congénitas que afectan al corazón derecho
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 4015-3 - Cambio de dimensiones y parámetros de función sistólica ventricular derecha tras implante de prótesis pulmonar biológica en pacientes con cardiopatías congénitas que afectan al tracto de salida del ventrículo derecho
- 6106-2 - Análisis de la frecuencia y relevancia clínica del diagnóstico de cardiopatías congénitas en la edad adulta
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 4015-7 - Resultados del implante valvular pulmonar percutáneo tras 10 años de experiencia
-
Moreno Gómez, José Raúl
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 4011-6 - Resultados inmediatos y a medio plazo de valve-in-valve pulmonar con prótesis Sapien 3 en pacientes con cardiopatías congénitas
- 6106-2 - Análisis de la frecuencia y relevancia clínica del diagnóstico de cardiopatías congénitas en la edad adulta
- 5011-10 - Nuevos actores en la miopatía auricular del corazón con insuficiencia cardiaca
- 4005-7 - Factores predictivos de trombosis del stent aguda y tardía. Datos del ensayo aleatorizado TOTAL
- 4015-7 - Resultados del implante valvular pulmonar percutáneo tras 10 años de experiencia
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-2 - Terapia dirigida por catéter en la tromboembolia pulmonar de alto riesgo y contraindicación para fibrinolisis sistémica: un estudio comparativo
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 5004-2 - Evaluación del impacto del uso de vaina dirigible y filtros de burbujas en la incidencia de lesiones cerebrales tras ablación de FA
- 5004-8 - Electrogramas de alta frecuencia y baja amplitud en ritmos con dirección opuesta son consistentes regionalmente y discriminan sitios de terminación de taquicardia auricular
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 5009-12 - Trombosis del stent tras SCACEST: incidencia y factores de riesgo en la práctica habitual. Datos del estudio aleatorizado TOTAL
- 4016-4 - Identificación del istmo de conducción crítica de los circuitos de taquicardia auricular macrorreentrante mediante electrogramas de alta frecuencia en zonas de bajo voltaje
- 6106-6 - Resultados del implante percutáneo de válvula pulmonar en el tracto de salida del ventrículo derecho nativo: comparación de válvulas expandibles con balón versus autoexpandibles
- 4016-6 - Discriminación de sitios locales de terminación de taquicardia ventricular mediante electrogramas regionales de alta frecuencia y baja amplitud durante el ritmo sinusal
- 6106-3 - Estudio epidemiológico de trastornos psiquiátricos en una cohorte de pacientes con cardiopatía congénita. Análisis de prevalencia y factores de riesgo
- 5006-9 - Dispositivos fenestrados de fabricación propia para el cierre de defectos cardiacos congénitos. Serie de casos
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6116-9 - Balón liberador de fármaco en lesiones coronarias calcificadas: análisis de resultados clínicos y angiográficos
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 5020-1 - Modera
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 4029-3 - Resultados comparativos de ELCA, IVL y rotablator en el tratamiento de nódulos de calcio: subestudio del ensayo clínico ROLLERCOASTR
- 6082-500 - Adherencia y tolerancia al seguimiento ECG mediante trasmisión transtelefónica diaria tras ablación de fibrilación auricular
- 6114-5 - Registro PRECISA. Estudio comparativo entre dos generaciones evolutivas de bioprótesis aórtica: resultados clínicos y hemodinámicos a corto y largo plazo
- 6118-14 - Resultados preliminares en España del registro internacional EMBOL-AF sobre embolismo sistémico asociado a la ablación de fibrilación auricular
- 6030-179 - Resultados del acceso femoral contra el acceso alternativo en el implante de válvula aórtica
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6116-10 - Resultados clínicos a medio y largo plazo de los stents coronarios recubiertos: un metaanálisis moderno
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6028-155 - Trombosis tardía del stent: incidencia y predictores en la práctica actual. Subestudio del ensayo aleatorizado TOTAL
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6118-8 - Identificación de zonas de desaceleración durante ritmo sinusal para la localización de istmos de críticos en taquicardias auriculares izquierdas macrorrentrantes
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 6060-380 - Valor predictivo del remodelado del ventrículo sistémico por RMC en la transposición de grandes vasos operada con corrección fisiológica
-
Rosillo Rodríguez, Sandra
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6020-123 - Tromboembolia pulmonar aguda de alto riesgo en la mujer embarazada: alternativas percutáneas a la fibrinolisis sistémica
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
-
Saldaña García, Jesús
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5004-2 - Evaluación del impacto del uso de vaina dirigible y filtros de burbujas en la incidencia de lesiones cerebrales tras ablación de FA
- 5004-8 - Electrogramas de alta frecuencia y baja amplitud en ritmos con dirección opuesta son consistentes regionalmente y discriminan sitios de terminación de taquicardia auricular
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 4016-4 - Identificación del istmo de conducción crítica de los circuitos de taquicardia auricular macrorreentrante mediante electrogramas de alta frecuencia en zonas de bajo voltaje
- 4016-6 - Discriminación de sitios locales de terminación de taquicardia ventricular mediante electrogramas regionales de alta frecuencia y baja amplitud durante el ritmo sinusal
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6049-327 - Utilización de la tomografía coronaria en el estudio del dolor torácico, experiencia de un hospital terciario
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6116-9 - Balón liberador de fármaco en lesiones coronarias calcificadas: análisis de resultados clínicos y angiográficos
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6118-8 - Identificación de zonas de desaceleración durante ritmo sinusal para la localización de istmos de críticos en taquicardias auriculares izquierdas macrorrentrantes
- 6118-13 - Correlación entre lesión size index (LSI) y caída de impedancia durante la ablación por radiofrecuencia de fibrilación auricular: impacto de la fuerza de contacto y duración la lesión
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
-
Torremocha López, Ana
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 5015-4 - Tratamiento de la tromboembolia pulmonar aguda mediante catéter de tromboaspiración de gran calibre: resultados de un centro desde sus inicios
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 5005-10 - ¿Cuál es el papel de la resonancia cardiaca en la parada cardiorrespiratoria de etiología no isquémica inicialmente?
- 6105-7 - Tormenta arrítmica: estudio electrofisiológico y ablación soportado por dispositivos de asistencia ventricular. Una serie de casos
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6116-9 - Balón liberador de fármaco en lesiones coronarias calcificadas: análisis de resultados clínicos y angiográficos
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6004-6 - Muerte súbita cardiaca en jóvenes: incidencia, diagnóstico y supervivencia en un centro terciario
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6004-5 - Fibrilación ventricular idiopática: etiologías ocultas durante el seguimiento a largo plazo
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-16 - Miocardiopatía inducida por metanfetamina. Cohorte descriptiva en un hospital terciario
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6110-3 - Valor pronóstico de un score coronario igual a cero en pacientes con dolor torácico. Experiencia de un hospital terciario
-
Ugueto Rodrigo, Clara
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6028-151 - Más allá de la coronariografía: la hemorragia intraplaca coronaria
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
-
Vila García, Joaquín
- 6105-11 - Utilidad de la cinética de los biomarcadores en el diagnóstico de la neumonía precoz y tardía en los pacientes con parada cardiaca recuperada
- 5021-2 - Resultados del programa de trasplante cardiaco en cardiopatías congénitas del adulto de un centro de tercer nivel
- 6103-10 - Visión de la atención cardiológica al paciente octogenario: ¿somos agresivos con los pacientes octogenarios que ingresan en la unidad de cuidados agudos cardiológicos?
- 5015-8 - Factores predictores de neumonía precoz y tardía en pacientes post parada cardiaca recuperada
- 5015-9 - Experiencia del uso de dispositivos de cierre vascular con tapón de colágeno en la retirada del ECMO-VA periférico: ¿es posible disminuir las complicaciones vasculares?
- 6105-9 - Neumonía precoz y tardía en pacientes posparada cardiaca recuperada: ¿realmente son entidades distintas?
- 6108-6 - VExUS como herramienta para identificar la congestión en la unidad de cuidados agudos cardiológicos
- 5010-8 - Uso del Impella CP en el shock cardiogénico secundario a infarto agudo de miocardio con elevación del segmento ST: ¿son los resultados del estudio Danger Shock comparables a la práctica clínica?
- 6072-456 - El derrame pericárdico como factor pronóstico en el paciente con insuficiencia cardiaca descompensada: ¿le damos la importancia que merece?
- 6038-230 - Nuevos horizontes en el riesgo cardiovascular residual: ¿es el icosapento de etilo un fármaco aplicable a nuestra práctica clínica real?
- 6043-287 - Complicaciones infecciosas en pacientes con ECMO-VA periférico de canulación percutánea: ¿ventaja o desventaja?
- 6050-336 - ¿Optimizamos el uso de antibióticos en pacientes posparada cardiaca recuperada?
- 6016-87 - Revascularización del síndrome coronario agudo en octogenarios: comparación en la vida real con el estudio MOSCA-FRAIL
- 6041-277 - Índice FIB4 como marcador de fibrosis hepática en una población de prevención secundaria
- 4027-4 - Programas de rehabilitación cardiaca presenciales vs virtuales. ¿Son todavía necesarios los test de esfuerzo previos a la inclusión?
- 6041-253 - Estudio en la vida real de los primeros pacientes con inclisirán en una unidad de rehabilitación cardiaca
- 6122-7 - Complicaciones precoces en pacientes con cardiopatía congénita compleja sometidos a trasplante cardiaco
- 6069-434 - Factores de riesgo y resultados de la aspergilosis invasiva en pacientes con cardiopatías congénitas receptores de trasplante cardiaco
- 6039-238 - Aplicabilidad de la indicación de semaglutida evaluada en el estudio SELECT en una muestra de pacientes ingresados en planta de hospitalización de cardiología
- 6050-335 - Comportamiento de los parámetros de oxigenación en los pacientes con neumonía precoz y tardía tras parada cardiaca recuperada
- 6030-188 - Plaquetopenia tras el implante percutáneo de válvula aórtica: ¿impacta en el pronóstico del paciente?
- 6006-28 - ¿Es el icosapento de etilo un fármaco aplicable a los pacientes de la vida real atendidos por cardiología?
- 6060-383 - Diagnóstico etiológico en una cohorte de MINOCA en la vida real: experiencia clínica retrospectiva en un periodo de 5 años
- 6117-12 - Características demográficas, clínicas y mortalidad intrahospitalaria de una cohorte de MINOCA: análisis retrospectivo y comparativo
- 6010-47 - Utilización de la tomografía coronaria en el diagnóstico del dolor torácico o disnea, ¿existe una perspectiva de género?
- 6041-276 - Evaluación del impacto de un programa de rehabilitación cardiaca en la mejoría de la resistencia a la insulina medida por el índice triglicéridos y glucosa (índice TyG)
- 4004-7 - Evaluando el riesgo de eventos cardiovasculares en pacientes con discordancia cLDL/Apolipoproteína B: un giro inesperado
