SEC 2018 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Arturo Evangelista Masip
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6033. Intervencionismo en cardiopatía estructural y prótesis valvulares
6033-410. tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
Introducción y objetivos: El cierre percutáneo de la orejuela izquierda (CPOI) constituye una alternativa terapéutica segura en pacientes con fibrilación auricular no valvular (FANV) y contraindicación para anticoagulación. Sin embargo, el esquema antitrombótico después del procedimiento no está claramente establecido.
Métodos: Se incluyeron 74 pacientes consecutivos con FANV referidos a nuestro centro para CPOI entre marzo de 2012 y diciembre de 2017. Se evaluó el tratamiento antitrombótico al alta y aparición de eventos durante el seguimiento.
Resultados: Las indicaciones de CPOI más frecuentes fueron: sangrado digestivo (38%), hemorragia intracraneal (28%) e ictus embólico de repetición (27%). La edad media fue de 65,1 ± 26,8 años, siendo 49 (66%) varones y 34 (46%) tenían antecedente de ictus. La puntuación media de la escala CHA2DS2-VASc fue de 4,6 ± 1,6 y de la escala HAS-BLED de 3,3 ± 1,0. El intervencionismo se llevó a cabo de forma exitosa en 71(96%) pacientes. La doble antiagregación (TAPD) fue la estrategia más frecuentemente empleada al alta (63%). En el subgrupo con ictus embólicos de repetición (15%), se prescribió anticoagulación (ACO) asociada a un fármaco antiagregante. En aquéllos con bajo riesgo hemorrágico (HAS-BLED de 1 a 3) se optó por triple tratamiento (representaban un 7% de la muestra). En último lugar, la antiagregación simple (SAPT) fue la estrategia empleada en el subgrupo con mayor riesgo hemorrágico (HAS-BLED medio de 4,3 ± 2,2) que incluía 9 (13%) pacientes. El tiempo de seguimiento medio fue de 13,5 ± 9,3 meses. Durante el mismo se detectaron 19(27%) complicaciones hemorrágicas (84% en relación con sangrado digestivo). La mayoría de los pacientes que desarrollaron estas complicaciones (89%) tenían indicación de CPOI por eventos hemorrágicos, mientras que solo 2(11%) la tenían por ictus isquémicos múltiples. En todos ellos, la estrategia antitrombótica elegida al alta había consistido en doble o simple antiagregación. No hubo ictus isquémicos de origen cardioembólico durante el seguimiento ni se detectó trombosis asociada al dispositivo en el ecocardiograma transesofágico a los 6 meses.
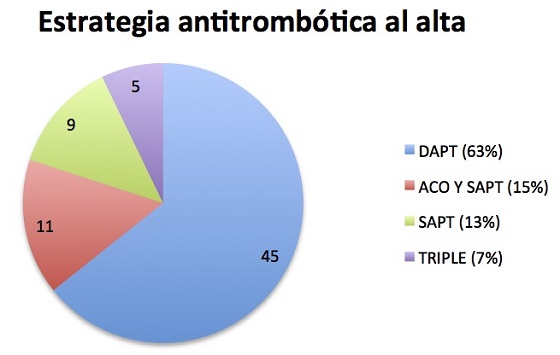
Conclusiones: En nuestra muestra, el CPOI constituye un procedimiento seguro y efectivo en la prevención de eventos embólicos en pacientes con FANV. La elección individualizada del esquema antitrombótico al alta es crucial para minimizar las complicaciones hemorrágicas especialmente en los pacientes de alto riesgo.
Comunicaciones disponibles de "Intervencionismo en cardiopatía estructural y prótesis valvulares"
- 6033-408. la escala de HAS-BLED es un pobre predictor de sangrados en pacientes de 80 o más años con contraindicaciones para anticoagulantes a los que se realiza cierre de orejuela izquierda. Registro Ibérico II
- José Ramón López-Mínguez1, Juan Manuel Nogales-Asensio1, Eduardo Infante de Oliveira2, Vasco de Gama Ribeiro3, Rafael Ruiz-Salmerón1, Dabit Arzamendi-Aizpurua1, Marco Costa1, Hipólito Gutiérrez-García1, José Antonio Fernández-Díaz1, Victoria Martín-Yuste1, Ignacio Cruz-González1, Andrés Íñiguez-Romo1, Raúl Moreno-Gómez1 y Fernando Alfonso-Manterola1, del 1Hospital Universitario Infanta Cristina, Badajoz, 2Hospital de Santa María, Lisboa (Portugal) y 3Centro Hospitalario Vila Nova de Gaia, Oporto (Portugal).
- 6033-409. Implante de bioprótesis en posición pulmonar en pacientes adultos con reparación previa del tracto de salida del ventrículo derecho
- Luis Fernández González, Roberto Blanco Mata, Koldo García San Román, Juan Carlos Astorga Burgo, Aída Acin Labarta, M. Jesús Arriola Meabe, Larraitz Orive Melero, Miguel García Pumarino, José Miguel Galdeano Miranda y Juan Carlos Alcíbar Villa, del Hospital de Cruces, Barakaldo (Vizcaya).
- 6033-410. tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- María Plaza Martín, Luisa Salido Tahoces, Covadonga Fernández Golfín, José Julio Jiménez Nácher, Amparo Esteban Peris, Ana Ayala Carbonero, Javier Ramos Jiménez, Sergio Hernández Jiménez, José Luis Mestre Barceló, Rosa Ana Hernández Antolín, Ana Pardo Sanz, María Valverde Gómez, Vanesa Cristina Lozano Granero, Marina Pascual Izco y José Luis Zamorano Gómez, del Hospital Universitario Ramón y Cajal, Madrid.
- 6033-411. Nuestra experiencia en el cierre percutáneo de defectos del septo interventricular perimembranosos, cambio de paradigma desde la introducción del nuevo dispositivo Nit Occlud
- Luis Fernández González, Roberto Blanco Mata, Koldo García San Román, Juan Carlos Astorga Burgo, Aída Acin Labarta, Miguel García Pumarino, M. Jesús Arriola Meabe, José Miguel Galdeano Miranda y Juan Carlos Alcíbar Villa, del Hospital de Cruces, Barakaldo (Vizcaya).
- 6033-412. Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
- Ana Pardo Sanz1, Luisa Salido Tahoces1, Paola Purita2, David del Val Martín1, Sergio Hernández Jiménez1, José Luis Mestre Barceló1, Ana Ayala1, Covadonga Fernández Golfín1, Rosana Hernández-Antolín1 y José Luis Zamorano Gómez1, del 1Hospital Universitario Ramón y Cajal, Madrid y 2Universidad de Padua, Veneto (Italia).
- 6033-413. Pronóstico de pacientes nonagenarios con estenosis aórtica grave tras implante de prótesis aórtica transfemoral
- Ana Pardo Sanz1, Luisa Salido Tahoces1, Paola Purita2, Álvaro Marco del Castillo1, José Luis Mestre Barceló1, David del Val Martín1, Sergio Hernández Jiménez1, Manuel Jiménez Mena1, Rosana Hernández-Antolín1 y José Luis Zamorano Gómez1, del 1Hospital Universitario Ramón y Cajal, Madrid y 2Universidad de Padua, Veneto (Italia).
- 6033-414. Seguimiento a largo plazo de una cohorte prospectiva de 46 pacientes con cierre de orejuela izquierda mediante dispositivo percutáneo tipo Amplatzer
- Adrián Rivas Pérez, Guillermo Galeote, Andrea Vélez Salas, José María García de Veas, Santiago Jiménez Valero, Ángel Sánchez Recalde, Raúl Moreno y José Luis López-Sendón, del Hospital Universitario La Paz, Madrid.
- 6033-415. Valor pronóstico de la PCR-us tras implante de válvula aórtica percutánea
- Pablo Antúnez Muíños1, Diego Iglesias Álvarez1, Diego López Otero1, Rocío González Ferreiro2, Adrián Cid Menéndez1, Belén Cid Álvarez1, Xoan Sanmartín Pena1, Ramiro Trillo Nouche1 y José Ramón González Juanatey1, del 1Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña) y 2Complejo Asistencial Universitario de Salamanca, Salamanca.
- 6033-416. Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- Ana Pardo Sanz1, Luisa Salido Tahoces1, Paola Purita2, José Luis Mestre Barceló1, Ana Ayala1, Covadonga Fernández Golfín1, Manuel Jiménez Mena1, Álvaro Marco del Castillo1, Rosa Ana Hernández Antolín1 y José Luis Zamorano Gómez1, del 1Hospital Universitario Ramón y Cajal, Madrid y 2Universidad de Padua, Veneto (Italia).
- 6033-417. Relevancia clínica y pronóstico de la presencia de hipertensión pulmonar en pacientes con estenosis aórtica grave sometidos a prótesis percutánea
- Ana Pardo Sanz1, Ciro Santoro2, Rocío Hinojar1, Luisa Salido Tahoces1, Ana García Martín1, Paola Purita3, Ariana González1, Rosana Hernández-Antolín1, José Luis Zamorano1 y Covadonga Fernández Golfín1, del 1Hospital Universitario Ramón y Cajal, Madrid, 2Hospital Universitario Federico II, Nápoles (Italia) y 3Universidad de Padua, Veneto (Italia).
- 6033-418. Cierre percutáneo del foramen oval permeable. Indicaciones y resultados en un centro terciario
- Juan Carlos López-Azor García, Ricardo Sanz-Ruiz, Fernando Sarnago-Cebada, Raquel Prieto Arévalo, Pablo Ávila Alonso, Carolina Devesa Cordero, Raquel Yotti Álvarez, José María Oliver y Francisco Fernández-Avilés, del Hospital General Universitario Gregorio Marañón, Madrid.
- 6033-419. Implante percutáneo de válvula aórtica. ¿Existen diferencias de sexo?
- Corabel Méndez Vargas, Francisco Bosa Ojeda, Geoffrey Yanes Bowden, Julio Jesús Ferrer Hita, Alejandro Sánchez-Grande Flecha, Manuel J. Vargas Torres, Miguel Leiva Gordillo, Veena Moti Amarnani Amarnani, Pablo Jorge Pérez y Marta María Martín Cabeza, del Complejo Hospitalario Universitario de Canarias, San Cristóbal de La Laguna (Tenerife).
- 6033-420. Valvuloplastia percutánea mitral guiada por ecografía intracavitaria. La experiencia de nuestro centro
- Pau Rello Sabaté, Gerard Martí, Imanol Otaegui, Vicenç Serra, Neus Bellera, Enric Domingo, Bruno García del Blanco, David García Dorado y Bernat Serra, del Hospital Vall d'Hebron, Barcelona.
- 6033-421. El implante de prótesis transcatéter aórticas (TAVI) en pacientes con fracción de eyección del ventrículo izquierdo (FEVI) gravemente reducida. La experiencia de nuestro centro
- Pau Rello Sabaté, Vicenç Serra, Gerard Martí, Imanol Otaegui, Neus Bellera, Enric Domingo, Bernat Serra, Bruno García del Blanco y David García Dorado, del Hospital Vall d'Hebron, Barcelona.
- 6033-422. Impacto de la revascularización coronaria en pacientes sometidos a implante de válvula aórtica transcatéter
- Alejandro Ávila Carrillo1, Diego López Otero1, Juan Carlos Sanmartín Pena1, Ana Belén Cid Álvarez1, Ramiro Trillo Nouche1, Fernando Gómez Peña1, Alfredo Redondo Diéguez1 y José Ramón González Juanatey2, del 1Hospital Clínico Universitario de Santiago, Santiago de Compostela (A Coruña) y 2Instituto de Investigación Sanitaria de Santiago (IDIS) y CIBERCV, Santiago de Compostela (A Coruña).
- 6033-423. Predictores de esterilidad de la válvula aórtica tras endocarditis infecciosa. Análisis preliminar de potenciales candidatos para TAVI
- Pablo Elpidio García Granja1, Ignacio J. Amat Santos1, Javier López1, Isidre Vilacosta2, Raquel Ladrón1, Carmen Olmos2, Itziar Gómez1 y J. Alberto San Román1, del 1Instituto de Ciencias del Corazón (ICICOR), Valladolid y 2Hospital Clínico San Carlos, Madrid.
- 6033-424. Implante percutáneo de prótesis nórtica en pacientes con estenosis aórtica grave y obesidad mórbida
- Leyre Álvarez Rodríguez1, Rocío González Ferreiro2, Diego López Otero1, Pablo Antúnez Muíños1, Adrián Cid-Menéndez1, Diego Iglesias-Álvarez1, Juan Carlos Sanmartín Pena1, Ana Belén Cid Álvarez1, Ramiro Trillo Nouche1 y José Ramón González Juanatey1, del 1Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña) y 2Hospital Clínico Universitario de Salamanca, Salamanca.
- 6033-425. Resultado inmediato y a medio plazo de la estenosis aórtica grave tratada mediante implante de prótesis percutánea Sapien 3 sin predilatación en una cohorte de 239 pacientes consecutivos
- Juan García-Lara1, Alicia Mateo-Martínez2, Eduardo Pinar-Bermúdez1, Gonzalo de la Morena Valenzuela1, Javier Castellote Varona1, Gunnar Leithold1, Javier Pérez-Copete1, Ginés Elvira-Ruiz1 y Juan Ramón Gimeno-Blanes1, del 1Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia) y 2Hospital Comarcal del Noroeste, Caravaca de la Cruz (Murcia).
- 6033-426. Importancia de la curva de aprendizaje en el implante de TAVI en un centro sin cirugía cardiaca in situ: ¡El problema es la experiencia, no la cirugía!
- Juan José Portero Portaz1, Jesús María Jiménez Mazuecos1, Antonio Gutiérrez Díez1, Arsenio Gallardo López1, Juan Gabriel Córdoba Soriano1, Vicente Ferrer Bleda1, María Isabel Barrionuevo Sánchez1, Miguel José Corbi Pascual1, Juan Carlos García López1 y José María Jiménez Vizuete2, del 1Servicio de Cardiología y 2Servicio de Anestesiología y Reanimación, Complejo Hospitalario Universitario, Albacete.
- 6033-427. Implante de válvula aórtica percutánea en pacientes de 85 años o más. Resultados a medio plazo
- Ricardo Rivera López, Lorena González Camacho, Miriam Jiménez Fernández, Vicente Alcalde Martínez, Joaquín Sánchez Gila, Eva Cabrera Borrego, José Antonio Ramírez-Hernández y Eduardo Molina Navarro, del Hospital Universitario Virgen de las Nieves, Granada.
- 6033-428. Una década de cierre percutáneo de foramen ovale permeable
- Jara Gayan Ordas1, Herbert Tejada Meza2, Álvaro Lambea Gil2, Juan Sánchez Rubio Lezcano2, Gabriel Galache Osuna2, María Lasala Alastuey2 y Marta López Ramón2, del 1Hospital Clínico Universitario Lozano Blesa, Zaragoza y 2Hospital Universitario Miguel Servet, Zaragoza.
- 6033-429. Implante valvular aórtico transcatéter y cardiopatía isquémica coexistente. ¿Implica mayor riesgo?
- Juan José Portero Portaz1, Jesús María Jiménez Mazuecos1, Antonio Gutiérrez Díez1, Arsenio Gallardo López1, Juan Gabriel Córdoba Soriano1, Vicente Ferrer Bleda1, Miguel José Corbi Pascual1, María Isabel Barrionuevo Sánchez1, Juan Carlos García López1 y José María Jiménez Vizuete2, del 1Servicio de Cardiología y 2Servicio de Anestesiología y Reanimación, Complejo Hospitalario Universitario, Albacete.
- 6033-430. Impacto actual de la radiación en el escenario del paciente coronario complejo y la cardiopatía estructural
- Álvaro Milán Pinilla, Juan Antonio Bullones Ramírez, Macarena Cano García, Jesús Álvarez Rubiera, Carlos Sánchez González y Cristóbal Urbano Carrillo, del Hospital Regional Universitario Carlos Haya, Málaga.
- 6033-431. Implante valve-in-valve de prótesis valvular percutánea en bioprótesis pulmonar disfuncionante
- Isaac Martínez Bendayán1, Fernando Rueda Núñez1, Beatriz Bouzas Zubeldia1, José Luis Zunzunegui Martínez2 y Nicolás Vázquez González1, del 1Complexo Hospitalario Universitario de A Coruña, A Coruña y 2Hospital General Universitario Gregorio Marañón, Madrid.
- 6033-432. Predictores de eventos en la evolución a largo plazo tras implante de válvula aórtica transcatéter
- Inmaculada Gómez Sánchez, Ana María Martínez Carapeto, Juan Manuel Nogales Asensio, Mercedes Merchán Cuenda, Bruno Limpo Bengla, Reyes González Fernández, Antonio Merchán Herrera y José Ramón López Mínguez, del Complejo Hospitalario Universitario de Badajoz, Badajoz.
- 6033-433. Reemplazo valvular tricuspídeo transcatéter para el tratamiento de la insuficiencia tricuspídea grave nativa: experiencia inicial con la bioprótesis NaviGate
- Luis Asmarats Serra1, François Dagenais1, Elisabeth Bédard1, Sergio Pasian1, Rebecca Hahn2, José Navia3 y Josep Rodés-Cabau1, del 1Quebec Heart and Lung Institute, Quebec (Canadá), 2Columbia University Medical Center, Nueva York (EE.UU.) y 3Cleveland Clinic, Ohio (EE.UU.).
- 6033-434. Necesidad de transfusión sanguínea tras el implante valvular aórtico percutáneo: predictores e impacto en el pronóstico
- Pablo José Antúnez Muiños1, Leyre Álvarez Rodríguez1, Adrián Cid Menéndez1, Diego Iglesias Álvarez1, Rocío González Ferreiro2, Diego López Otero1 y José Ramón González Juanatey1, del 1Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña) y 2Hospital Clínico Universitario de Salamanca, Salamanca.
- 6033-435. Papel de la retirada precoz del introductor venoso central y marcapasos transitorio tras el implante de una prótesis aórtica transcatéter
- Alejandro Travieso González1, Daniel Corrochano Diego2, Tania Sonia Luque Díaz1, Francisco Javier Noriega Sanz1, Carlos Ferrera Durán1, Pilar Jiménez Quevedo1, Luis Nombela Franco1 y Ana Viana Tejedor1, del 1Hospital Clínico San Carlos, Madrid y 2Hospital Severo Ochoa, Leganés (Madrid).
- 6033-436. Cierre transfemoral de dehiscencias mitrales en presencia de prótesis aórtica
- Leire Unzué Vallejo1, Eulogio García1, Rodrigo Teijeiro-Mestre1, Belén Díaz-Antón1, Francisco Javier Parra1, Francisco Rodríguez Rodrigo1, Belén Rubio Alonso2, Miguel Rodríguez del Río1 y Ángel González Pinto1, del 1Hospital Universitario de Madrid Montepríncipe, Madrid y 2Hospital Universitario Quirón, Madrid.
- 6033-437. Cierre percutáneo de fugas periprotésicas con utilización de varios dispositivos
- Leire Unzué Vallejo1, Eulogio García1, Belén Díaz-Antón1, Belén Rubio-Alonso2, Rodrigo Teijeiro-Mestre1, Francisco Javier Parra1, Francisco Rodríguez Rodrigo1 y Ángel González Pinto1, del 1Hospital Universitario de Madrid Montepríncipe, Madrid y 2Hospital Universitario Quirón, Madrid.
- 6033-438. El «índice de discongruencia», un indicador simple para predecir la infraexpansión protésica tras implante de válvula aórtica transcatéter
- Andrea Rueda Liñares1, José Alberto de Agustín Loeches2, Fabián Islas2, Luis Nombela-Franco2, Pilar Jiménez-Quevedo2, Pedro Marcos-Alberca2, Patricia Mahía2, Eduardo Pozo2, Antonio Fernández-Ortiz2, Miguel Ángel García-Fernández2, Carlos Macaya2 y Leopoldo Pérez de Isla2, del 1Hospital Central de la Defensa, Madrid y 2Hospital Clínico San Carlos, Madrid.
- 6033-439. Amiloidosis cardiaca senil en pacientes con estenosis aórtica candidatos a TAVI. Factores predictores de la enfermedad
- Cristina Aguilera Agudo, Juan Francisco Oteo Domínguez, Marta Cobo Marcos, Isabel Zegrí Reiriz, José Antonio Fernández Díaz, Arturo García Touchard, Rodrigo Estévez Loureiro, Susana Mingo Santos, Vanessa Moñivas Palomero, Jorge Manuel Solano-López Morel, Carlos Alberto Arellano Flores y Francisco Javier Goicolea Ruigómez, del Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 6033-440. 10 años de seguimiento de las primeras prótesis aórticas percutáneas. ¿Qué ha ocurrido con los pacientes y qué ha cambiado desde entonces?
- Adrián Rivas Pérez1, José María García de Veas1, Virginia Pascual Tejerina1, Guillermo Galeote1, Santiago Jiménez Valero1, Ángel Sánchez-Recalde1, Rosa González-Davia2, Ignacio Plaza3, Raúl Moreno1 y José Luis López-Sendón1, del 1Hospital Universitario La Paz, Madrid, 2Hospital Infanta Cristina, Parla (Madrid) y 3Hospital Infanta Sofía, San Sebastián de los Reyes (Madrid).
- 6033-441. Estudio comparativo de escalas de riesgo en pacientes sometidos a TAVI
- Ariana Gonzálvez García1, Soledad García Hernández1, Sara Casquero Domínguez1, Óscar Lagos Degrande1, Agustín Guisado Rasco2, Mónica Fernández Quero2, Ángel Sánchez González2, Luis S. Díaz de la Llera2, Manuel Villa Gil-Ortega2 y José M. Cubero Gómez2, del 1Hospital Universitario Virgen del Rocío, Sevilla y 2Unidad de Hemodinámica y Cardiología Intervencionista, Hospital Universitario Virgen del Rocío, Sevilla.
- 6033-442. Reingresos por insuficiencia cardiaca en el primer mes tras TAVI: perfil clínico, predictores e impacto en el pronóstico
- Javier López-Pais1, Juan Francisco Oteo Domínguez1, Carlos Alberto Arellano Flores1, Arturo García Touchard1, Carlos Gustavo Martínez Peredo2, Rodrigo Estévez Loureiro1, José Antonio Fernández Díaz1, Marta Cobo Marcos1, Vanessa Moñivas Palomero1, Joaquín Alonso Martín3 y Francisco Javier Goicolea Ruigómez1, del 1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), 2CHR Mons-Hainaut, Mons (Bélgica) y 3Hospital Universitario de Getafe, Getafe (Madrid).
- 6033-443. Eficacia y seguridad del dispositivo de cierre del acceso arterial tras implante percutáneo valvular aórtico transfemoral basado en un sistema de sellado con colágeno (MANTA)
- Livia Gheorghe, Jorn Brouwer, Robert de Kroon, Jurn Ten Berg, Robin Heijmen, Benno Rensing y Jan Van der Heijden de St Antonious, Nieuwegein, Países Bajos.
- 6033-444. Registro prospectivo sobre la experiencia de implante de válvula aórtica transcatéter sobre válvula aórtica bicúspide, resultados y seguimiento a largo plazo
- Esteban López Marinaro, Vicente Serra García, Bruno García del Blanco, Imanol Otaegui Irurueta, Silvia González Sucarrats, Álvaro Calabuig Goena, Xavier Quiroga Arbonés, Mario Díaz Nuila y Gerard Martí Aguasca, del Hospital Universitari Vall d'Hebron, Barcelona.
- 6033-445. Evolución a medio y largo plazo del bloqueo bifascicular y pr largo de novo tras el implante de prótesis aórtica transcatéter autoexpandible. Experiencia de un centro
- Eva Cabrera Borrego, Ricardo Rivera López, Miriam Jiménez Fernández, Vicente Alcalde Martínez, Lorena González Camacho, Joaquín Sánchez Gila, José Antonio Ramírez Hernández y Eduardo Molina Navarro, del Hospital Universitario Virgen de las Nieves, Granada.
- 6033-446. Evaluación pronóstica a corto y medio plazo de los pacientes con insuficiencia aórtica periprotésica moderada posimplante de TAVI
- Vicente Alcalde Martínez, Miriam Jiménez Fernández, Ricardo Francisco Rivera López, Lorena González Camacho, Eva Cabrera Borrego, Joaquín Sánchez Gila y Eduardo Molina Navarro, del Hospital Universitario Virgen de las Nieves, Granada.
- 6033-447. Estudio comparativo de supervivencia de prótesis aórtica transcatéter Sapien XT frente a Sapien 3
- Ariana Gonzálvez García1, Soledad García Hernández1, Sara Casquero Domínguez1, Óscar Lagos Degrande1, Agustín Guisado Rasco2, Mónica Fernández Quero2, Ángel Sánchez González2, Luis S. Díaz de la Llera2, Manuel Villa Gil-Ortega2 y José M. Cubero Gómez2, del 1Hospital Universitario Virgen del Rocío, Sevilla y 2Unidad de Hemodinámica y Cardiología Intervencionista, Hospital Universitario Virgen del Rocío, Sevilla.
- 6033-448. Abordaje del equipo multidisciplinar en la práctica clínica diaria: flujo de decisiones y resultados a medio plazo en una cohorte de 288 pacientes
- Carolina Espejo Paeres, Luis Nombela-Franco, Gabriela Tirado-Conte, Pilar Jiménez-Quevedo, Javier Cobiella, David Vivas, José Alberto de Agustín Loeches y Carlos Macaya-Miguel, del Hospital Clínico San Carlos, Madrid.
- 6033-449. Impacto de la insuficiencia mitral significativa en la mortalidad de pacientes portadores de TAVI sin antecedente de cardiopatía isquémica
- Inmaculada Noval Morillas, Alfredo Chauca Tapia, Elena Izaga Torralba, Alejandro Gutiérrez Barrios, Francisco García Lanzas, Diana Luz Villanueva Ospino, Manuel Ernesto Marante Fuertes, Germán Calle Pérez, Ricardo Zayas Rueda y Rafael Vázquez García, del Hospital Universitario Puerta del Mar, Cádiz.
- 6033-450. Estudio comparativo de eventos a 30 días de prótesis aórtica transcatéter Sapien XT frente a Sapien 3
- Ariana Gonzálvez García1, Soledad García Hernández1, Sara Casquero Domínguez1, Óscar Lagos Degrande1, Laura Pérez Gómez1, Elena Jiménez Baena1, Agustín Guisado Rasco2, Mónica Fernández Quero2, Ángel Sánchez González2, Luis S. Díaz de la Llera2, Manuel Villa Gil-Ortega2 y José M. Cubero Gómez2, del 1Hospital Universitario Virgen del Rocío, Sevilla y 2Unidad de Hemodinámica y Cardiología Intervencionista, Hospital Universitario Virgen del Rocío, Sevilla.
Más comunicaciones de los autores
-
Ayala Carbonero, Ana
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6033-416 - Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- 6033-412 - Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
-
Esteban Peris, Amparo
- 6028-368 - Análisis de la mecánica ventricular mediante resonancia magnética cardiaca en pacientes con insuficiencia aórtica significativa: implicaciones pronósticas
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6028-375 - Impacto pronóstico de medidas volumétricas por resonancia magnética cardiaca en pacientes con insuficiencia tricuspídea significativa
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
-
Fernández Golfín, Covadonga
- 5017-7 - Cambios precoces en los parámetros deformación auricular y ventricular izquierda por ecocardiografía Speckle-tracking tras el implante de TAVI
- 6012-209 - Utilidad del ecocardiograma transtorácico en 3 dimensiones para la valoración de la insuficiencia tricúspide funcional
- 6009-139 - Análisis de la dinámica del anillo tricúspide en insuficiencia tricúspide significativa mediante ecocardiograma transtorácico tres dimensiones
- 4023-7 - Cambios agudos en la función de ventrículo derecho en pacientes con estenosis aórtica grave tras implante de TAVI
- 5005-6 - Pronóstico de pacientes sometidos a TAVI con insuficiencia mitral
- 5008-4 - Cambio en el uso de técnicas de imagen en endocarditis infecciosa: el siglo XX en comparación con el siglo XXI
- 5020-2 - Predictores de mortalidad y rehospitalización en pacientes con insuficiencia tricuspídea grave
- 5020-3 - Impacto de la etiología en la insuficiencia tricúspide funcional
- 5020-4 - Pronóstico comparativo de la insuficiencia mitral primaria y secundaria
- 5017-8 - Definiendo insuficiencia mitral grave: el mecanismo importa
- 4023-4 - ¿Existen diferencias en la función auricular izquierda por técnicas de deformación miocárdica en pacientes con estenosis aórtica grave en función del flujo?
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 6033-412 - Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
- 6024-331 - Cambios agudos en la función del ventrículo derecho en estenosis aórtica grave tras implante de TAVI ¿Hay diferencias en función del flujo?
- 6033-416 - Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6024-327 - Sacubitrilo/valsartán: más allá de las variables clínicas
- 6024-336 - Factores implicados en la trombogenicidad de la aurícula y orejuela izquierda
- 6033-417 - Relevancia clínica y pronóstico de la presencia de hipertensión pulmonar en pacientes con estenosis aórtica grave sometidos a prótesis percutánea
- 6003-65 - Parámetros clínicos frente a ecocardiográficos en la predicción de trombosis auricular izquierda
-
Hernández Antolín, Rosa Ana
- 5017-7 - Cambios precoces en los parámetros deformación auricular y ventricular izquierda por ecocardiografía Speckle-tracking tras el implante de TAVI
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 4023-4 - ¿Existen diferencias en la función auricular izquierda por técnicas de deformación miocárdica en pacientes con estenosis aórtica grave en función del flujo?
- 6033-416 - Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- 7005-13 - Fracaso renal agudo en implante de TAVI: ¿exclusivamente agudo?
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 6010-195 - Necesidad tardía de marcapasos definitivo tras TAVI. ¿Es seguro dejar de monitorizar tras los primeros días de implante?
- 4023-7 - Cambios agudos en la función de ventrículo derecho en pacientes con estenosis aórtica grave tras implante de TAVI
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 6024-331 - Cambios agudos en la función del ventrículo derecho en estenosis aórtica grave tras implante de TAVI ¿Hay diferencias en función del flujo?
- 5005-6 - Pronóstico de pacientes sometidos a TAVI con insuficiencia mitral
- 5028-4 - Fragilidad y prótesis aórtica percutánea: las dos caras de la moneda
-
Hernández Jiménez, Sergio
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6033-413 - Pronóstico de pacientes nonagenarios con estenosis aórtica grave tras implante de prótesis aórtica transfemoral
- 6012-214 - ¿Cuántos pacientes con estenosis aórtica grave son candidatos a TAVI?
- 6041-605 - Hierro intravenoso en la práctica clínica real. Insuficiencia cardiaca con función sistólica del ventrículo izquierdo reducida y conservada
- 6010-195 - Necesidad tardía de marcapasos definitivo tras TAVI. ¿Es seguro dejar de monitorizar tras los primeros días de implante?
- 6028-375 - Impacto pronóstico de medidas volumétricas por resonancia magnética cardiaca en pacientes con insuficiencia tricuspídea significativa
- 6033-412 - Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
- 6012-208 - ¿Son frágiles los pacientes con estenosis aórtica no conocida?
- 7005-16 - ¿Cuál es la prevalencia de estenosis aórtica no conocida en la población general? Detección precoz durante la campaña de vacunación
- 5025-3 - ¿Continúa siendo distinto el infarto en varones y mujeres en la España del 2017?
- 7008-8 - Fibrilación auricular y síndrome coronario agudo, una mala casualidad. Datos en vida real
- 5005-6 - Pronóstico de pacientes sometidos a TAVI con insuficiencia mitral
- 7005-15 - La paradoja de tener estenosis aórtica a los 85
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
-
Jiménez Nácher, José Julio
- 5017-7 - Cambios precoces en los parámetros deformación auricular y ventricular izquierda por ecocardiografía Speckle-tracking tras el implante de TAVI
- 4023-7 - Cambios agudos en la función de ventrículo derecho en pacientes con estenosis aórtica grave tras implante de TAVI
- 5020-2 - Predictores de mortalidad y rehospitalización en pacientes con insuficiencia tricuspídea grave
- 5020-3 - Impacto de la etiología en la insuficiencia tricúspide funcional
- 6024-336 - Factores implicados en la trombogenicidad de la aurícula y orejuela izquierda
- 5017-8 - Definiendo insuficiencia mitral grave: el mecanismo importa
- 4023-4 - ¿Existen diferencias en la función auricular izquierda por técnicas de deformación miocárdica en pacientes con estenosis aórtica grave en función del flujo?
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 6028-375 - Impacto pronóstico de medidas volumétricas por resonancia magnética cardiaca en pacientes con insuficiencia tricuspídea significativa
- 5020-4 - Pronóstico comparativo de la insuficiencia mitral primaria y secundaria
- Lozano Granero, Vanesa Cristina
-
Mestre Barceló, José Luis
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 5028-4 - Fragilidad y prótesis aórtica percutánea: las dos caras de la moneda
- 5005-6 - Pronóstico de pacientes sometidos a TAVI con insuficiencia mitral
- 7005-13 - Fracaso renal agudo en implante de TAVI: ¿exclusivamente agudo?
- 6033-413 - Pronóstico de pacientes nonagenarios con estenosis aórtica grave tras implante de prótesis aórtica transfemoral
- 6033-412 - Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
- 6010-195 - Necesidad tardía de marcapasos definitivo tras TAVI. ¿Es seguro dejar de monitorizar tras los primeros días de implante?
- 6033-416 - Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
-
Pardo Sanz, Ana
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 6033-417 - Relevancia clínica y pronóstico de la presencia de hipertensión pulmonar en pacientes con estenosis aórtica grave sometidos a prótesis percutánea
- 6024-336 - Factores implicados en la trombogenicidad de la aurícula y orejuela izquierda
- 6041-579 - Diferencias en biomarcadores y parámetros bioquímicos entre insuficiencia cardiaca con función ventricular reducida y rango medio
- 6033-413 - Pronóstico de pacientes nonagenarios con estenosis aórtica grave tras implante de prótesis aórtica transfemoral
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6024-326 - Prevalencia de disfunción de ventrículo derecho en pacientes con estenosis aórtica grave previa al implante de prótesis percutánea
- 6033-416 - Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- 6010-181 - Efectividad del tratamiento de resincronización en la población anciana
- 6010-195 - Necesidad tardía de marcapasos definitivo tras TAVI. ¿Es seguro dejar de monitorizar tras los primeros días de implante?
- 6024-331 - Cambios agudos en la función del ventrículo derecho en estenosis aórtica grave tras implante de TAVI ¿Hay diferencias en función del flujo?
- 6033-412 - Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 6028-368 - Análisis de la mecánica ventricular mediante resonancia magnética cardiaca en pacientes con insuficiencia aórtica significativa: implicaciones pronósticas
- 4023-4 - ¿Existen diferencias en la función auricular izquierda por técnicas de deformación miocárdica en pacientes con estenosis aórtica grave en función del flujo?
- 6012-209 - Utilidad del ecocardiograma transtorácico en 3 dimensiones para la valoración de la insuficiencia tricúspide funcional
- 5017-7 - Cambios precoces en los parámetros deformación auricular y ventricular izquierda por ecocardiografía Speckle-tracking tras el implante de TAVI
- 6003-65 - Parámetros clínicos frente a ecocardiográficos en la predicción de trombosis auricular izquierda
- 4023-7 - Cambios agudos en la función de ventrículo derecho en pacientes con estenosis aórtica grave tras implante de TAVI
- 5028-4 - Fragilidad y prótesis aórtica percutánea: las dos caras de la moneda
- 5005-6 - Pronóstico de pacientes sometidos a TAVI con insuficiencia mitral
- 5016-5 - Estado actual de la anticoagulación en mujeres con fibrilación auricular y cáncer de mama
- 5020-4 - Pronóstico comparativo de la insuficiencia mitral primaria y secundaria
- 5017-8 - Definiendo insuficiencia mitral grave: el mecanismo importa
- 5022-8 - Estancia hospitalaria en SCACEST de bajo riesgo: ¿hasta cuándo?
-
Pascual Izco, Marina
- 7008-8 - Fibrilación auricular y síndrome coronario agudo, una mala casualidad. Datos en vida real
- 6038-525 - Antiinflamatorios no esteroideos y miopericarditis: ¿es seguro su uso?
- 5023-4 - Efectos del control de la frecuencia cardiaca mediante ivabradina sobre los parámetros hemodinámicos y el mantenimiento de la matriz extracelular en un modelo porcino de insuficiencia cardiaca aguda
- 6010-174 - Utilidad del Síndrome de Bayés en el ictus isquémico. Estudio de cohortes prospectivo
- 6041-605 - Hierro intravenoso en la práctica clínica real. Insuficiencia cardiaca con función sistólica del ventrículo izquierdo reducida y conservada
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 5025-3 - ¿Continúa siendo distinto el infarto en varones y mujeres en la España del 2017?
-
Plaza Martín, María
- 6010-195 - Necesidad tardía de marcapasos definitivo tras TAVI. ¿Es seguro dejar de monitorizar tras los primeros días de implante?
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6041-605 - Hierro intravenoso en la práctica clínica real. Insuficiencia cardiaca con función sistólica del ventrículo izquierdo reducida y conservada
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 6012-214 - ¿Cuántos pacientes con estenosis aórtica grave son candidatos a TAVI?
- 5025-3 - ¿Continúa siendo distinto el infarto en varones y mujeres en la España del 2017?
- 7008-8 - Fibrilación auricular y síndrome coronario agudo, una mala casualidad. Datos en vida real
-
Ramos Jiménez, Javier
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 7005-15 - La paradoja de tener estenosis aórtica a los 85
- 7008-8 - Fibrilación auricular y síndrome coronario agudo, una mala casualidad. Datos en vida real
- 5025-3 - ¿Continúa siendo distinto el infarto en varones y mujeres en la España del 2017?
- 7005-16 - ¿Cuál es la prevalencia de estenosis aórtica no conocida en la población general? Detección precoz durante la campaña de vacunación
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 6041-605 - Hierro intravenoso en la práctica clínica real. Insuficiencia cardiaca con función sistólica del ventrículo izquierdo reducida y conservada
- 6012-214 - ¿Cuántos pacientes con estenosis aórtica grave son candidatos a TAVI?
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6012-208 - ¿Son frágiles los pacientes con estenosis aórtica no conocida?
-
Salido Tahoces, Luisa
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 6033-417 - Relevancia clínica y pronóstico de la presencia de hipertensión pulmonar en pacientes con estenosis aórtica grave sometidos a prótesis percutánea
- 6033-413 - Pronóstico de pacientes nonagenarios con estenosis aórtica grave tras implante de prótesis aórtica transfemoral
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 6033-416 - Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- 6010-195 - Necesidad tardía de marcapasos definitivo tras TAVI. ¿Es seguro dejar de monitorizar tras los primeros días de implante?
- 6024-331 - Cambios agudos en la función del ventrículo derecho en estenosis aórtica grave tras implante de TAVI ¿Hay diferencias en función del flujo?
- 6033-412 - Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 4023-4 - ¿Existen diferencias en la función auricular izquierda por técnicas de deformación miocárdica en pacientes con estenosis aórtica grave en función del flujo?
- 7005-13 - Fracaso renal agudo en implante de TAVI: ¿exclusivamente agudo?
- 5005-6 - Pronóstico de pacientes sometidos a TAVI con insuficiencia mitral
- 5028-4 - Fragilidad y prótesis aórtica percutánea: las dos caras de la moneda
- 4023-7 - Cambios agudos en la función de ventrículo derecho en pacientes con estenosis aórtica grave tras implante de TAVI
- 5017-7 - Cambios precoces en los parámetros deformación auricular y ventricular izquierda por ecocardiografía Speckle-tracking tras el implante de TAVI
-
Valverde Gómez, María
- 5025-3 - ¿Continúa siendo distinto el infarto en varones y mujeres en la España del 2017?
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
- 7008-8 - Fibrilación auricular y síndrome coronario agudo, una mala casualidad. Datos en vida real
-
Zamorano Gómez, José Luis
- 5016-5 - Estado actual de la anticoagulación en mujeres con fibrilación auricular y cáncer de mama
- 5023-4 - Efectos del control de la frecuencia cardiaca mediante ivabradina sobre los parámetros hemodinámicos y el mantenimiento de la matriz extracelular en un modelo porcino de insuficiencia cardiaca aguda
- 5025-3 - ¿Continúa siendo distinto el infarto en varones y mujeres en la España del 2017?
- 5020-2 - Predictores de mortalidad y rehospitalización en pacientes con insuficiencia tricuspídea grave
- 5020-3 - Impacto de la etiología en la insuficiencia tricúspide funcional
- 5020-4 - Pronóstico comparativo de la insuficiencia mitral primaria y secundaria
- 5017-8 - Definiendo insuficiencia mitral grave: el mecanismo importa
- 5022-8 - Estancia hospitalaria en SCACEST de bajo riesgo: ¿hasta cuándo?
- 7005-16 - ¿Cuál es la prevalencia de estenosis aórtica no conocida en la población general? Detección precoz durante la campaña de vacunación
- 6033-416 - Seguridad del alta precoz hospitalaria en pacientes tras implante de TAVI
- 7005-13 - Fracaso renal agudo en implante de TAVI: ¿exclusivamente agudo?
- 6012-208 - ¿Son frágiles los pacientes con estenosis aórtica no conocida?
- 4023-4 - ¿Existen diferencias en la función auricular izquierda por técnicas de deformación miocárdica en pacientes con estenosis aórtica grave en función del flujo?
- 6028-368 - Análisis de la mecánica ventricular mediante resonancia magnética cardiaca en pacientes con insuficiencia aórtica significativa: implicaciones pronósticas
- 6036-498 - La unión hace la fuerza en la prevención de ictus cardioembólicos de repetición en pacientes con fibrilación auricular correctamente anticoagulados
- 7004-11 - Acceso al INR y tiempo requerido para el visado y prescripción de anticoagulantes directos en pacientes tratados con antagonistas de la vitamina K en consultas de cardiología en España. Estudio ANZEN
- 6038-525 - Antiinflamatorios no esteroideos y miopericarditis: ¿es seguro su uso?
- 6033-412 - Diferencias pronósticas en los pacientes sometidos a recambio valvular aórtico percutáneo en función del sexo
- 6033-413 - Pronóstico de pacientes nonagenarios con estenosis aórtica grave tras implante de prótesis aórtica transfemoral
- 6028-375 - Impacto pronóstico de medidas volumétricas por resonancia magnética cardiaca en pacientes con insuficiencia tricuspídea significativa
- 6010-174 - Utilidad del Síndrome de Bayés en el ictus isquémico. Estudio de cohortes prospectivo
- 6024-327 - Sacubitrilo/valsartán: más allá de las variables clínicas
- 6010-195 - Necesidad tardía de marcapasos definitivo tras TAVI. ¿Es seguro dejar de monitorizar tras los primeros días de implante?
- 6041-605 - Hierro intravenoso en la práctica clínica real. Insuficiencia cardiaca con función sistólica del ventrículo izquierdo reducida y conservada
- 5005-6 - Pronóstico de pacientes sometidos a TAVI con insuficiencia mitral
- 6024-336 - Factores implicados en la trombogenicidad de la aurícula y orejuela izquierda
- 5028-4 - Fragilidad y prótesis aórtica percutánea: las dos caras de la moneda
- 6010-181 - Efectividad del tratamiento de resincronización en la población anciana
- 6001-13 - Ablación de flutter atípico en octogenarios: ¿a la tercera edad va la vencida?
- 6012-214 - ¿Cuántos pacientes con estenosis aórtica grave son candidatos a TAVI?
- 7005-15 - La paradoja de tener estenosis aórtica a los 85
- 6009-139 - Análisis de la dinámica del anillo tricúspide en insuficiencia tricúspide significativa mediante ecocardiograma transtorácico tres dimensiones
- 6003-65 - Parámetros clínicos frente a ecocardiográficos en la predicción de trombosis auricular izquierda
- 5017-7 - Cambios precoces en los parámetros deformación auricular y ventricular izquierda por ecocardiografía Speckle-tracking tras el implante de TAVI
- 6041-554 - Efecto de sacubitrilo/valsartán en el balance hidroelectrolítico y la función renal
- 7002-15 - Evolución de parámetros ecocardiográficos posablación percutánea con alcohol en pacientes con miocardiopatía hipertrófica obstructiva
- 6012-209 - Utilidad del ecocardiograma transtorácico en 3 dimensiones para la valoración de la insuficiencia tricúspide funcional
- 5012-8 - Ablación de taquicardias auriculares periHisianas desde la raíz aórtica: mejores resultados a largo plazo que en taquicardias auriculares de cualquier otro origen
- 6003-68 - Diferencias entre la percepción de los cardiólogos y la realidad clínica sobre la calidad de la anticoagulación con antagonistas de la vitamina k en España. Resultados del estudio ANZEN
- 7008-8 - Fibrilación auricular y síndrome coronario agudo, una mala casualidad. Datos en vida real
- 5008-4 - Cambio en el uso de técnicas de imagen en endocarditis infecciosa: el siglo XX en comparación con el siglo XXI
- 6033-410 - tratamiento antitrombótico individualizado tras cierre percutáneo de orejuela izquierda-en la búsqueda del equilibrio
