El abordaje de las lesiones en bifurcación se puede realizar con estrategia simple o compleja. La estrategia compleja no se ha mostrado superior a la simple con stents farmacoactivos de primera generación. Sin embargo, hasta ahora no se ha definido la mejor estrategia con los stents farmacoactivos de segunda generación.
MétodosEstudio prospectivo aleatorizado de comparación de la estrategia simple frente a la compleja mediante T-stenting en la revascularización de las lesiones en bifurcación con el uso de stent farmacoactivo liberador de everolimus. Se realizó un seguimiento clínico y angiográfico a los 9 meses.
ResultadosSe incluyeron 70 lesiones de 69 pacientes, a los que se aleatorizó a estrategia simple (34 lesiones de 33 pacientes) o compleja (36 lesiones de 36 pacientes). El 85,6% de las lesiones en bifurcación fueron verdaderas. La tasa de crossover fue del 17,1%. La tasa total de reestenosis binaria fue del 12,1%, sin diferencias entre grupos de estrategia. La reestenosis del ramo lateral mostró en la estrategia simple tendencia a ser superior que en la compleja (el 10,7 frente al 0%) en el análisis por intención de tratar, pero no en el análisis por protocolo (el 5,9 frente al 4,2%). La tasa de eventos cardiacos adversos (muerte cardiaca, infarto de miocardio y nueva revascularización) fue del 9,2%, sin diferencias entre grupos. No hubo ningún caso de trombosis del stent.
ConclusionesNo parece que la estrategia compleja aporte ventajas clínicas o angiográficas respecto a la simple en la revascularización de lesiones en bifurcación con stent farmacoactivo de segunda generación liberador de everolimus.
Palabras clave
La revascularización percutánea de lesiones en bifurcación aún es un desafío, y a ella se ha dedicado un importante esfuerzo de investigación. Gran parte de aquel esfuerzo se ha centrado en dilucidar la mejor técnica de abordaje de la lesión en bifurcación, comparando la estrategia simple (implante de stent únicamente en vaso principal) y la compleja (stents en vaso principal y rama lateral).
A diferencia de otros escenarios, los datos iniciales del stent farmacoactivo (SFA) en el tratamiento de lesiones en bifurcación no fueron satisfactorios, especialmente por las altas tasas de reestenosis en rama lateral y de trombosis del stent1. Posteriormente, nuevos estudios con mayor atención a las cuestiones técnicas de la intervención, especialmente en cuanto al adecuado recubrimiento de la rama lateral en la estrategia compleja, lograron mejores resultados tanto clínicos como angiográficos. Sin embargo, la hipótesis de que el implante de un SFA en vaso principal y rama lateral mejoraría los resultados del abordaje sólo en el vaso principal todavía no se ha confirmado, independientemente de la modalidad de abordaje complejo2–7.
Hasta ahora, los ensayos destinados a comparar las estrategias simple y compleja del tratamiento de lesiones en bifurcación se han realizado con SFA de primera generación, por lo que desconocemos si el abordaje con los actuales de segunda generación, con más eficacia y seguridad, podría aportar diferentes conclusiones. De los SFA de segunda generación, el stent liberador de everolimus (SLE) ofrece importantes ventajas en el tratamiento de las lesiones en bifurcación, especialmente en cuanto a la seguridad8.
Nuestro estudio se diseñó para comparar dos estrategias de revascularización de lesiones en bifurcación, simple y compleja mediante T-stenting, utilizando sistemáticamente SLE.
MÉTODOSDiseño del estudio. Inclusión de pacientesEstudio aleatorizado, abierto y prospectivo, en el que las lesiones en bifurcación se asignaron a dos ramas de manejo intervencionista con SLE: stent en rama principal (estrategia simple) y stent en ramas principal y lateral con técnica T-stenting (estrategia compleja). El estudio se registró en ClinicalTrials.gov con el identificador NCT00916695; originalmente el estudio se planteó como multicéntrico, pero la escasa inclusión de pacientes recomendó concentrarlo en un único centro, con el fin de evitar la dispersión de la experiencia y homogeneizar la muestra de estudio. El estudio recibió la aprobación del comité de ética de nuestro centro y del resto de los centros que plantearon su participación. El periodo de inclusión comprendió de julio de 2009 a marzo de 2011. Todos los pacientes firmaron su consentimiento informado.
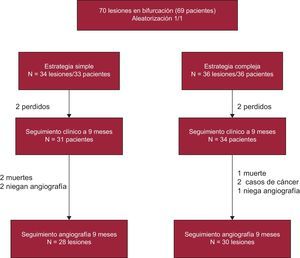
El diagrama de flujo del estudio se encuentra en la figura. Se propuso la inclusión consecutiva de los pacientes con lesiones en bifurcación que por estimación visual se consideró verdadera (afección del vaso principal y rama lateral), con diámetros de 2,5-4 mm del vaso principal y > 2 mm el de la rama lateral. Los criterios de exclusión fueron la enfermedad de tronco común, lesiones con trombo, síndrome coronario agudo en las últimas 48 h, disfunción ventricular grave (fracción de eyección < 30%) e insuficiencia renal grave (creatinina > 3 mg/dl).
Se realizó una aleatorización por bloques de cuatro aleatorios con listado de sustitución centralizada y generada por ordenador, con un listado de códigos específico para nuestro centro; su enmascaramiento se realizó mediante custodia del listado de aleatorización por parte del investigador principal, quien comunicaba al operador la rama adjudicada.
Revascularización con stentEl estudio se llevó a cabo con el implante del stent Xience Prime (Abbott Vascular; Estados Unidos), SFA de segunda generación compuesto por una plataforma de cromo-cobalto MULTI-LINK 8, en la que un copolímero biocompatible fluorado porta el fármaco everolimus.
Los pacientes estaban pretratados con ácido acetilsalicílico; quienes no estaban tomando clopidogrel antes del procedimiento recibieron una dosis de carga de 600 mg inmediatamente tras él.
Cuatro cardiólogos intervencionistas expertos pertenecientes a la Unidad Endovascular del Hospital Virgen Macarena realizaron todos los procedimientos, siguiendo las mismas directrices técnicas.
La estrategia simple se realizó como T-stenting provisional, mediante las siguientes recomendaciones: predilatación secuencial de los vasos principal y lateral, y posterior implante de SLE en el vaso principal. En caso de resultado subóptimo en la rama lateral (flujo Thrombolysis in Myocardial Infarction < 3, lesión en ostium > 75%), quedó a discreción del operador la repetición de la dilatación con balón o el implante en T de un nuevo SLE.
Con respecto a la estrategia compleja, se siguió únicamente la técnica T-stenting: tras inicial predilatación en ambos vasos, se implantó SLE en el vaso principal; posteriormente se recruzó hacia la rama lateral y se implantó en ella un SLE, intentando posicionarlo con mínima protrusión al vaso principal.
Para ambas estrategias, la posdilatación mediante inflado simultáneo de balones en los vasos principal y lateral (kissing balloon) se dejó a criterio del operador.
Se consideró que el procedimiento había finalizado con éxito cuando se completó sin incidencias y con éxito angiográfico (estenosis residual en vaso principal y rama lateral < 50%).
En caso de que hubiera otras lesiones en vasos principales, se permitió la intervención en el mismo procedimiento con la recomendación de practicarla tras el abordaje de la lesión en bifurcación del estudio y utilizar el stent Xience Prime.
Se recomendó doble antiagregación durante 1 año tras el procedimiento.
SeguimientoSe programó seguimiento clínico (válido por vía telefónica) y angiográfico a los 9meses.
En el seguimiento clínico se registró la aparición de muerte cardiaca, infarto de miocardio (definido como ingreso hospitalario con diagnóstico de síndrome coronario agudo con o sin elevación del segmento ST), nueva revascularización en el vaso tratado y trombosis del stent (definida o probable9).
En la revascularización del vaso tratado, se consideró tanto las inducidas por isquemia como las indicadas por el operador durante la revisión angiográfica.
Evaluación angiográficaLas lesiones en bifurcación se clasificaron según la definición de Medina et al10, y su análisis angiográfico se realizó en tres momentos: basal, inmediatamente tras la intervención y a los 9 meses. Antes de la angiografía seleccionada, se administraron 0,2mg de nitroglicerina vía intracoronaria.
Evaluó cuantitativamente los estudios angiográficos un único operador, que fue entrenado específicamente por personal de Medis para realizar esta función, mediante un software específico para lesiones en bifurcación (QAngio XA 7.2, Medis Medical Imaging Systems; Países Bajos). El análisis cuantitativo realizado con este sistema se obtiene en tres segmentos: proximal y distal del vaso principal y rama lateral. La cuantificación tras la revascularización se realizó en el segmento comprendido en los márgenes (±5mm) de la zona tratada por el stent para el vaso principal; con respecto a la rama lateral, se cuantificaron los márgenes del stent o, en ausencia de este, aproximadamente 10 mm desde su ostium. Se seleccionaron las mismas proyecciones en los tres momentos de la cuantificación.
Objetivos del estudioEl objetivo primario es la comparación entre la estrategia simple y la compleja de la tasa binaria de reestenosis angiográfica (obstrucción > 50%) en la lesión en bifurcación tratada (vaso principal y/o lateral) a los 9 meses de la revascularización.
Se plantearon dos objetivos secundarios: uno clínico, consistente en la tasa de eventos adversos cardiacos a los 9 meses del seguimiento (muerte cardiaca, infarto de miocardio, revascularización del vaso tratado), y otro angiográfico, el porcentaje de reestenosis angiográfica (> 50%) en la rama lateral.
Análisis estadísticoLos análisis se realizaron tanto por intención de tratar como por protocolo (tratamiento realmente realizado).
El estudio se ha diseñado para evaluar la diferencia de tasas entre dos técnicas para la revascularización de lesiones en bifurcación, y para ello se ha predeterminado el tamaño de la muestra, considerándose una previsión de diferencia en la tasa binaria de reestenosis angiográfica en las lesiones en bifurcación del 11%11, con un nivel de significación del 5%, una potencia estadística del 80%, y empleando un contraste bilateral con el test exacto de Fisher, el tamaño muestral calculado para mostrar esa diferencia sería de 131 pacientes-lesiones en cada grupo. Finalmente, la muestra del estudio es de 70 lesiones de 69 pacientes, lo que nos lleva a bajar la potencia del estudio a un 45%.
En la estadística descriptiva se muestra la frecuencia absoluta y la relativa como n (%). En las variables cuantitativas se realizó en primer lugar el test de bondad de ajuste a la distribución normal de Kolmogorov-Smirnov.
Las diferencias entre la estrategia simple y la compleja se realizaron mediante prueba de la χ2 de Pearson para las variables cualitativas, y para las cuantitativas, previa comprobación de normalidad en los grupos de comparación, se realizó la prueba de la t de Student de muestras independientes. En todos los análisis se consideró un nivel de seguridad de significación estadística de al menos el 95% (p < 0,05).
Todos los análisis se han realizado con el software estadístico SPSS (Statistical Package for the Social Sciences) versión 19.0 (SPSS Inc.; Chicago, Illinois, Estados Unidos).
RESULTADOSInclusión, crossover entre estrategias y tasa de seguimientoFinalmente se incluyeron 70 lesiones (69 pacientes); se aleatorizaron 34 lesiones al grupo de estrategia simple y 36 al grupo complejo. En el grupo de estrategia compleja se produjeron 9 casos de crossover a simple, mientras que se trató 3 lesiones asignadas a estrategia simple de forma compleja (tasa total de crossover, 17,1%) (tabla 1).
Crossover y sus motivos
| N. de orden | Crossover a | Motivo |
| 7 | Simple | Embolización distal de la rama lateral, tratada con balón |
| 8 | Simple | Criterio del operador |
| 9 | Simple | Criterio del operador |
| 10 | Simple | Criterio del operador |
| 12 | Compleja | Perforación contenida en rama lateral |
| 13 | Simple | Criterio del operador |
| 16 | Compleja | Disección suboclusiva |
| 41 | Simple | Rama lateral ocluida, sin posibilidad de recanalizar |
| 46 | Simple | Criterio del operador |
| 48 | Simple | Criterio del operador |
| 54 | Simple | Imposibilidad de cruce del stent a rama lateral |
| 60 | Compleja | Disección suboclusiva |
Transcurridos 9 meses, el seguimiento clínico se logró en 65 pacientes: 31 (93,9%) con estrategia simple y 34 (94,4%) con estrategia compleja; se completó el seguimiento angiográfico de 58 lesiones: 28 (82,3%) del grupo de estrategia simple y 30 (83,3%) del grupo de estrategia compleja) (fig.).
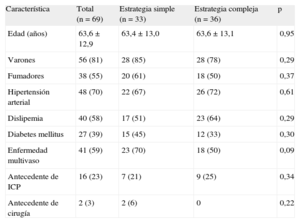
Características clínicas basalesLa tabla 2 describe las características clínicas basales de ambos grupos. Aunque sin diferencias estadísticamente significativas, la población asignada a estrategia simple mostró tendencia a mayores tasas de diabetes mellitus (el 45 frente al 33%) y enfermedad multivaso (el 70 frente al 50%). En general se trataba de una población mayoritariamente compuesta de varones con alta tasa de factores de riesgo cardiovascular, de los que una cuarta parte tenía antecedentes de revascularización coronaria.
Datos clínicos basales de todos los pacientes y distribuidos por estrategias según intención de tratar
| Característica | Total (n = 69) | Estrategia simple (n = 33) | Estrategia compleja (n = 36) | p |
| Edad (años) | 63,6 ± 12,9 | 63,4 ± 13,0 | 63,6 ± 13,1 | 0,95 |
| Varones | 56 (81) | 28 (85) | 28 (78) | 0,29 |
| Fumadores | 38 (55) | 20 (61) | 18 (50) | 0,37 |
| Hipertensión arterial | 48 (70) | 22 (67) | 26 (72) | 0,61 |
| Dislipemia | 40 (58) | 17 (51) | 23 (64) | 0,29 |
| Diabetes mellitus | 27 (39) | 15 (45) | 12 (33) | 0,30 |
| Enfermedad multivaso | 41 (59) | 23 (70) | 18 (50) | 0,09 |
| Antecedente de ICP | 16 (23) | 7 (21) | 9 (25) | 0,34 |
| Antecedente de cirugía | 2 (3) | 2 (6) | 0 | 0,22 |
ICP: intervención coronaria percutánea.
Los datos expresan n (%) o media ± desviación estándar.
Entre las características clínicas de los pacientes con seguimiento clínico/angiográfico, frente a aquellos sin seguimiento, únicamente se encontraron diferencias en hipertensión arterial (el 75 frente al 42%; p = 0,036) y enfermedad multivaso (el 56 frente al 75%), de las que únicamente la primera resultó significativa; en las demás variables estudiadas (sexo, edad, tabaquismo, dislipemia, diabetes mellitus, antecedentes de intervención coronaria percutánea y de cirugía), las diferencias fueron poco relevantes y estadísticamente no significativas.
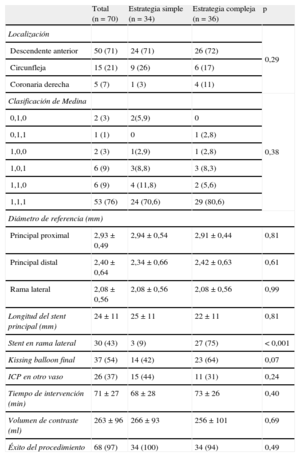
Características del procedimientoLas características del procedimiento se muestran en la tabla 3. La mayor parte de las lesiones en bifurcación de ambos grupos afectaban a la arteria descendente anterior-primera diagonal. En cuanto al tipo de bifurcación, la mayor parte eran bifurcaciones verdaderas (85,6%); la clasificación de las lesiones no fue diferente entre grupos de estrategia, tanto en el análisis por intención de tratar como por protocolo.
Características del procedimiento en todas las lesiones y distribuidas por estrategias según intención de tratar
| Total (n = 70) | Estrategia simple (n = 34) | Estrategia compleja (n = 36) | p | |
| Localización | 0,29 | |||
| Descendente anterior | 50 (71) | 24 (71) | 26 (72) | |
| Circunfleja | 15 (21) | 9 (26) | 6 (17) | |
| Coronaria derecha | 5 (7) | 1 (3) | 4 (11) | |
| Clasificación de Medina | 0,38 | |||
| 0,1,0 | 2 (3) | 2(5,9) | 0 | |
| 0,1,1 | 1 (1) | 0 | 1 (2,8) | |
| 1,0,0 | 2 (3) | 1(2,9) | 1 (2,8) | |
| 1,0,1 | 6 (9) | 3(8,8) | 3 (8,3) | |
| 1,1,0 | 6 (9) | 4 (11,8) | 2 (5,6) | |
| 1,1,1 | 53 (76) | 24 (70,6) | 29 (80,6) | |
| Diámetro de referencia (mm) | ||||
| Principal proximal | 2,93 ± 0,49 | 2,94 ± 0,54 | 2,91 ± 0,44 | 0,81 |
| Principal distal | 2,40 ± 0,64 | 2,34 ± 0,66 | 2,42 ± 0,63 | 0,61 |
| Rama lateral | 2,08 ± 0,56 | 2,08 ± 0,56 | 2,08 ± 0,56 | 0,99 |
| Longitud del stent principal (mm) | 24 ± 11 | 25 ± 11 | 22 ± 11 | 0,81 |
| Stent en rama lateral | 30 (43) | 3 (9) | 27 (75) | < 0,001 |
| Kissing balloon final | 37 (54) | 14 (42) | 23 (64) | 0,07 |
| ICP en otro vaso | 26 (37) | 15 (44) | 11 (31) | 0,24 |
| Tiempo de intervención (min) | 71 ± 27 | 68 ± 28 | 73 ± 26 | 0,40 |
| Volumen de contraste (ml) | 263 ± 96 | 266 ± 93 | 256 ± 101 | 0,69 |
| Éxito del procedimiento | 68 (97) | 34 (100) | 34 (94) | 0,49 |
ICP: intervención coronaria percutánea.
Los datos expresan n (%) o media ± desviación estándar.
En cuanto a la finalización del procedimiento con kissing balloon, tanto por intención de tratar como por protocolo, se realizó una mayor tasa de kissing final en la estrategia compleja; aunque estas diferencias no fueron estadísticamente significativas por intención de tratar (el 42 frente al 64%), sí lo fueron en el análisis por protocolo (el 33 frente al 80%; p < 0,001).
No hubo diferencias entre grupos en cuanto al tiempo de intervención o la cantidad de contraste empleado, tanto en el análisis por intención de tratar como por protocolo.
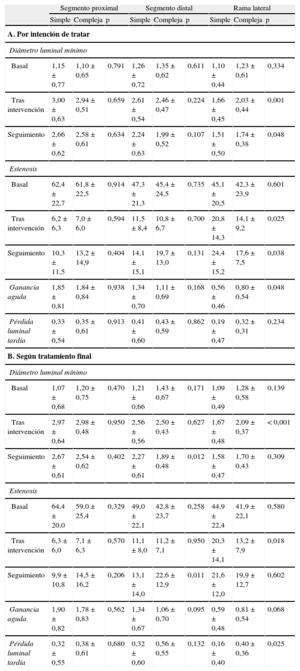
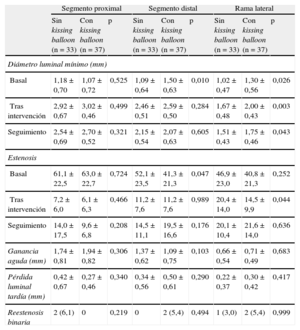
Resultados angiográficosLos resultados angiográficos del estudio se han recogido en las tablas 4A y B (análisis por intención de tratar y análisis por protocolo respectivamente).
Resultados angiográficos
| Segmento proximal | Segmento distal | Rama lateral | |||||||
| Simple | Compleja | p | Simple | Compleja | p | Simple | Compleja | p | |
| A. Por intención de tratar | |||||||||
| Diámetro luminal mínimo | |||||||||
| Basal | 1,15 ± 0,77 | 1,10 ± 0,65 | 0,791 | 1,26 ± 0,72 | 1,35 ± 0,62 | 0,611 | 1,10 ± 0,44 | 1,23 ± 0,61 | 0,334 |
| Tras intervención | 3,00 ± 0,63 | 2,94 ± 0,51 | 0,659 | 2,61 ± 0,54 | 2,46 ± 0,47 | 0,224 | 1,66 ± 0,45 | 2,03 ± 0,44 | 0,001 |
| Seguimiento | 2,66 ± 0,62 | 2,58 ± 0,61 | 0,634 | 2,24 ± 0,63 | 1,99 ± 0,52 | 0,107 | 1,51 ± 0,50 | 1,74 ± 0,38 | 0,048 |
| Estenosis | |||||||||
| Basal | 62,4 ± 22,7 | 61,8 ± 22,5 | 0,914 | 47,3 ± 21,3 | 45,4 ± 24,5 | 0,735 | 45,1 ± 20,5 | 42,3 ± 23,9 | 0,601 |
| Tras intervención | 6,2 ± 6,3 | 7,0 ± 6,0 | 0,594 | 11,5 ± 8,4 | 10,8 ± 6,7 | 0,700 | 20,8 ± 14,3 | 14,1 ± 9,2 | 0,025 |
| Seguimiento | 10,3 ± 11,5 | 13,2 ± 14,9 | 0,404 | 14,1 ± 15,1 | 19,7 ± 13,0 | 0,131 | 24,4 ± 15,2 | 17,6 ± 7,5 | 0,038 |
| Ganancia aguda | 1,85 ± 0,81 | 1,84 ± 0,84 | 0,938 | 1,34 ± 0,70 | 1,11 ± 0,69 | 0,168 | 0,56 ± 0,46 | 0,80 ± 0,54 | 0,048 |
| Pérdida luminal tardía | 0,33 ± 0,54 | 0,35 ± 0,61 | 0,913 | 0,41 ± 0,60 | 0,43 ± 0,59 | 0,862 | 0,19 ± 0,47 | 0,32 ± 0,31 | 0,234 |
| B. Según tratamiento final | |||||||||
| Diámetro luminal mínimo | |||||||||
| Basal | 1,07 ± 0,68 | 1,20 ± 0,75 | 0,470 | 1,21 ± 0,66 | 1,43 ± 0,67 | 0,171 | 1,09 ± 0,49 | 1,28 ± 0,58 | 0,139 |
| Tras intervención | 2,97 ± 0,64 | 2,98 ± 0,48 | 0,950 | 2,56 ± 0,56 | 2,50 ± 0,43 | 0,627 | 1,67 ± 0,48 | 2,09 ± 0,37 | < 0,001 |
| Seguimiento | 2,67 ± 0,61 | 2,54 ± 0,62 | 0,402 | 2,27 ± 0,61 | 1,89 ± 0,48 | 0,012 | 1,58 ± 0,47 | 1,70 ± 0,43 | 0,309 |
| Estenosis | |||||||||
| Basal | 64,4 ± 20,0 | 59,0 ± 25,4 | 0,329 | 49,0 ± 22,1 | 42,8 ± 23,7 | 0,258 | 44,9 ± 22,4 | 41,9 ± 22,1 | 0,580 |
| Tras intervención | 6,3 ± 6,0 | 7,1 ± 6,3 | 0,570 | 11,1 ± 8,0 | 11,2 ± 7,1 | 0,950 | 20,3 ± 14,1 | 13,2 ± 7,9 | 0,018 |
| Seguimiento | 9,9 ± 10,8 | 14,5 ± 16,2 | 0,206 | 13,1 ± 14,0 | 22,6 ± 12,9 | 0,011 | 21,6 ± 12,0 | 19,9 ± 12,7 | 0,602 |
| Ganancia aguda | 1,90 ± 0,82 | 1,78 ± 0,83 | 0,562 | 1,34 ± 0,67 | 1,06 ± 0,70 | 0,095 | 0,59 ± 0,48 | 0,81 ± 0,54 | 0,068 |
| Pérdida luminal tardía | 0,32 ± 0,55 | 0,38 ± 0,61 | 0,680 | 0,32 ± 0,60 | 0,56 ± 0,55 | 0,132 | 0,16 ± 0,40 | 0,40 ± 0,36 | 0,025 |
Los datos expresan media ± desviación estándar.
Las características angiográficas basales no eran diferentes entre las dos estrategias de tratamiento en ninguno de los tres segmentos analizados: principal proximal, principal distal y lateral.
El tipo de estrategia de revascularización marcó diferencias angiográficas tanto en la rama lateral como, en menor medida, en el vaso principal. En cuanto a la rama lateral, la estrategia compleja se asoció con menos estenosis tras la revascularización y, por lo tanto, con una ganancia luminal aguda significativamente mayor. En el seguimiento a 9 meses, aunque en el análisis por intención de tratar el grupo de estrategia compleja continuaba con menor estenosis residual de la rama lateral, esto no sucedió en el análisis por protocolo: en este caso se apreció una pérdida luminal tardía significativamente mayor en la estrategia compleja, lo que conllevó que no hubiera diferencias de estenosis residual entre ambas modalidades de tratamiento.
Respecto al vaso principal, las diferencias se centraron únicamente en el segmento distal: tras la revascularización, el grupo de estrategia compleja tuvo una ganancia luminal aguda menor, aunque no significativamente; transcurridos 9 meses, los segmentos distales sometidos a estrategia compleja mostraron una estenosis residual mayor (significativamente mayor en el análisis por protocolo) que con la estrategia simple. Estos hallazgos angiográficos fueron similares a los encontrados entre las 53 lesiones Medina 1,1,1.
La tabla 5 muestra la influencia en los resultados angiográficos de realizar kissing balloon final. Los pacientes a los que se realizó Kissing balloon presentaron tendencia a mejor resultado en el segmento proximal del vaso principal y peor en el distal, en cuanto a ganancia aguda y pérdida luminal tardía. Estos datos podrían explicar por qué los casos de reestenosis del segmento proximal aparecieron únicamente en las lesiones que no recibieron Kissing balloon (el 6,1 frente al 0%), mientras que sucedió lo contrario en las reestenosis en el segmento distal (el 0 frente al 5,4%). En la rama lateral, la realización de Kissing balloon no tuvo influencia aparente en los resultados angiográficos, a excepción de una tasa de estenosis tras el procedimiento significativamente menor, que después se pierde en el seguimiento.
Resultados angiográficos según posdilatación mediante Kissing balloon
| Segmento proximal | Segmento distal | Rama lateral | |||||||
| Sin kissing balloon (n = 33) | Con kissing balloon (n = 37) | p | Sin kissing balloon (n = 33) | Con kissing balloon (n = 37) | p | Sin kissing balloon (n = 33) | Con kissing balloon (n = 37) | p | |
| Diámetro luminal mínimo (mm) | |||||||||
| Basal | 1,18 ± 0,70 | 1,07 ± 0,72 | 0,525 | 1,09 ± 0,64 | 1,50 ± 0,63 | 0,010 | 1,02 ± 0,47 | 1,30 ± 0,56 | 0,026 |
| Tras intervención | 2,92 ± 0,67 | 3,02 ± 0,46 | 0,499 | 2,46 ± 0,51 | 2,59 ± 0,50 | 0,284 | 1,67 ± 0,48 | 2,00 ± 0,43 | 0,003 |
| Seguimiento | 2,54 ± 0,69 | 2,70 ± 0,52 | 0,321 | 2,15 ± 0,54 | 2,07 ± 0,63 | 0,605 | 1,51 ± 0,43 | 1,75 ± 0,46 | 0,043 |
| Estenosis | |||||||||
| Basal | 61,1 ± 22,5 | 63,0 ± 22,7 | 0,724 | 52,1 ± 23,5 | 41,3 ± 21,3 | 0,047 | 46,9 ± 23,0 | 40,8 ± 21,3 | 0,252 |
| Tras intervención | 7,2 ± 6,0 | 6,1 ± 6,3 | 0,466 | 11,2 ± 7,6 | 11,2 ± 7,6 | 0,989 | 20,4 ± 14,0 | 14,5 ± 9,9 | 0,044 |
| Seguimiento | 14,0 ± 17,5 | 9,6 ± 6,8 | 0,208 | 14,5 ± 11,1 | 19,5 ± 16,6 | 0,176 | 20,1 ± 10,4 | 21,6 ± 14,0 | 0,636 |
| Ganancia aguda (mm) | 1,74 ± 0,81 | 1,94 ± 0,82 | 0,306 | 1,37 ± 0,62 | 1,09 ± 0,75 | 0,103 | 0,66 ± 0,54 | 0,71 ± 0,49 | 0,683 |
| Pérdida luminal tardía (mm) | 0,42 ± 0,67 | 0,27 ± 0,46 | 0,340 | 0,34 ± 0,56 | 0,50 ± 0,61 | 0,290 | 0,22 ± 0,37 | 0,30 ± 0,42 | 0,417 |
| Reestenosis binaria | 2 (6,1) | 0 | 0,219 | 0 | 2 (5,4) | 0,494 | 1 (3,0) | 2 (5,4) | 0,999 |
Los datos expresan n (%) o media ± desviación estándar.
En nuestro estudio, la tasa total de reestenosis binaria fue del 12,1% y en rama lateral, el 5,2%; aunque el análisis por intención de tratar mostró la tendencia no significativa a menor reestenosis total con la estrategia compleja (el 17,9 frente al 6,7%), debido a los resultados en la rama lateral (el 10,7 frente al 0%; p = 0,10), estos hallazgos desaparecieron en el análisis por protocolo, en el que ambas estrategias mostraron tasas de reestenosis similares, tanto total (el 11,8 frente al 12,5%) como en rama lateral (el 5,9 frente al 4,2%) (tabla 6).
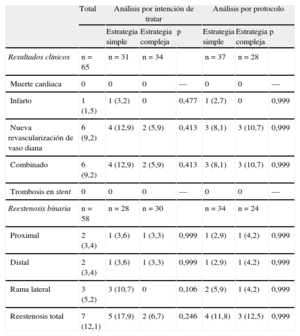
Seguimiento clínico y angiográfico (reestenosis binaria) a 9 meses
| Total | Análisis por intención de tratar | Análisis por protocolo | |||||
| Estrategia simple | Estrategia compleja | p | Estrategia simple | Estrategia compleja | p | ||
| Resultados clínicos | n = 65 | n = 31 | n = 34 | n = 37 | n = 28 | ||
| Muerte cardiaca | 0 | 0 | 0 | — | 0 | 0 | — |
| Infarto | 1 (1,5) | 1 (3,2) | 0 | 0,477 | 1 (2,7) | 0 | 0,999 |
| Nueva revascularización de vaso diana | 6 (9,2) | 4 (12,9) | 2 (5,9) | 0,413 | 3 (8,1) | 3 (10,7) | 0,999 |
| Combinado | 6 (9,2) | 4 (12,9) | 2 (5,9) | 0,413 | 3 (8,1) | 3 (10,7) | 0,999 |
| Trombosis en stent | 0 | 0 | 0 | — | 0 | 0 | — |
| Reestenosis binaria | n = 58 | n = 28 | n = 30 | n = 34 | n = 24 | ||
| Proximal | 2 (3,4) | 1 (3,6) | 1 (3,3) | 0,999 | 1 (2,9) | 1 (4,2) | 0,999 |
| Distal | 2 (3,4) | 1 (3,6) | 1 (3,3) | 0,999 | 1 (2,9) | 1 (4,2) | 0,999 |
| Rama lateral | 3 (5,2) | 3 (10,7) | 0 | 0,106 | 2 (5,9) | 1 (4,2) | 0,999 |
| Reestenosis total | 7 (12,1) | 5 (17,9) | 2 (6,7) | 0,246 | 4 (11,8) | 3 (12,5) | 0,999 |
Los datos expresan n (%).
La tasa total de eventos cardiacos adversos fue del 9,2%, sin diferencias entre estrategias, independientemente del análisis practicado (tabla 6). No se produjo ninguna muerte cardiaca (de las 3 muertes acontecidas, una se debió a accidente laboral, otra a traumatismo y la tercera a sepsis). En un único caso se produjo un síndrome coronario agudo sin elevación del segmento ST, en el grupo de estrategia simple, que conllevó la necesidad de nueva revascularización del vaso diana por intensa reestenosis previa al stent. Durante el seguimiento no se produjo ningún caso de trombosis de stent.
DISCUSIÓNEn la revascularización de lesiones en bifurcación con SLE, no se encuentran diferencias significativas y relevantes entre el abordaje simple y el complejo con T-stenting.
Las lesiones en bifurcación constituyen un área frecuente de intervencionismo coronario, y sin embargo, aún hoy siguen asociándose con peores resultados clínicos y angiográficos12: por ello es importante resolver el dilema de la mejor estrategia para su revascularización percutánea.
Las técnicas llamadas complejas, aquellas con implante deliberado de stent en los vasos principal y lateral, persiguen metalizar toda la anatomía de la bifurcación (carina incluida), con la menor distorsión posible. No existe una técnica compleja perfecta, debido a la contraposición entre el grado de recubrimiento del ostium de la rama lateral y la distorsión de la anatomía de la bifurcación por la superposición de diferentes capas de stent13. La técnica T-stenting con mínima protrusión (implante de stent lateral con mínima protrusión al vaso principal) es muy atractiva, ya que consigue aunar el óptimo recubrimiento del vaso lateral, la escasa distorsión anatómica en el conjunto de la bifurcación y la simplicidad técnica.
Aunque se ha analizado la estrategia simple frente a la compleja en lesiones bifurcadas con implante de SFA2–7, hasta ahora no se había realizado una comparación entre estrategias que usen SFA de segunda generación. De estos, el SLE ha mostrado un óptimo perfil de eficacia y seguridad en poblaciones no seleccionadas14 y, por otro lado, reúne una serie de características que lo hacen atractivo para emplearlo en la revascularización de lesiones en bifurcación: en primer lugar, ha mostrado su eficacia para evitar la reestenosis en vaso pequeño15, como habitualmente resulta la rama lateral; en segundo lugar, el diseño de su plataforma de cromo-cobalto, con fino espesor y amplias celdas, se ha demostrado muy beneficioso para preservar la rama lateral16 y permitir la adecuada expansión en los struts enfrentados con el ostium de la rama lateral17. Además, se ha descrito su óptimo perfil de seguridad en el tratamiento de lesiones en bifurcación, incluso superior al de otros SFA de segunda generación8,18.
Comparación entre estrategias según su resultado angiográficoEn el conjunto de la población, el abordaje de lesiones en bifurcación mediante SLE mostró una tasa total de reestenosis binaria a los 9 meses del 12,1% y de la rama lateral del 5,2%.
Nuestro estudio es el primero que, con un SFA de segunda generación, compara la estrategia simple y la compleja con T-stenting. El abordaje complejo presentó tendencia a una menor tasa de reestenosis binaria, debido al mejor resultado en rama lateral. Sin embargo, la tasa de crossover del 17,1% nos ha aconsejado revisar aquel hallazgo según un análisis por tratamiento realmente realizado; en este análisis por protocolo, no encontramos diferencias entre estrategias en las tasas de reestenosis binaria total y de la rama lateral.
A pesar de esta falta de diferencia en el objetivo primario, la estrategia de revascularización determinó un comportamiento angiográfico diferencial tanto de la rama lateral como de la principal. En cuanto a la rama lateral, si bien inicialmente la estrategia compleja consigue mayor ganancia luminal, posteriormente en el seguimiento se produce mayor pérdida luminal tardía, con lo que el resultado final entre estrategias es equiparable.
En el vaso principal, y concretamente en el segmento distal, también hubo una repercusión diferente según la estrategia: la estrategia compleja, bien debido al implante de un stent en la rama lateral o a la mayor tasa de Kissing balloon final19, produjo menor ganancia luminal tras el procedimiento y mayor estenosis residual en el seguimiento angiográfico que con la estrategia simple.
Resultados clínicos según la estrategia de revascularizaciónLa tasa total de eventos cardiacos adversos en nuestro estudio fue del 9,2%, similar a la descrita en otros ensayos dedicados al abordaje de lesiones bifurcadas con SLE17,20, y sin diferencias entre estrategias. Los eventos adversos consistieron principalmente en nuevas revascularizaciones, la mayor parte no ocasionadas por isquemia, sino indicadas por el operador que realizó el seguimiento angiográfico. No se registró ninguna muerte cardiaca y tampoco se produjeron trombosis del stent definida o probable.
LimitacionesLa principal limitación del estudio es su tamaño muestral, inferior al predeterminado, debido a la falta de reclutamiento entre centros que inicialmente aceptaron participar: finalmente se optó por el reclutamiento en un único centro, y se finalizó la inclusión de pacientes al transcurrir un tiempo que consideramos adecuado. Con la población final, la potencia del test estadístico, conservando un nivel de significación del 95%, es del 45%. El estudio presenta, pues, una clara limitación para demostrar diferencias estadísticamente significativas en sus resultados.
Además del insuficiente tamaño muestral, se suman otras limitaciones, como son las pérdidas en el seguimiento y la tasa de crossover. En cuanto a la primera, el seguimiento angiográfico fue discreto (84%), debido a diferentes motivos: muerte, aparición de enfermedad grave (cáncer) que no hacia justificable la revisión angiográfica y que algunos pacientes rehusaron por encontrarse asintomáticos. Por otro lado, se ha producido una tasa de crossover alta, especialmente en el grupo de estrategia compleja, la mayor parte de las veces por discrecionalidad del operador.
La aleatorización no se estratificó por potenciales factores de confusión; en cualquier caso, los procedimientos se realizaron en una misma unidad de cardiología intervencionista y con idénticos criterios operativos.
CONCLUSIONESEl SLE mostró en general bajas tasas de reestenosis angiográfica binaria y de eventos adversos cardiacos en el tratamiento de lesiones en bifurcación, mayoritariamente verdaderas. En el primer ensayo realizado con SLE para definir la mejor estrategia en el tratamiento de lesiones bifurcadas, la estrategia compleja mediante T-stenting no ha aportado ventajas aparentes clínicas ni angiográficas respecto a la simple, aunque la baja potencia estadística de nuestro trabajo obligaría a continuar con nuevos estudios.
FINANCIACIÓNEste estudio ha sido financiado en parte por Abbott Vascular.
CONFLICTO DE INTERESESNinguno.
Estudio promovido por la Fundación Española del Corazón.