Aunque la estenosis de la válvula pulmonar (EVP) se considera una cardiopatía congénita de bajo riesgo, se ha descrito la aparición de complicaciones y necesidad de reintervenir durante el seguimiento. Los objetivos del estudio fueron evaluar los resultados a largo plazo de la EVP reparada e identificar predictores de complicaciones cardiovasculares y reintervención.
MétodosSe estudió a 158 pacientes adultos con EVP reparada (reparaciones practicadas de 1957 a 2010) con seguimiento activo en un centro terciario de referencia.
ResultadosSe sometió a cirugía a 95 pacientes (60%) y a valvuloplastia percutánea con balón a 63 (40%). Tras una mediana de seguimiento de 27 [20-33] años, la mayoría de los pacientes (n=134 [84,8%]) estaban en clase funcional I de la New York Heart Association, pero 61 (38.6%) requirieron reintervención, principalmente reemplazo de la valvular pulmonar (n=28 [17,7%]), y 19 (12%) presentaron al menos una complicación cardiovascular: 13 (8,2%), arritmias supraventriculares; 6 (3,8%), insuficiencia cardiaca; 5 (3,2%), accidente cerebrovascular; 1 (0,6%), muerte; 1 (0,6%) tromboembolia, y 1 (0,6%), arritmia ventricular. El análisis multivariante mostró que la edad en el momento de la reparación de la EVP (HR=1,08; IC95%, 1,04-1,12; p <0,001) y la presencia de cianosis antes de la reparación (HR=5,23; IC95%, 1,99-13,78; p=0,001) fueron predictores independientes de complicaciones cardiovasculares.
ConclusionesSe puede esperar un buen resultado a largo plazo tras de la reparación de la EVP, pero pueden aparecer complicaciones y necesidad de reintervenir. Una edad más avanzada y la presencia de cianosis en el momento de la reparación de la EVP son predictores de complicaciones cardiovasculares e identifican a una población que requiere un control más estricto.
Palabras clave
La estenosis de la válvula pulmonar (EVP) es la causa más frecuente de obstrucción del tracto de salida del ventrículo derecho, que afecta al 7-12% de los pacientes con cardiopatía congénita1. Siempre que la valvuloplastia percutánea con balón sea técnicamente factible, hoy es la estrategia de elección, aunque todavía exista una gran población de pacientes en seguimiento a quienes se practicó una cirugía de reparación valvular en épocas anteriores. En general, la EVP se considera una cardiopatía congénita de bajo riesgo con una esperanza de vida casi normal2–4, pero ciertas complicaciones cardiacas (principalmente, arritmias supraventriculares) pueden surgir a lo largo del seguimiento5, cuestión que, sin embargo, apenas se aborda en los estudios publicados. Además, la insuficiencia pulmonar suele presentarse a largo plazo, con la consiguiente necesidad de reintervenir. El objetivo del estudio es evaluar los resultados a largo plazo de la EVP reparada e identificar los predictores de complicaciones cardiovasculares y de reintervención.
MÉTODOSSe identificó a 211 pacientes (edad ≥ 16 años) con EVP reparada a través de un registro prospectivo del servicio de cardiopatías congénitas de un único centro terciario de referencia. De estos, conformaron la población del estudio 158 pacientes que estaban en seguimiento activo en el mismo centro hospitalario o en servicios de cardiopatías congénitas periféricos (al menos 1 visita en los últimos 5 años). El protocolo del estudio se atenía a los principios éticos recogidos en la Declaración de Helsinki (1975), según quedó reflejado en la aprobación que a priori concedió el comité de ética para la investigación médica con seres humanos de este hospital. Las reparaciones de la EVP se realizaron entre los años 1957 y 2010, principalmente en este centro, y consistieron en intervención quirúrgica en el caso de 95 pacientes (60%, desde 1957) y en valvuloplastia pulmonar percutánea con balón en el de 63 (40%, desde 1985). Se excluyó a los pacientes con defectos cardiacos congénitos asociados que no fueran comunicación interauricular (CIA), foramen oval permeable (FOP) o conducto arterioso persistente. Los datos demográficos, la información preoperatoria, los datos quirúrgicos y los concernientes al último seguimiento (estado clínico del paciente y estudios del electrocardiograma, de la ecocardiografía y de la resonancia magnética cardiaca si estaban disponibles) se obtuvieron retrospectivamente a partir de las historias clínicas de los pacientes. Se consideró crecimiento de la aurícula derecha en el electrocardiograma cuando la altura de la onda P alcanzaba> 2,5mm (2,5 mV) en los electrodos inferiores y> 1,5mm en V1 o, en ausencia de registros electrocardiográficos, cuando quedó registrado como tal en la historia clínica. Se recopilaron los datos de la cianosis como variable dicotómica y se valoró con resultado positivo cuando la saturación de O2 fue <90% o, a falta de datos de saturación de O2, siempre que se mencionara en las historias clínicas según la exploración física. Los evantos de interés fueron la reintervención (cualquier cirugía cardiaca o tratamiento percutáneo de un defecto residual practicados después de la reparación inicial) y las complicaciones cardiovasculares, definidas como el objetivo combinado de muerte cardiovascular, insuficiencia cardiaca (signos clínicos de congestión del hemicardio derecho), arritmia (taquicardia supraventricular sostenida y taquicardia ventricular sostenida/no sostenida), accidente cerebrovascular y embolia. Se consideró la dilatación de la arteria pulmonar (AP) al obtenerse una medición del tronco pulmonar ≥ 40mm por alguna de las técnicas de imagen (ecocardiografía, tomografía computarizada o resonancia magnética cardiaca). Los datos hemodinámicos se completaron mediante los informes clínicos de cateterismos y se revisaron los datos ecocardiográficos a partir de las historias clínicas de los pacientes. Se efectuó el estudio ecocardiográfico y se comunicó su valoración conforme a las pautas de la guía europea de ecocardiografía vigente en el momento de realizarse la prueba diagnóstica. Se evaluaron la insuficiencia pulmonar y la tricuspídea según los parámetros definidos en dicha guía.
Las variables continuas se expresan en media± desviación estándar o mediana [intervalo intercuartílico] cuando no se logró demostrar una distribución normal, mientras que las variables categóricas se identifican en porcentajes. Las distintas variables se compararon mediante la prueba de la t de Student, la prueba de la χ2 o la prueba de la U de Mann-Whitney no paramétrica y la prueba exacta de Fisher, según correspondiera. Se construyeron los modelos de riesgos proporcionales de Cox para cuantificar la asociación bivariante entre las variables basales y los resultados de interés (complicaciones cardiovasculares y necesidad de reintervención). Todas las variables que alcanzaron significación estadística en el análisis bivariante <0,2 se seleccionaron para la modelización multivariable, que incluía los métodos escalonados anterógrado y retrógrado con un umbral de salida situado en p> 0,10 y de entrada en p <0,10. Se verificó que el gráfico cumplía el supuesto de riesgos proporcionales y se evaluó la interacción entre las variables.
Se estimó la supervivencia libre de complicaciones cardiovasculares y de reintervención con las curvas de Kaplan-Meier para ambas cohortes, tanto de intervención quirúrgica como de valvuloplastia percutánea, y se comparó mediante la prueba de rangos logarítmicos. Se censuró a los pacientes cuando tuvo lugar el primer evento.
RESULTADOSDatos basales: visión generalEl tratamiento quirúrgico resultó el abordaje más frecuente en el conjunto de la presente cohorte, sobre todo en los primeros años. La intervención quirúrgica que se practicó con mayor frecuencia, en total a 41 (43,1%) pacientes, fue la valvulotomía (n=92; 92,8%), con o sin infundibulectomía, mientras que 3 pacientes (3,1%) recibieron una valvulectomía. Además, se realizó un cierre complementario de CIA/FOP a 20 pacientes (21%), un parche transanular a 6 (6,3%) y 12 (12,6%) precisaron ventriculotomía.
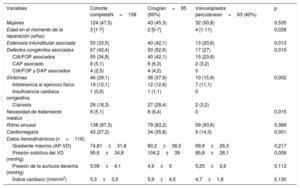
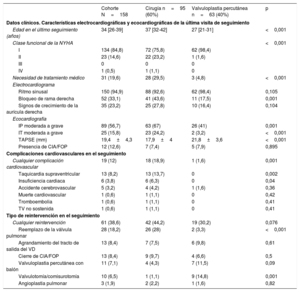
La tabla 1 contiene todos los datos preoperatorios y demográficos de la cohorte completa y de los 2 subgrupos en función del tipo de intervención practicada (cirugía o valvuloplastia). La mediana de edad del grupo en su conjunto en el momento de la reparación era 3 [1-7] años). Casi un tercio de la cohorte (n=55, 34,8%) presentaba CIA/FOP asociados y aproximadamente un tercio de los pacientes (n=46, 31,1%) manifestaban síntomas antes de la reparación de la EVP (cianosis, insuficiencia cardiaca congestiva, arritmia o intolerancia al ejercicio físico).
Datos basales (preoperatorios)
| Variables | Cohorte completaN=158 | Cirugían=95 (60%) | Valvuloplastia percutánean=63 (40%) | p |
|---|---|---|---|---|
| Mujeres | 124 (47,5) | 43 (45,3) | 32 (50,8) | 0,535 |
| Edad en el momento de la reparación (años) | 3 [1-7] | 2 [0-7] | 4 [1-11] | 0,028 |
| Estenosis infundibular asociada | 53 (33,5) | 40 (42,1) | 13 (20,6) | 0,013 |
| Defectos congénitos asociados | 67 (42,4) | 50 (52,6) | 17 (27) | 0,010 |
| CIA/FOP asociados | 55 (34,8) | 40 (42,1) | 15 (23,8) | |
| CAP asociado | 8 (5,1) | 6 (6,3) | 2 (3,2) | |
| CIA/FOP y DAP asociados | 4 (2,5) | 4 (4,2) | 0 | |
| Síntomas | 46 (29,1) | 36 (37,9) | 10 (15,9) | 0,002 |
| Intolerancia al ejercicio físico | 19 (12,1) | 12 (12,6) | 7 (11,1) | |
| Insuficiencia cardiaca congestiva | 1 (0,6) | 1 (1,1) | 0 | |
| Cianosis | 29 (18,3) | 27 (28,4) | 2 (3,2) | |
| Necesidad de tratamiento médico | 8 (5,1) | 8 (8,4) | 0 | 0,015 |
| Ritmo sinusal | 138 (87,3) | 79 (83,2) | 59 (93,6) | 0,389 |
| Cardiomegalia | 43 (27,2) | 34 (35,8) | 9 (14,3) | 0,001 |
| Datos hemodinámicos (n=116) | ||||
| Gradiente máximo (AP-VD) | 74,81±31,8 | 80,2±36,5 | 69,9±26,3 | 0,217 |
| Presión sistólica del VD (mmHg) | 95,6±34,8 | 104,2±39 | 85,8±26,1 | 0,006 |
| Presión de la aurícula derecha (mmHg) | 5,09±4,1 | 4,9±5 | 5,25±2,6 | 0,112 |
| Índice cardiaco (l/min/m2) | 5,3±3,5 | 5,9±4,5 | 4,7±1,8 | 0,130 |
AP: arteria pulmonar; CIA: comunicación interauricular; DAP: ductus arterioso persistente; FOP: foramen oval permeable; VD: ventrículo derecho.
Los valores expresan media±desviación estándar, n (%) o mediana [intervalo intercuartílico].
Se observaron diferencias estadísticamente significativas entre los pacientes sometidos a cirugía y los sometidos a valvuloplastia percutánea, en términos de edad en el momento de la reparación de la EVP (4,8±7,0 frente a 8,3±12,4; p=0,028), presión sistólica del ventrículo derecho (VD) (104,2±39 frente a 85,8±26 mmHg; p=0,006), síntomas (el 41 frente al 16,7%; p=0,002) y, por lo tanto, necesidad de tratamiento médico (el 9,3 frente al 0,0%; p=0,015). Sin embargo, la gravedad de la estenosis (gradiente máximo AP-VD) no difirió significativamente: 80,2±36,5 frente a 69,9±26,3mmHg (p=0,217). Según lo esperado, los pacientes sometidos a reparación quirúrgica mostraron con mayor frecuencia una estenosis infundibular asociada (el 42,1 frente al 20,6%; p=0,013) o CIA/FOP o ductus arterioso persistente asociados que precisaban cierre (el 52,6 frente al 27%; p=0,010).
Datos del último seguimiento: visión generalTras una mediana de seguimiento de 27 [20-33] años (cohorte de pacientes asignados a cirugía, 32 [28-36] años]; cohorte de valvuloplastia percutánea, 20 [17-23] años; p <0,001), la mayoría de los pacientes se encontraban en clase funcional I de la New York Heart Association y únicamente 31 (19,6%) requerían tratamiento médico (bloqueadores beta, digoxina, diuréticos, anticoagulantes orales o antiarrítmicos). La mayoría estaba en ritmo sinusal (n=150; 94,9%), 52 pacientes (33,1%) presentaban bloqueo de rama derecha y la media total de anchura del QRS fue de 107,7±23,5ms (135±15,6ms en el caso de aquellos con bloqueo de rama derecha). La valoración ecocardiográfica de la visita de último seguimiento reveló estenosis pulmonar residual con un gradiente máximo ≥ 36mmHg (39±3 mmHg) en solo un 3% de los pacientes (n=5). Más de la mitad de la cohorte (n=89; 56,7%) presentaba insuficiencia pulmonar moderada a grave al término del seguimiento y 39 pacientes (24,7%) mostraron dilatación del VD moderada a grave. Los pacientes que requirieron reintervención con reemplazo de la valvular pulmonar (RVP) mostraron solo insuficiencia pulmonar leve o leve a moderada y el gradiente máximo a través de la válvula protésica fue de 22,8±8,3mmHg.
Se registraron 46 embarazos entre las 31 mujeres de esta cohorte y 1 paciente sufrió complicaciones antes del parto. Una paciente de 30 años con antecedentes de reparación quirúrgica de EVP a los 3 días de vida y sucesiva evolución a insuficiencia pulmonar grave sufrió cianosis y edema periférico a las 36 semanas de gestación. Las exploraciones complementarias mostraron un patrón restrictivo del VD y la presencia de CIA de ostium secundum próxima a la entrada de la vena cava inferior. Se prescribió a la paciente reposo en cama y restricción de líquidos y finalmente parió a las 38 semanas sin mayores complicaciones.
Se evidenció un único caso de cardiopatía en la descendencia (EVP leve).
Datos del último seguimiento: comparaciones entre la cohorte de cirugía y la cohorte de intervención percutáneaSe hallaron diferencias estadísticamente significativas entre el grupo sometido a cirugía y el intervenido con valvuloplastia percutánea en cuanto a la presencia de bloqueo de rama derecha (el 43,6 frente al 17,5%; p=0,001) y, por lo tanto, de anchura del QRS (115±25 frente a 96±15 ms; p <0,001). También alcanzó significación estadística entre ambos grupos la diferencia relativa a la función sistólica del VD valorada por el desplazamiento sistólico del plano del anillo tricuspídeo (TAPSE) (17,9±4 frente a 21,8±3,6 mm; p <0,001). Los demás datos relacionados con la visita de último seguimiento se resumen en la tabla 2.
Datos del seguimiento
| Cohorte N=158 | Cirugía n=95 (60%) | Valvuloplastia percutánea n=63 (40%) | p | |
|---|---|---|---|---|
| Datos clínicos. Características electrocardiográficas y ecocardiográficas de la última visita de seguimiento | ||||
| Edad en el último seguimiento (años) | 34 [26-39] | 37 [32-42] | 27 [21-31] | <0,001 |
| Clase funcional de la NYHA | <0,001 | |||
| I | 134 (84,8) | 72 (75,8) | 62 (98,4) | |
| II | 23 (14,6) | 22 (23,2) | 1 (1,6) | |
| III | 0 | 0 | 0 | |
| IV | 1 (0,5) | 1 (1,1) | 0 | |
| Necesidad de tratamiento médico | 31 (19,6) | 28 (29,5) | 3 (4,8) | <0,001 |
| Electrocardiograma | ||||
| Ritmo sinusal | 150 (94,9) | 88 (92,6) | 62 (98,4) | 0,105 |
| Bloqueo de rama derecha | 52 (33,1) | 41 (43,6) | 11 (17,5) | 0,001 |
| Signos de crecimiento de la aurícula derecha | 35 (23,2) | 25 (27,8) | 10 (16,4) | 0,104 |
| Ecocardiografía | ||||
| IP moderada a grave | 89 (56,7) | 63 (67) | 26 (41) | 0,001 |
| IT moderada a grave | 25 (15,8) | 23 (24,2) | 2 (3,2) | <0,001 |
| TAPSE (mm) | 19,4±4,3 | 17,9±4 | 21,8±3,6 | <0,001 |
| Presencia de CIA/FOP | 12 (12,6) | 7 (7,4) | 5 (7,9) | 0,895 |
| Complicaciones cardiovasculares en el seguimiento | ||||
| Cualquier complicación cardiovascular | 19 (12) | 18 (18,9) | 1 (1,6) | 0,001 |
| Taquicardia supraventricular | 13 (8,2) | 13 (13,7) | 0 | 0,002 |
| Insuficiencia cardiaca | 6 (3,8) | 6 (6,3) | 0 | 0,04 |
| Accidente cerebrovascular | 5 (3,2) | 4 (4,2) | 1 (1,6) | 0,36 |
| Muerte cardiovascular | 1 (0,6) | 1 (1,1) | 0 | 0,42 |
| Tromboembolia | 1 (0,6) | 1 (1,1) | 0 | 0,41 |
| TV no sostenida | 1 (0,6) | 1 (1,1) | 0 | 0,41 |
| Tipo de reintervención en el seguimiento | ||||
| Cualquier reintervención | 61 (38,6) | 42 (44,2) | 19 (30,2) | 0,076 |
| Reemplazo de la válvula pulmonar | 28 (18,2) | 26 (28) | 2 (3,3) | <0,001 |
| Agrandamiento del tracto de salida del VD | 13 (8,4) | 7 (7,5) | 6 (9,8) | 0,61 |
| Cierre de CIA/FOP | 13 (8,4) | 9 (9,7) | 4 (6,6) | 0,5 |
| Valvuloplastia percutánea con balón | 11 (7,1) | 4 (4,3) | 7 (11,5) | 0,09 |
| Valvulotomía/comisurotomía | 10 (6,5) | 1 (1,1) | 9 (14,8) | 0,001 |
| Angioplastia pulmonar | 3 (1,9) | 2 (2,2) | 1 (1,6) | 0,82 |
CIA: comunicación interauricular; FOP: foramen oval permeable; IP: insuficiencia pulmonar; IT: insuficiencia tricuspídea; NYHA: New York Heart Association; TAPSE: desplazamiento sistólico del plano del anillo tricuspídeo; TV: taquicardia ventricular; VD: ventrículo derecho.
Los valores expresan n (%), media±desviación estándar o mediana [intervalo intercuartílico].
La mediana de edad en el último seguimiento era 34 [26-39] años. Presentaban una dilatación de AP ≥ 40mm 14 pacientes (8,8%), con una media de diámetro de 45,2±6,8mm (diámetro máximo, 60 mm). Un paciente con AP de 60mm e insuficiencia pulmonar grave presentó angina de pecho debido a la compresión del tronco común izquierdo pero, tras una RVP y resección de la AP (interposición de conducto valvulado), la compresión y sus síntomas remitieron.
No se documentaron episodios de endocarditis.
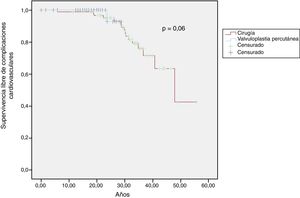
Al término del seguimiento, 19 pacientes (12%) habían sufrido una complicación cardiovascular (según lo indicado previamente). La supervivencia libre de complicaciones cardiovasculares a los 10 y lso 20 años fue del 99 y el 96% respectivamente en la cohorte de cirugía, mientras que en la cohorte de valvuloplastia percutánea fue del 100 y el 93% (p=0,6) (figura 1).
Las variables individuales del objetivo combinado se presentan en la tabla 2. Solo se produjo un evento de muerte en esta serie y fue el caso de un varón de 78 años que a los 35 años se había sometido a reparación de la EVP, que consistió en una valvulotomía y resección infundibular. A los 65 años se le diagnosticó una fibrilación auricular permanente y 1 año más tarde el paciente mostró un empeoramiento progresivo de la clase funcional de la New York Heart Association y signos de congestión periférica. Se documentó una insuficiencia pulmonar moderada a grave con una dilatación moderada del VD y un leve deterioro de la función sistólica del VD. El curso clínico posterior evolucionó a desenlace mortal por insuficiencia cardiaca refractaria y fallecimiento del paciente.
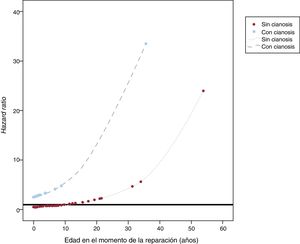
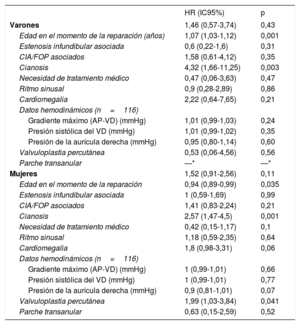
Las únicas variables en que se demostró asociación con las complicaciones cardiovasculares en el análisis bivariante (tabla 3) fueron la edad (hazard ratio [HR]=1,07; intervalo de confianza del 95% [IC95%], 1,03-1,12; p <0,001) y la cianosis en el momento de la reparación de la EVP (HR=4,32; IC95%, 1,66-11,25; p=0,003). Ambas variables se mantuvieron predictoras de complicaciones cardiovasculares en el análisis multivariable (edad en el momento de la reparación de la EVP: HR=1,08; IC95%, 1,04-1,12; p <0,001; cianosis: HR=5,23; IC95%, 1,99-13,78; p=0,001). Además, surgió una interacción estadísticamente significativa entre una y otra variable (p <0,001), que se muestra en la figura 2. La relación que se estableció entre la edad en el momento de la intervención y los eventos cardiovasculares dependía de la presencia de cianosis. Los pacientes con cianosis estaban expuestos a un mayor riesgo de complicaciones cardiovasculares con independencia de la edad en el momento de la reparación (aunque había un mayor riesgo para los pacientes que recibieron la reparación a una edad más avanzada). Por el contrario, en el caso de los pacientes sin cianosis, la edad en el momento de la reparación se asoció con un riesgo inferior de complicaciones cardiovasculares para los sometidos a cirugía a una edad más temprana, mientras que el riesgo aumentaba paulatinamente en el caso de los pacientes intervenidos quirúrgicamente a una edad más avanzada.
Asociaciones bivariantes entre las características basales y las complicaciones cardiovasculares a largo plazo y la necesidad de reintervención
| HR (IC95%) | p | |
|---|---|---|
| Varones | 1,46 (0,57-3,74) | 0,43 |
| Edad en el momento de la reparación (años) | 1,07 (1,03-1,12) | 0,001 |
| Estenosis infundibular asociada | 0,6 (0,22-1,6) | 0,31 |
| CIA/FOP asociados | 1,58 (0,61-4,12) | 0,35 |
| Cianosis | 4,32 (1,66-11,25) | 0,003 |
| Necesidad de tratamiento médico | 0,47 (0,06-3,63) | 0,47 |
| Ritmo sinusal | 0,9 (0,28-2,89) | 0,86 |
| Cardiomegalia | 2,22 (0,64-7,65) | 0,21 |
| Datos hemodinámicos (n=116) | ||
| Gradiente máximo (AP-VD) (mmHg) | 1,01 (0,99-1,03) | 0,24 |
| Presión sistólica del VD (mmHg) | 1,01 (0,99-1,02) | 0,35 |
| Presión de la aurícula derecha (mmHg) | 0,95 (0,80-1,14) | 0,60 |
| Valvuloplastia percutánea | 0,53 (0,06-4,56) | 0,56 |
| Parche transanular | —* | —* |
| Mujeres | 1,52 (0,91-2,56) | 0,11 |
| Edad en el momento de la reparación | 0,94 (0,89-0,99) | 0,035 |
| Estenosis infundibular asociada | 1 (0,59-1,69) | 0,99 |
| CIA/FOP asociados | 1,41 (0,83-2,24) | 0,21 |
| Cianosis | 2,57 (1,47-4,5) | 0,001 |
| Necesidad de tratamiento médico | 0,42 (0,15-1,17) | 0,1 |
| Ritmo sinusal | 1,18 (0,59-2,35) | 0,64 |
| Cardiomegalia | 1,8 (0,98-3,31) | 0,06 |
| Datos hemodinámicos (n=116) | ||
| Gradiente máximo (AP-VD) (mmHg) | 1 (0,99-1,01) | 0,66 |
| Presión sistólica del VD (mmHg) | 1 (0,99-1,01) | 0,77 |
| Presión de la aurícula derecha (mmHg) | 0,9 (0,81-1,01) | 0,07 |
| Valvuloplastia percutánea | 1,99 (1,03-3,84) | 0,041 |
| Parche transanular | 0,63 (0,15-2,59) | 0,52 |
AP-VD: arteria pulmonar-ventrículo derecho; CIA: comunicación interauricular; FOP: foramen oval permeable; HR: hazard ratio; IC95%: intervalo de confianza del 95%; VD: ventrículo derecho.
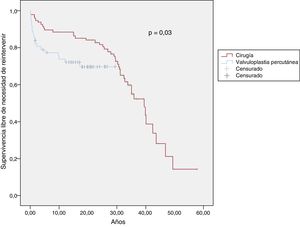
Después de la reparación de la EVP, precisaron de procedimientos complementarios 61 pacientes (38,6%), de los que 10 (el 16,4% del grupo de reintervención) necesitaron aún 2 reintervenciones, y 4 de ellos (el 6,5% del grupo de reintervención) 3 o más reintervenciones. Hay que añadir que 5 de dichos pacientes requirieron implante de marcapasos/desfibrilador o técnicas de ablación en el momento de la reintervención o en el seguimiento. La supervivencia libre de necesidad de reintervenir a los 10, 15 y 20 años fue del 88, el 87 y el 85% respectivamente en la cohorte de cirugía y del 74, el 72 y el 70% en la cohorte de valvuloplastia percutánea (p=0,03) (figura 3).
Las intervenciones practicadas con mayor frecuencia fueron el reemplazo de la valvular pulmonar, el cierre de CIA/FOP y las técnicas de ampliación del tracto de salida del VD. La información relacionada con las reintervenciones se incluye en la tabla 2. En el análisis bivariante (tabla 3), la necesidad de reintervención se asoció con una edad más temprana en el momento de la reparación de la EVP (HR=0,94; IC95%, 0,89-0,99; p=0,035), la presencia de cianosis previa a la reparación (HR=2,57; IC95%, 1,47-4,5; p=0,001) y el empleo de valvuloplastia percutánea (HR=1,99; IC95%, 1,03-3.84; p <0,041), mientras que en el análisis multivariante la presencia de cianosis previa a la reparación (HR=3,17; IC95%, 1,68-5,97; p <0,001) y el empleo de valvuloplastia percutánea (HR=3,48; IC95%, 1,67-7,25; p=0,001) se mantuvieron predictores de reintervención. La reintervención más frecuente practicada a los pacientes tratados inicialmente con una valvuloplastia percutánea para la reparación de la EVP fue la comisurotomía/valvulotomía (tabla 2). Según indican las curvas de Kaplan-Meier, la necesidad de reintervenir en el grupo de valvuloplastia percutánea se presentó poco después de la intervención inicial y precozmente tras la reparación (el 57% de los 14 pacientes tratados con valvuloplastia percutánea entre los años 1985 y 1988 precisaron reintervención, mientras que solo lo necesitaron el 21% de los 48 pacientes restantes; p=0,02).
DISCUSIÓNEsta serie se compone de una cohorte de pacientes proveniente de un centro terciario de referencia con reparación, tanto quirúrgica como por valvuloplastia percutánea, de la EVP aislada. Tras una mediana de seguimiento de 27 años, y a pesar de una tasa promedio de supervivencia y una clase funcional favorables, el 38,6% de los pacientes precisaron reintervención y el 12% sufrió complicaciones cardiovasculares.
Varios estudios han publicado excelentes resultados en el caso de los pacientes con EVP reparada2-4,6, que alcanzaron una adecuada clase funcional al término del seguimiento, como es el caso del presente estudio, y una supervivencia semejante, o tan solo ligeramente inferior, a la de la población general4,7. No obstante, se ha detectado durante el seguimiento la aparición de algunas complicaciones y, principalmente, la necesidad de reintervenir2-6.
Los datos sobre la necesidad de reintervención oscilan ampliamente entre las distintas series publicadas3,8. Kopecky et al.4, en la serie quirúrgica publicada en 1988 (191 pacientes, 24,4 años de seguimiento), observaron que apenas un 2,6% necesitaba reintervención. En 2005, el mismo grupo informó sobre una tasa de reintervención del 53%, relacionada principalmente con la insuficiencia pulmonar, de una cohorte seleccionada de 53 pacientes extraída del registro de la unidad de cardiopatías congénitas del adulto (33 años de seguimiento)3. Otras series contemporáneas que publican sus resultados tras practicar una valvuloplastia percutánea con balón ofrecen también una tasa de reintervención variable (2-30%), asociada sobre todo con EVP residual9,10.
Se observa una tasa de reintervención del 38,6% de una cohorte de 158 pacientes (el 60% tratados con cirugía y el 40%, con intervención percutánea) tras una mediana de seguimiento de 27 años. La variabilidad de la tasa de reintervención puede explicarse por varios factores: la duración del seguimiento dispar entre las series, las distintas técnicas empleadas para paliar la EVP y los criterios de evolución para la reintervención de las lesiones residuales, en concreto la insuficiencia pulmonar. Además, algunas series consideran reintervenciones el implante de marcapasos/desfibriladores o las técnicas de ablación, a diferencia de otras. En lo que se refiere a los predictores de reintervención, las publicaciones inciden en las cuestiones técnicas en el momento de la reparación inicial de la EVP: el empleo de parche transanular3 y valvulotomía cerrada5 en el caso de los pacientes sometidos a una intervención quirúrgica y la proporción del balón respecto al anillo valvular en el de los pacientes intervenidos percutáneamente10. En la presente serie, a pesar de que la cohorte de cirugía da cuenta de un mayor número de reintervenciones, según se ilustra en la tabla 1, la valvuloplastia percutánea resultó un factor de riesgo de reintervención tras ajustar por tiempo de seguimiento. Dicho resultado se atribuiría, sin embargo, a la asociación que se establece entre la necesidad de reintervenir y la precocidad del primer procedimiento, al hecho de que la valvuloplastia percutánea repondiera a una «estrategia fallida» durante la curva de aprendizaje de la propia técnica y la selección del candidato. Despierta aún mayor curiosidad la relación de la cianosis previa a la reparación de la EVP con la necesidad de reintervenir.
Pese a que algunos artículos de publicaciones médicas aborden la necesidad de reintervenir, aparecen escasos datos acerca de los predictores de complicaciones cardiacas tras paliar la EVP. En un informe integral publicado en 1988, Kopecky et al.4 se centraron en las complicaciones a largo plazo de sus series quirúrgicas (mediana de seguimiento, 24,3 años) e informaron sobre los eventos cardiovasculares sobrevenidos a 20 pacientes (10,4%): muerte cardiovascular a 11, insuficiencia cardiaca congestiva a 2, reintervenciones por estenosis pulmonar residual a 5 e implantes de marcapasos a 2. Los predictores independientes de dichos eventos fueron la edad avanzada en el momento de la reparación y una mayor presión del ventrículo derecho tanto preoperatoria como posoperatoria. Si bien se informa de las complicaciones a largo plazo en publicaciones recientes, no existe ningún otro estudio que trate los factores predictivos. En la presente cohorte contemporánea de 158 pacientes con seguimiento activo (mediana, 27 años) del servicio de cardiopatías congénitas de un centro terciario de referencia, presentaron complicaciones cardiacas 19 pacientes (12%), en concreto muerte cardiovascular, insuficiencia cardiaca, arritmia, accidente cerebrovascular y embolia. El análisis multivariante identificó la cianosis y la edad más avanzada en el momento de la reparación como los factores que con mayor probabilidad se asocian con las complicaciones cardiovasculares tardías.
La relación existente entre la edad más avanzada en el momento de la reparación y las complicaciones cardiovasculares indica el efecto perjudicial que ejercen la sobrecarga de presión del VD a largo plazo y las consiguientes hipertrofia ventricular y fibrosis miocárdica. Es bien conocido que la fibrosis del VD se produce a consecuencia de la estenosis pulmonar grave y aumenta progresivamente con la edad hasta establecerse enteramente a la edad de 30 o más años11. Ciertos estudios recientes que han evaluado la presencia de fisiología restrictiva del VD en las exploraciones con resonancia magnética cardiaca han hallado una sólida asociación con la fibrosis valorada por realce tardío de gadolinio12. La extensa presencia de realce tardío de gadolinio en el VD de los adultos con tetralogía de Fallot se relacionó con algunos marcadores clínicos adversos, como son una menor tolerancia al ejercicio físico y la arritmia clínica13-15. Actualmente la arritmia es la causa principal en nuestro objetivo combinado de complicaciones cardiovasculares.
Ross-Hesselink et al.3 informaron de taquicardia supraventricular recurrente solo en 3 pacientes (3,3%), aunque en una actualización posterior de dicha cohorte el mismo grupo10 identificó solo a 1 paciente adicional con arritmia auricular. Los autores no detectaron arritmias ventriculares complejas en su cohorte de cirugía, pero comunicaron taquicardia ventricular no sostenida en el 2% de los pacientes controlados por monitorización Holter y 1 caso de muerte súbita cardiaca a los 25 años de la reparación quirúrgica.
Rara vez se ha informado de muerte súbita cardiaca en otras series6,8.
El otro predictor de complicaciones cardiovasculares del presente estudio es la presencia de cianosis antes de paliar la EVP, en consonancia con la propuesta que ya hiciera el grupo de Helen Taussig en 196316. Además, se identificó en este estudio una interacción estadísticamente significativa entre ambos predictores, de modo que en la relación establecida entre la edad en el momento de la reparación y el riesgo de complicaciones cardiovasculares media de algún modo la presencia de cianosis, lo cual confiere un pronóstico desfavorable a cualquier edad.
La cianosis se atribuye a un cortocircuito derecha-izquierda a través de un FOP. Aunque apunte a una estenosis pulmonar más grave, a la hora de evaluar los parámetros de agudización de la lesión (presión sistólica del VD y gradiente de la válvula pulmonar) no se halló asociación alguna con la aparición de complicaciones cardiovasculares. Se especula que la cianosis refleja una peor adaptación miocárdica a la situación de sobrecarga de presión mantenida en el periodo neonatal y durante las etapas tempranas de vida. El mecanismo patogénico intrínseco de esta adaptación miocárdica desfavorable (posiblemente relacionada también con la disfunción diastólica del VD) permanecería tras mitigar la EVP, lo que conduciría a una tasa más elevada de complicaciones cardiacas y a la necesidad de reintervenir.
LimitacionesLa principal limitación del presente estudio reside en su naturaleza retrospectiva. De los 211 pacientes con EVP reparada identificados en este registro, se hacía seguimiento activo solo de 158, que por lo tanto conformaron la población del estudio. La búsqueda de información se llevó a cabo principalmente en las historias clínicas de este centro hospitalario o de los pacientes derivados a los especialistas cardiólogos y, en algunos casos, a partir de la historia electrónica de los médicos de atención primaria. Si bien una pérdida del 25% en el seguimiento se consideraría de todo punto excesiva, algunos estudios recientes han publicado tasas de hasta un 42% de abandono asistencial de los pacientes adultos con cardiopatía congénita, en un 8% de ellos se prolongó durante más de 10 años17. El motivo principal de la interrupción asistencial que dichos estudios esgrimían, con independencia de la complejidad cardiaca, reside en que los pacientes se sentían mejor y no creían que fuera necesario continuar con el seguimiento.
La duración del seguimiento difirió significativamente entre el grupo de cirugía y el de valvuloplastia percutánea. A pesar de que la valvuloplastia percutánea resulta predictora de la necesidad de reintervenir, este hallazgo se fundamenta en el supuesto estadístico de que el riesgo de reintervención de ambas poblaciones permanece constante a lo largo del tiempo y, como muestran las curvas de Kaplan-Meier, este estudio no evidencia dicho extremo.
CONCLUSIONESLos pacientes con EVP reparada presentan un excelente resultado posoperatorio, pero pueden aparecer complicaciones y necesidad de reintervenir a largo plazo. La reparación de la EVP a una edad más avanzada y la presencia de cianosis antes de paliar la EVP, factores ambos que con probabilidad indican un peor perfil miocárdico del VD tras la reparación, son predictores de un pronóstico desfavorable e identifican a una población que requiere un control más estricto.
FINANCIACIÓNEl CIBERCV financia el presente estudio y lo cofinancia el Fondo Europeo de Desarrollo Regional (FEDER).
CONFLICTO DE INTERESESNo se declara ninguno.
- –
La EVP se considera una cardiopatía congénita de bajo riesgo con una esperanza de vida casi normal. Sin embargo, se ha descrito la aparición de complicaciones a largo plazo tras la reparación de la EVP.
- –
Se revisaron los resultados a largo plazo de una población contemporánea de pacientes con EVP reparada. Precisó reintervención el 38% de los pacientes, y el 12% sufrió complicaciones cardiovasculares. El hallazgo principal del presente estudio estriba en que una edad más avanzada en el momento de la reparación y, lo que reviste mayor importancia, la cianosis previa a la reparación resultaron predictores independientes del objetivo combinado de complicaciones cardiovasculares (muerte cardiovascular, insuficiencia cardiaca, arritmia, accidente cerebrovascular y embolia).