Los dispositivos vasculares bioabsorbibles (DVB), introducidos en la clínica hace ya una década, representaron una verdadera revolución conceptual en la cardiología intervencionista1–4. La posibilidad de obtener los mismos resultados que con los stents farmacoactivos (SFA) metálicos convencionales de última generación, pero con una tecnología que permitía no dejar ninguna «huella» de la intervención en la pared del vaso, representaba un estimulante cambio de paradigma al que parecía muy difícil resistirse2–4. Así, su plataforma estructural les garantizaba conseguir un satisfactorio soporte de la pared vascular, evitando el retroceso elástico precoz, y unos excelentes resultados angiográficos inmediatos (stent-like), y después su potente fármaco antiproliferativo inhibía con mucha eficacia el crecimiento neointimal2–5. No obstante, el gran atractivo de los DVB consistía precisamente en que, una vez completada la función para la que habían sido diseñados, tanto sus elementos estructurales como el polímero requerido como medio para mantener el fármaco desaparecían completamente de la pared coronaria2–5. Algunos estudios iniciales confirmaron que todo este proceso, que culminaba con la desaparición total del dispositivo, se completaba en ∼3 años2–5.
De esta forma los DVB permitirían superar algunas limitaciones que todavía tenían los SFA de última generación, atribuidas sobre todo a la persistencia indefinida de elementos extraños en la pared vascular. De hecho, en algunos pacientes esto parecía representar una verdadera espada de Damocles y explicaba un riesgo mínimo, pero real y mantenido en el tiempo, de trombosis o reestenosis muy tardías (más de 1 año tras el implante) del SFA6,7.
Por el contrario, con la desaparición completa del DVB la arteria quedaba «liberada» del corsé impuesto por los elementos metálicos permanentes del SFA y recuperaba su capacidad de dar respuesta aguda a diferentes estímulos fisiológicos vasculares (vasoconstricción y vasodilatación) y, más crónicamente, a los potenciales efectos favorables del shear stress tanto en la progresión/regresión de la placa de ateroma y su fenotipo como en los fenómenos de remodelado vascular tardío2–5. Algunos datos un tanto provocadores desde la perspectiva actual incluso apuntaban la posibilidad de que los DVB inducirían una regresión del volumen de placa subyacente, facilitarían la pasivación de placas potencialmente vulnerables (proporcionando un nuevo recubrimiento fibroso a los fibroateromas de cápsula fina) e incluso lograrían una disminución adicional de los síntomas anginosos en algunos pacientes (este último fenómeno nunca bien explicado), atribuida a una recuperación más completa de la función endotelial en todo el vaso2–5. En la fase inicial de esta oleada de optimismo los más osados incluso proponían cambiar el lenguaje habitualmente empleado en cardiología intervencionista con la introducción de términos mucho más seductores y atractivos, como «reparación» o «restauración» vascular completa.
Además, la reabsorción del DVB permitía la liberación de las ramas laterales enjauladas por el dispositivo, y la desaparición de sus partes inadecuadamente protruyentes (en lesiones ostiales y bifurcaciones) o infraexpandidas (en lesiones calcificadas), con lo que se eliminaba el problema de la mala posición tardía (persistente o adquirida) y facilitaba opciones futuras de tratamiento, bien con nuevas intervenciones percutáneas o con anastomosis quirúrgicas en segmentos coronarios ya totalmente libres de dispositivos (figura 1)2–5.
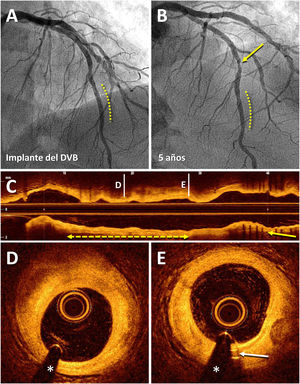
Resultado angiográfico y por tomografía de coherencia óptica de un dispositivo vascular bioabsorbible (DVB) implantado 5 años antes en la arteria descendente anterior (DA). Varón de 83 años a quien, en el año 2013, por angina estable se le implantó un DVB (Absorb) (3 × 18 mm) en una lesión en el segmento distal de la DA (línea discontinua), con excelente resultado (A). En 2018, se repitió la coronariografía por angina estable y se observó persistencia de buen resultado del DVB (línea discontinua) y una lesión de novo en el segmento medio de la DA (flecha) que se trató con un stent farmacoactivo (B). El estudio posterior con tomografía de coherencia óptica revela excelente resultado del stent farmacoactivo recién implantado (C; flecha) y la completa desaparición del DVB (C-E); en dicho segmento coronario solo aparecen (línea discontinua con flechas) una placa fibrosa no obstructiva (D) y las marcas radiopacas residuales (platino) del dispositivo situadas en sus extremos (E; flecha).
Pero, ¿qué ha ocurrido? ¿Por qué estamos hablando todo el tiempo en pasado? Ahora sabemos que, a pesar de los excelentes resultados iniciales demostrados en diferentes estudios observacionales y ensayos clínicos controlados, seguimientos rigurosos a muy largo plazo y nuevos metanálisis (que incluyeron un número de pacientes mucho mayor) han demostrado de modo fehaciente que los DVB eran inferiores a los SFA de última generación en cuanto al fracaso en la lesión diana (por unas incidencias significativamente mayores de reestenosis y trombosis del dispositivo)8. Esto hizo que el DVB polimérico más empleado y estudiado (basado en la degradación del ácido poliláctico por el ciclo de Krebs), el Absorb (Abbott Vascular, Estados Unidos), finalmente fuera retirado del mercado. Aunque hay disponibles otros DVB diferentes que podrían ofrecer mejores resultados, la última guía europea de revascularización es absolutamente nítida en sus recomendaciones, e indica que, actualmente, no está indicado el uso de los DVB (clase III A) en la práctica clínica habitual9. Aunque no se había demostrado un efecto de clase de los DVB, este ejercicio de prudencia parecía no solo justificado sino también necesario.
¿Por qué ha pasado esto? ¿Hemos sido —una vez más— demasiado optimistas? ¿Hemos querido —de nuevo— correr demasiado rápido? Siempre ha habido escépticos y críticos con esta nueva tecnología. Los elementos estructurales del dispositivo precisaban un mayor calibre que los utilizados en los SFA de última generación (cada vez más finos y asociados con superiores resultados clínicos) para conseguir una misma fuerza radial y garantizar sus necesarias funciones de soporte de la pared vascular2–5,7,10. Además, por el tipo de material empleado, eran menos flexibles, su navegabilidad a través de segmentos coronarios tortuosos era inferior, su resistencia a la rotura (por ejemplo, en caso de sobredilatación) era mucho menor y los tamaños disponibles (en cuanto a diámetros y longitudes) eran menos. En lesiones muy calcificadas se observaron casos de colapso precoz del dispositivo. Los puntales más gruesos también tendían a comprometer en mayor medida las ramas laterales y el tratamiento de estas podía desestructurar la plataforma del dispositivo. Por eso, inicialmente, se insistió en su uso prudente y restringido a pacientes con anatomías no demasiado complejas2–5,7,10. Posteriormente, al apreciarse algunas dificultades para conseguir un implante correcto en lesiones más desfavorables, se aconsejó su optimización mediante predilatación y posdilatación sistemáticas y guiando el implante bien con mediciones de angiografía coronaria cuantitativa, bien con técnicas de diagnóstico intracoronario3–5. Todo ello pronto puso de manifiesto que los DVB no eran competitivos frente a los nuevos SFA, al menos en la práctica clínica diaria8. Además, datos posteriores demostraron la persistencia de elementos estructurales en la pared del vaso durante más tiempo del esperado. Esto se atribuyó a que su degradación en segmentos coronarios con ateroesclerosis avanzada podría ser más lenta que la demostrada en los estudios iniciales in vivo o en pacientes con lesiones favorables. Estos hallazgos también ayudaban a explicar algunos resultados decepcionantes en estudios controlados sobre la recuperación de la dinámica arterial5. Sin embargo, mucho más preocupante todavía fue la demostración de que, ocasionalmente, la desaparición del dispositivo no era tan limpia y completa como se suponía. En algunos pacientes, el proceso de disolución del DVB se asociaba con pérdidas no homogéneas de su integridad estructural que condicionaban una inadecuada falta de soporte de la pared o la aparición de puntales del dispositivo parcialmente reabsorbidos dentro de la luz vascular y, mucho peor aún, asociadas en algunos pacientes con presentaciones clínicas como reestenosis o trombosis muy tardía del dispositivo10–12. Los mecanismos potencialmente implicados en los fracasos tardíos de los DVB se han descrito en detalle10–12. Finalmente, los peores resultados globales en la lesión diana, confirmados en los metanálisis mencionados, representaron el «último clavo en el ataúd» (requiescant in pace) para estos DVB de primera generación8.
Pero, ¿debemos enterrar los DVB de forma definitiva? ¿Podrían tener ventajas sobre los SFA en contextos clínicos y anatómicos definidos que, lamentablemente, no hemos sabido identificar? ¿Qué pasa con las nuevas generaciones de DVB, de tecnología mucho más avanzada? Si con lo aprendido hasta ahora se lograra superar las dificultades iniciales, ¿podría pasar esta estrategia terapéutica de ser atractiva a ser clínicamente superior? ¿Y en pacientes muy seleccionados? ¿Qué sucede realmente en estos segmentos coronarios tratados con excelente resultado tardío, una vez que el dispositivo desaparece por completo? (figura 1) ¿Quedan verdaderamente inmunes de sufrir reestenosis o trombosis muy tardías?
En un artículo recientemente publicado en Revista Española de Cardiología, Wiebe et al.13 analizan los resultados clínicos muy tardíos de los DVB. Para ello, estudiaron los resultados del seguimiento a 5 años del registro prospectivo ISAR-ABSORB, en el que se incluyó a pacientes consecutivos, no seleccionados (dentro de la práctica clínica habitual), tratados con DVB poliméricos liberadores de everolimus (Absorb) en 2 importantes centros alemanes. Se incluyó a 419 pacientes tratados con DVB con un total de 527 lesiones. Se intervino al 40% de los pacientes por síndrome coronario agudo; un tercio eran diabéticos; un cuarto tenía insuficiencia renal, y la mitad de las lesiones se consideraron angiográficamente complejas (longitud media, 16 mm). El objetivo de valoración principal (un combinado de muerte, infarto de miocardio y revascularización de la lesión diana) ocurrió en un tercio de los pacientes (33,1%) fundamentalmente a expensas de la necesidad de nueva revascularización de la lesión diana (20,3%). Además, un 4,7% de los pacientes presentaron trombosis del dispositivo, la mayoría de ellas tras los primeros 2 años de seguimiento. Ninguno de los pacientes que sufrieron trombosis tomaba doble tratamiento antiplaquetario, y en casos en los que se pudo realizar un estudio de coherencia óptica, se demostró una desestructuración del dispositivo, datos de mala posición o zonas aneurismáticas13.
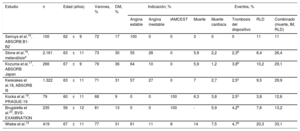
Hasta ahora los datos de seguimiento disponibles a muy largo plazo de los DVB provenían únicamente de pacientes más seleccionados incluidos en estudios controlados, en su mayoría ensayos clínicos aleatorizados (tabla 1). Estos pacientes tienen en general características clínicas y anatómicas mucho más favorables que los pacientes menos seleccionados tratados día a día en la práctica clínica habitual. Incluso habría que aceptar que los pacientes que son elegidos para tratamiento con DVB ya podrían tener unas características anatómicas algo más favorables (sesgo de selección) que los pacientes tratados con SFA, por las mencionadas limitaciones de navegabilidad inherentes a estos dispositivos. Los datos iniciales a los 2 años de este registro alemán ya se habían publicado14, y en el presente artículo se detalla el seguimiento de estos pacientes a 5 años. Estos resultados suscitan reflexiones de potencial interés.
Estudios con resultados clínicos a 5 años de dispositivos vasculares bioabsorbibles
| Estudio | n | Edad (años) | Varones, % | DM, % | Indicación, % | Eventos, % | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Angina estable | Angina inestable | IAMCEST | Muerte | Muerte cardiaca | Trombosis del dispositivo | RLD | Combinado (muerte, IM, RLD) | |||||
| Serruys et al.15, ABSORB B1-B2 | 100 | 62±9 | 72 | 17 | 100 | 0 | 0 | 3 | 0 | 0 | 11 | 11 |
| Stone et al.16, metanálisisa | 2.161 | 63±11 | 73 | 30 | 55 | 28 | 0 | 5,9 | 2,2 | 2,3b | 8,4 | 26,4 |
| Kozuma et al.17, ABSORB Japan | 266 | 67±9 | 79 | 36 | 64 | 10 | 0 | 5,9 | 1,2 | 3,8b | 10,2 | 29,1 |
| Kereiakes et al.18, ABSORB III | 1.322 | 63±11 | 71 | 31 | 57 | 27 | 0 | 7 | 2,7 | 2,5c | 9,5 | 29,9 |
| Kocka et al.19, PRAGUE-19 | 79 | 60±11 | 68 | 9 | 0 | 0 | 100 | 6,3 | 3,8 | 2,5c | 3,8 | 12,6 |
| Brugaletta et al.20, BVS-EXAMINATION | 235 | 56±12 | 81 | 13 | 0 | 0 | 100 | - | 5,9 | 4,2b | 7,6 | 13,2 |
| Wiebe et al.13 | 419 | 67±11 | 77 | 31 | 61 | 11 | 8 | 14 | 7,5 | 4,7b | 20,3 | 33,1 |
DM: diabetes mellitus; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IM: infarto de miocardio; RLD: revascularización de la lesión diana.
En todos los estudios se utilizó el dispositivo vascular bioabsorbible Absorb.
En este estudio13 se recomendó la predilatación sistemática de las lesiones antes de implantar el DVB, pero la posdilatación se dejó a criterio del operador y, de hecho, no se realizó en un tercio de los casos. Al principio del estudio no se conocía, al menos de manera tan clara, la importancia de una posdilatación cuidadosa de los DVB para optimizar sus resultados ni la importancia de guiar el implante con técnicas de diagnóstico intracoronario, que solo se utilizaron de forma anecdótica en este registro. No sabemos si los resultados clínicos a largo plazo fueron inferiores en los pacientes sin posdilatación (aunque esto no se apreció en el análisis multivariado), por lo que se podría especular con la posibilidad de que los resultados clínicos muy tardíos podrían haber sido mejores si todos los pacientes se hubieran beneficiado de una posdilatación o de guía con imagen intracoronaria. Obviamente, esto se alejaría de la práctica clínica habitual, que es lo que pretende analizar este registro.
Aunque estos pacientes representan el mundo real y prácticamente no habían sido seleccionados, la elevada tasa de eventos y, sobre todo, la tasa de trombosis tardía son similares o ligeramente superiores a las encontradas en los escasos estudios controlados y con seguimiento a largo plazo publicados con este dispositivo15–20 (tabla 1). En todos los estudios se mantiene una tasa baja, pero constante, de eventos relacionados con el segmento tratado tras los 2-3 años del implante del DVB.
En este trabajo ni se programó ni se estudió sistemáticamente la prescripción o la adherencia al tratamiento antiagregante plaquetario a largo plazo (simple, doble con clopidogrel o doble con prasugrel o ticagrelor), por lo que también cabe la posibilidad de que un tratamiento antiagregante plaquetario prolongado, ajustado a los riesgos isquémico (multivaso, DVB solapados) y hemorrágico de los pacientes hubiera conseguido mejorar los resultados clínicos.
Además, a todos los pacientes incluidos en este estudio se les recomendó una angiografía de seguimiento (6-8 meses) que, finalmente, se obtuvo en el 71% de los casos. Esta actitud, por un lado, se aleja de la práctica clínica habitual y podría haber condicionado otro sesgo de selección y, por otro, siempre aumenta el número de revascularizaciones realizadas durante el seguimiento (reflejo óculo-estenótico) incluso cuando se exigían criterios clínicos (angina o isquemia) para indicarlas. La existencia de este fenómeno se aprecia perfectamente al examinar las curvas de Kaplan-Meier, tanto para el objetivo principal de valoración como para la supervivencia libre de una nueva revascularización.
Sin embargo, sin duda, lo más interesante de este estudio es la demostración de que los eventos adversos a largo plazo siguen produciéndose, de modo constante y estable, sin que se perciba un fenómeno de meseta. De nuevo, esto se aprecia observando las curvas de supervivencia actuarial y, aún mejor, con el análisis específico realizado a partir de los 2 años.
Es posible que no hayamos sabido identificar a los pacientes que más se podrían beneficiar de estos atractivos dispositivos. También es posible que no hayamos tenido en cuenta los cuidados especiales que requieren los DVB para un implante óptimo (dilatación sistemática antes y después de la implantación, guía con imagen intravascular). A pesar de que todo esto puede ser cierto, lo que no se puede discutir es que los resultados obtenidos con los DVB actualmente disponibles no han sido competitivos con los proporcionados por los SFA de última generación, no solo en estudios controlados, sino también en situaciones de práctica clínica real. Los nuevos datos del estudio de Wiebe et al.13 y de otros estudios controlados con seguimiento a 5 años15–18 parecen indicar que los segmentos coronarios tratados con DVB no están libres de sufrir complicaciones a muy largo plazo. Estas podrían ser secundarias a una reabsorción retrasada o deficiente del dispositivo que permitiría que dichos segmentos sigan siendo vulnerables a muy largo plazo. La otra posibilidad es que en el segmento coronario donde se había implantado el DVB la enfermedad pueda seguir evolucionando, a pesar de la desaparición completa del dispositivo, y desarrollar fenómenos de reestenosis, neoateroesclerosis (o si se prefiere reactivación de la ateroesclerosis subyacente), y precisar nuevas revascularizaciones o ser el sustrato de una complicación aterotrombótica causante de un infarto agudo de miocardio. Ambos mecanismos pueden influir en los resultados presentados. De este modo, la espada de Damocles seguiría presente en la pared del vaso enfermo y el fenómeno de reparación o restauración vascular completa sería, en realidad, un mito. ¿Lograrán «resucitar» los DVB apoyados en nuevos avances biotecnológicos? Es muy posible, pero nos costará recuperarnos de la dura lección que hemos aprendido en este viaje. Para que esta línea terapéutica pueda seguir avanzando, será preciso demostrar un claro beneficio clínico a largo plazo, al menos en indicaciones específicas. Hace pocos años ya recordábamos desde estas páginas que una valoración rigurosa y crítica de los resultados obtenidos con cualquier nuevo tratamiento coronario debe ser la piedra angular que rija el desarrollo de la cardiología intervencionista, ya que el tratamiento de nuestros pacientes no puede ni debe basarse en simples expectativas, por muy atractivas que sean10.
CONFLICTO DE INTERESESNo se declara ninguno.