La intervención coronaria percutánea primaria (ICPp) es el tratamiento recomendado para el infarto agudo de miocardio con elevación del segmento ST (IAMCEST). Los países han diseñado varios modelos de redes para optimizar el diagnóstico extrahospitalario de IAMCEST, facilitar el tratamiento más adecuado, y mejorar el pronóstico de los pacientes. El objetivo es evaluar la efectividad de la implementación de redes de atención al IAMCEST, incluido el diagnóstico extrahospitalario, en la mejora de la letalidad del IAMCEST y la mortalidad a largo plazo y su efecto en la proporción de pacientes que se presentan en insuficiencia cardiaca, el tiempo de isquemia y el tiempo hasta la ICPp.
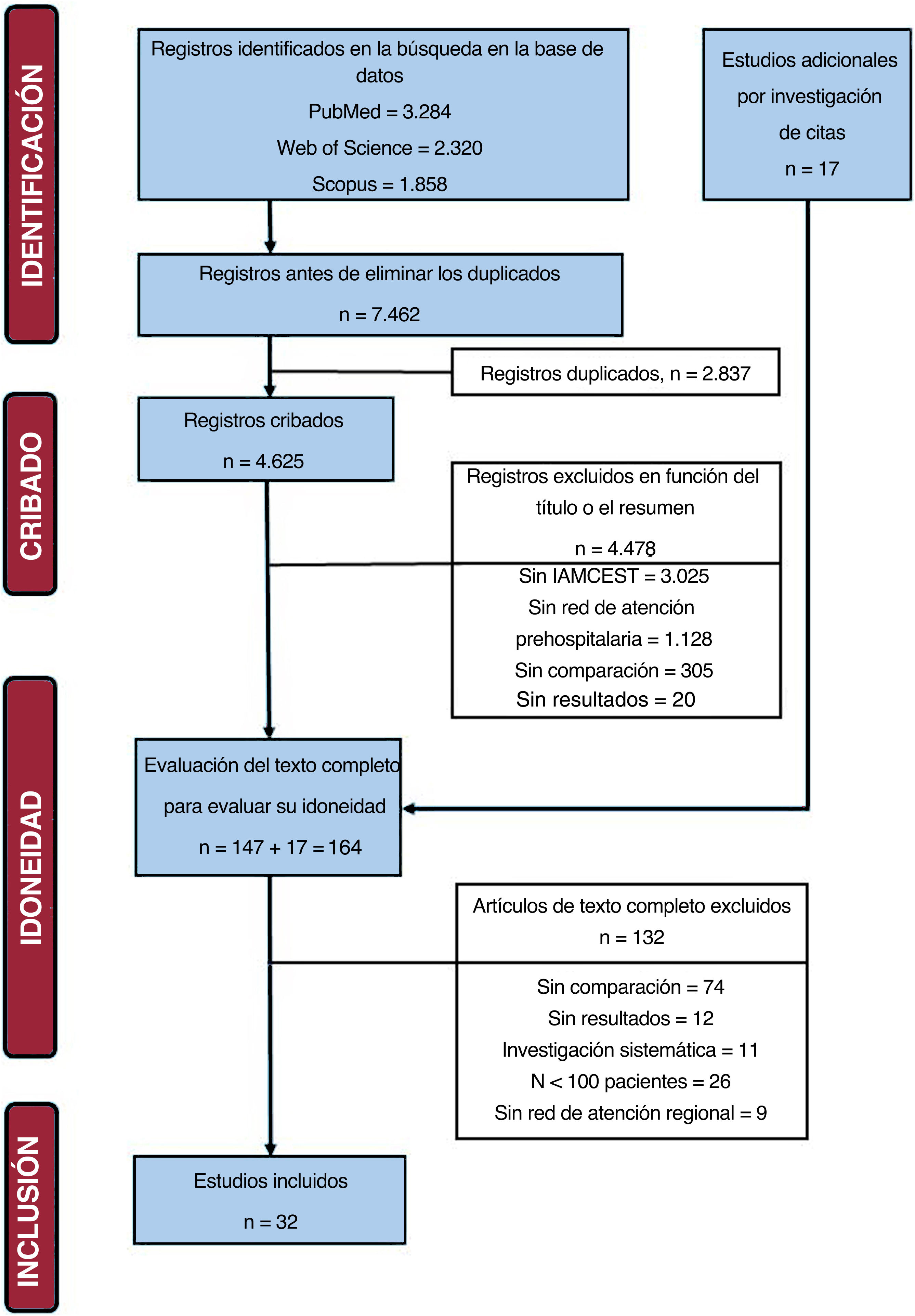
MétodosRevisión sistemática y metanálisis. Búsquedas en las bases de datos PubMed, Scopus y Web of Science desde enero de 2000 a diciembre de 2023. De la selección de los estudios y la extracción de datos se ocuparon 3 revisores independientes.
ResultadosSe seleccionaron 32 artículos. La implementación de redes para el IAMCEST con diagnóstico extrahospitalario se asoció con reducciones del 35% en la letalidad (IC95%, –23% al –45%), el 27% en la mortalidad a largo plazo (IC95%, –22% al –32%) y en la proporción de pacientes en Killip III-IV al ingreso, el tiempo de isquemia y el tiempo hasta la ICPp: –17% (IC95%, –35% al +6%), –19% (IC95%, –6% al –31%) y –33% (IC95%, –16% al –47%), respectivamente. Las redes basadas en sistemas de transporte de emergencias y aquellas que involucraban a todo el sistema de salud, incluidos centros de atención primaria y hospitales sin capacidades de ICPp, mostraron una efectividad similar. Se observó una mayor efectividad en áreas urbanas frente a las rurales y en países de altos ingresos frente a ingresos medios y bajos.
ConclusionesLa implementación de redes para el IAMCEST basadas en el diagnóstico extrahospitalario es efectiva para reducir la letalidad por IAMCEST y la mortalidad a largo plazo, independientemente de las condiciones geográficas y socioeconómicas de la región. La participación del sistema de transporte de emergencias es el elemento clave de las redes exitosas.
Palabras clave
Identifíquese
¿Aún no es suscriptor de la revista?
Comprar el acceso al artículo
Comprando el artículo el pdf del mismo podrá ser descargado
Precio: 19,34 €
Teléfono para incidencias
De lunes a viernes de 9h a 18h (GMT+1) excepto los meses de julio y agosto que será de 9 a 15h