Palabras clave
INTRODUCCIÓN
Durante los últimos años, diversos estudios han mostrado la capacidad de las células madre de médula ósea de diferenciarse en células maduras de tejidos específicos, como miocitos cardíacos y células endoteliales1-5. Estos hallazgos han sido confirmados en distintos estudios con pacientes6-11. En ellos se efectuó una inyección intracoronaria o miocárdica directa de células progenitoras obtenidas de médula ósea. Estas inyecciones produjeron una reparación miocárdica sostenida y una mejoría funcional. Por otro lado, la regeneración miocárdica basada en la movilización de células madre también se ha observado en infartos experimentales12,13, lo que podría ser otra estrategia evaluable en estudios con pacientes. La factibilidad y los efectos de estas estrategias están todavía sujetos a evaluación. En el presente estudio se muestran los hallazgos observados en un grupo de 13 pacientes con infarto agudo de miocardio (IAM) anterior tratados con revascularización con stents y que posteriormente fueron tratados con factor estimulante de colonias granulocíticas (G-CSE) para mejorar la función ventricular.
PACIENTES Y MÉTODO
Pacientes
Hemos estudiado de forma prospectiva a 13 pacientes con IAM anterior revascularizado que aceptaron participar en un estudio de factibilidad y seguridad sobre los efectos de la movilización masiva de células madre en el curso de un infarto. El estudio fue aprobado por el comité ético institucional. Todos los pacientes firmaron consentimiento para participar en el estudio. En la tabla 1 se exponen los datos basales. A su llegada al hospital, los pacientes fueron tratados con fibrinolíticos en un intento de conseguir una reperfusión precoz. No obstante, 2 pacientes precisaron un cateterismo de rescate con implantación de stent para conseguir la reperfusión de la arteria descendente anterior. Los 11 restantes mostraron signos clínicos de reperfusión y estabilización, y fueron programados para cateterismo cardíaco entre los días 2 y 5 post-IAM. De esta manera, se realizó un cateterismo cardíaco en todos los pacientes entre los días 0 y 5 de la fase aguda del infarto, y este estudio se consideró como basal para la valoración de la función ventricular izquierda. La revascularización miocárdica obtenida en este punto aseguraría la viabilidad de la pared anterior, así como la llegada y el posible anidamiento de células madre a la zona infartada. Se realizó un registro de los tiempos desde el inicio del dolor hasta la recanalización, la revascularización con stent y el pico de creatincinasa (CK). Tras el cateterismo cardíaco inicial, los pacientes fueron incluidos en el estudio tras aceptar su participación. Todos fueron tratados con G-CSF y se realizó un seguimiento estrecho tras el alta hospitalaria. El segundo cateterismo cardíaco fue programado a los 3 meses de seguimiento para evaluar los cambios en la función ventricular izquierda. Se compararon los electrocardiogramas obtenidos antes del alta hospitalaria y a los 3 meses de seguimiento; el sumatorio de ondas Q (ΣQ), que refleja el grado de necrosis de la pared anterior, fue medido y comparado en milímetros.
Cateterismo cardíaco, diagnóstico y terapéutico
Se realizaron 2 cateterismos cardíacos durante el estudio. El primero fue llevado a cabo entre los días 0 y 5 tras el IAM; el segundo, a los 3 meses de seguimiento. En el primer estudio se realizó un cateterismo cardíaco izquierdo diagnóstico, incluidas una ventriculografía izquierda y una angiografía coronaria. El tratamiento mecánico de la arteria descendente anterior causante del infarto se realizó siempre con un stent liberador de rapamicina (Cypher, Johnson & Johnson, Cordis, Miami, Florida). Una vez obtenida la revascularización de la arteria epicárdica, se efectuaron estudios de reserva coronaria para evaluar la situación del lecho vascular. En 3 pacientes se implantaron otros stents en lesiones coronarias remotas no relacionadas con el infarto. Como resultado, en todos los pacientes se obtuvo una revascularización completa. Todos los procedimientos terapéuticos se llevaron a cabo con catéteres guía de 8 Fr sin agujeros laterales. Durante el procedimiento terapéutico, todos los pacientes recibieron heparina no fraccionada a razón de 2 mg/kg; el tratamiento se continuó con heparina de bajo peso molecular (dalteparina) 10.000 U/día, ticlopidina 500 mg/día y aspirina 150 mg/día durante 4 semanas, y se siguió con clopidogrel y aspirina durante 1 año. Cinco pacientes recibieron dosis convencionales de abciximab (0,25 mg/kg en bolo, seguido de perfusión intravenosa de 0,125 μg/kg/min durante 12 h) que se iniciaron durante la revascularización. La heparina circulante fue neutralizada con protamina al final del procedimiento. Después, se retiró el introductor femoral y se efectuó el cierre de la punción arterial con un dispositivo Angioseal de 8 Fr. A los 3 meses de seguimiento se realizó un nuevo estudio hemodinámico. En este estudio, la ventriculografía izquierda, la coronariografía y la determinación de la reserva coronaria se realizaron en condiciones idénticas a las del estudio inicial.
Estudios de la función ventricular izquierda
En ambas condiciones del estudio practicamos al menos una vetriculografía izquierda en proyección oblicua anterior derecha de 30o. La ventriculografía izquierda se realizó con un catéter pigtail de 7 Fr. Se inyectaron 40 ml de contraste no iónico a una velocidad de 15 ml/s. Las angiografías se obtuvieron con el sistema digital de General Electric, a 25 imágenes por segundo. Durante la realización de la ventriculografía se consiguieron latidos sinusales y latidos postextrasistólicos para determinar la reserva contráctil14 de 2 áreas ventriculares: el área afectada por el infarto (pared anterior) y las zonas hipercinéticas compensadoras (pared inferior). Los latidos postextrasistólicos fueron inducidos mediante el propio catéter, una vez filmado un latido sinusal bien opacificado. En 3 pacientes fue preciso realizar una segunda ventriculografía al final del procedimiento para obtener ambos tipos de latidos.
Las mediciones y cálculos se realizaron off-line, y se dibujaron las siluetas telediastólicas y telesistólicas del ventrículo izquierdo. Se calcularon los volúmenes ventriculares y la fracción de eyección (FE), y se efectuó un análisis de la motilidad regional de la pared. Se utilizó el método de Sheehan et al15 para estudiar la extensión del daño parietal. Las siluetas telediastólicas y telesistólicas superimpuestas fueron divididas en 100 radios de acortamiento parietal. El segmento de contracción anormal (ACS) fue definido como el porcentaje de radios con acinesia o discinesia. El número de radios afectados se definió como la suma de radios hipocinéticos, acinéticos y discinéticos. Asimismo, se definió la hipercinesia compensadora, predominantemente en la pared inferior, y se expresó como el porcentaje de radios hipercinéticos. Así, se observó de forma seriada el comportamiento funcional del miocardio infartado tras el tratamiento, lo que permitió evaluar la posible respuesta. La recuperación funcional se definió como la ganancia en la FE y la reducción del área infartada (ACS) y del número de radios afectados entre la situación basal y la del seguimiento. Adicionalmente, también se evaluó el comportamiento de las zonas hipercinéticas compensadoras.
Mediciones de reserva coronaria
Se utilizó el sistema FloMap® (Cardiometrics; Mountain View; California) para medir las velocidades intracoronarias y de la reserva coronaria (CFR)16. Tras la revascularización de la descendente anterior, se posicionó una guía Doppler intracoronaria de 0,014 pulgadas distal al stent. La velocidad del flujo se registró de forma continua. El pico de la velocidad se registró tanto en situación basal como tras la administración de un bolo intracoronario de 60 μg de adenosina. La CFR fue calculada como la relación entre la velocidad de flujo máximo tras la inyección de adenosina y la velocidad del flujo basal. A los 3 meses de seguimiento se efectuó un nuevo estudio Doppler en la descendente anterior. La recuperación funcional de la microcirculación infartada fue definida como la ganancia en CFR entre la fase aguda y el seguimiento.
Movilización con G-CSF y estudios
de laboratorio
Los pacientes recibieron G-CSF (Neupogen, Amgen, Thousand Oaks, CA) de forma subcutánea durante 10 días a razón de 5 μg/kg cada 12 h. Se obtuvo una muestra de sangre periférica los días 0, 3, 5 y 10. Se realizó el recuento total de la serie blanca, del porcentaje de células CD34+ circulantes y de su inmunofenotipo. Asimismo, se determinaron las enzimas cardíacas de forma seriada durante la fase aguda y el tratamiento con G-CSF.
La cuantificación en la sangre periférica de CD34+ movilizados con G-CSF fue realizada en concordancia con las guías ISHAGE17. Se utilizó la citometría de inmunofluorescencia de 3 colores para determinar la expresión de diferentes moléculas de CD34+ movilizadas en la sangre periférica. Las células se tiñeron con anticuerpos monoclonales de CD34 humano, marcados con la proteína peridin-clorofila (PerCp) (HPCA-2, Becton Dickinson, San Jose, CA) y con los siguientes anticuerpos monoclonales antihumanos: anti-CD33 (clon WM 53), anti-CD117 (c-kit, clon YB5.B8), anti-CD41a (clon HIP8), anti-CD71 (clon M-A712), anti-fusin (CXCR4, clon 12G5), anti-CD90 (Thy-1, clon SE10), anti-HLA-DR (clon G46-6) (Pharmingen, Becton-Dickinson, San Jose, CA) y el anti-CD38 (clon T16) (Immunotech, Marseille, France) marcados con fluoresceína isotiocianato (FITC) o ficoeritrina (PE). Las células fueron cosechadas y analizadas en el citómetro de flujo FACScalibur utilizando el programa Cell-Quest (Becton-Dickinson). Para distinguir las poblaciones de células hemopoyéticas de los eritrocitos y de los residuos se utilizaron las señales esparcidas delanteras y laterales.
Estudio estadístico
Los datos se expresan como media ± desviación estándar (DE). Para la comparación de medias de los mismos pacientes utilizamos el test de la t de Student-Fisher para datos emparejados. La correlación lineal entre variables fue analizada con el test de Pearson. Se consideraron estadísticamente significativos los valores de p < 0,05.
RESULTADOS
Hallazgos clínicos y de laboratorio
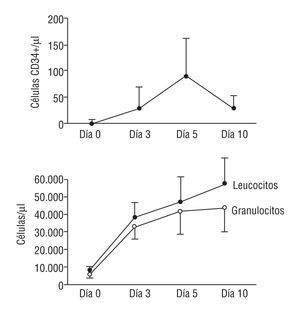
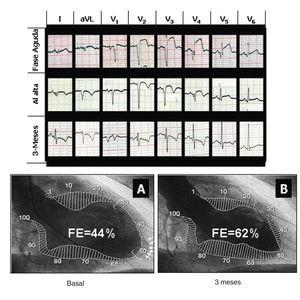
Todos los pacientes sobrevivieron al IAM. Cuatro de ellos precisaron fármacos inotropos durante la fase aguda. Ningún paciente presentó complicaciones derivadas del cateterismo cardíaco, tanto en la fase aguda como en el seguimiento. Durante el tratamiento con G-CSF no se observaron aumentos adicionales de las enzimas cardíacas. Se registraron cifras elevadas de leucocitos circulantes durante el tratamiento con G-CSF junto con un aumento del número total de CD34+ circulantes, cuyo valor máximo se alcanzó al quinto día del inicio del tratamiento. En la figura 1 se muestra el efecto de G-CSF en los recuentos de la serie blanca en la sangre periférica, así como el número total de células CD34+ circulantes. El análisis inmunofenotípico de las células CD34+ circulantes en el quinto día del tratamiento demostró que, aunque muchas células expresaban los marcadores hemopoyéticos típicos (CD33, CD117, CD41, CD71), muchas otras mostraban características de células madre muy inmaduras (CD38, HLA-DR, CD90+), proporcionando un número total considerable de las células CD34+ teóricamente pluripotentes. En la tabla 2 se exponen los porcentajes y números totales de las distintas subpoblaciones de los CD34+ circulantes. Todos los pacientes fueron dados de alta hospitalaria sin síntomas y bajo tratamiento vasodilatador y antitrombótico. Como efectos adversos se observaron con frecuencia febrícula y dolor muscular leve, normalmente bien tolerados por parte de los pacientes. No obstante, el mayor efecto adverso fue observado en un paciente que presentó una rotura esplénica espontánea y precisó una esplenectomía de urgencia en el día 13 tras el IAM, todavía bajo tratamiento con G-CSF. La administración del factor fue interrumpida y el paciente evolucionó favorablemente tras la cirugía. El estudio anatomopatológico puso de manifiesto signos de esplenitis aguda severa y una hemorragia subcapsular como causa de la rotura. Tras un seguimiento clínico medio de 9 ± 2 meses, los 13 pacientes siguen asintomáticos y continúan con tratamiento vasodilatador y antiagregante. Hasta el momento no se han registrado episodios de angina o fallo cardíaco en ningún paciente. La media de ΣQ obtenida en los electrocardiogramas mostró una disminución significativa en el seguimiento (tabla 3), lo que sugería algún grado de recuperación eléctrica (fig. 2).
Fig. 1. Determinación seriada del número absoluto de las células CD34+ (arriba) y de leucocitos y granulocitos (abajo) durante el tratamiento con G-CSF. La concentración máxima de CD34+ se observó el quinto día de tratamiento.
Fig. 2. Electrocardiografías y ventriculografías seriadas de 1 paciente con IAM. Se muestran los trazados en la llegada, el alta hospitalaria y a los 3 meses de seguimiento. Se observa una mejoría funcional significativa y una reducción de la onda Q de necrosis miocárdica. Situación basal (A) y a los 3 meses de seguimiento (B). Las flechas muestran el segmento discinético en el ápex. Los corchetes marcan el segmento de contractilidad anormal (ACS). FE: fracción de inyección.
Hallazgos hemodinámicos y angiográficos
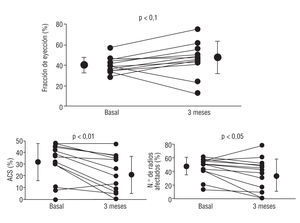
En la tabla 3 se exponen los cambios principales observados en la función ventricular izquierda global y regional, desde la fase aguda hasta los 3 meses de seguimiento. Como se puede observar, no hubo cambios significativos en los volúmenes cardíacos. No obstante, se apreció una mejora en la función global y regional en el seguimiento (fig. 3). El porcentaje de ACS y de radios afectados de la pared anterior en los latidos sinusales presentó una importante reducción en el seguimiento, sin que se observaran cambios en las zonas compensadoras de la pared inferior. Esto condujo a un leve, aunque no significativo, incremento de la FE global. De forma similar, los latidos postextrasistólicos mostraron mejora significativa en la capacidad contráctil de la pared anterior. L a CFR del territorio infartado mejoró de forma significativa en el seguimiento y recuperó la respuesta normal a los estímulos vasodilatadores. No hubo relación entre la ganancia en CFR y la observada en la FE.
Fig. 3. Cambios individuales observados en la fracción de eyección (FE), el segmento de contracción anormal (ACS) y el número de radios afectados de la pared anterior.
Determinantes de recuperación funcional
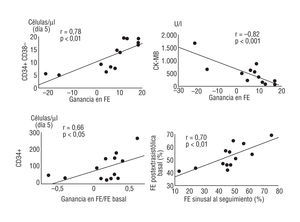
La ganancia absoluta en FE osciló entre -22 y +18% (6,2 ± 12,3) y se correlacionó de forma significativa (r = 0,71; p < 0,006) con la ganancia en el porcentaje de radios afectados de la pared anterior. De esta manera, aunque la recuperación funcional global varió entre los pacientes, los cambios observados dependían mayormente de los cambios en la pared anterior. En la figura 2 se muestra un ejemplo de recuperación funcional significativa junto con cambios eléctricos llamativos. No obstante, la función de 2 pacientes (15%) evolucionó de forma desfavorable; a los 3 meses de seguimiento se constató en ellos un claro empeoramiento de la función ventricular izquierda global. Investigamos los factores que podían influir en la recuperación funcional (fig. 4). La ganancia en la FE se relacionó de forma inversa con la presión telediastólica ventricular izquierda en situación basal (r = 0,56; p < 0,05) y con el valor máximo de la fracción MB de la CK (r = -0,82; p < 0,002). Estos hallazgos sugieren que un mayor tamaño del infarto ejerce una influencia adversa en el grado de recuperación funcional. Por el contrario, la ganancia en la FE se correlacionó de forma directa con el número total de células CD34+ CD38 circulantes al quinto día de tratamiento con G-CSF (r = 0,78; p < 0,003). Asimismo, el número total de CD34+/μl circulantes se correlacionó con el porcentaje de ganancia en FE (r = 0,66; p < 0,05). La FE del latido postextrasistólico en condición basal se correlacionó de forma significativa (r = 0,70; p < 0,01) con la FE del latido sinusal en el seguimiento. Los parámetros relacionados con los tiempos durante la fase aguda no tuvieron una influencia significativa en la recuperación funcional en el seguimiento.
Fig. 4. Correlaciones significativas observadas en nuestro estudio. FE: fracción de inyección.
La CFR basal, obtenida inmediatamente después de la implantación del stent, se relacionó de forma inversa con el porcentaje de ACS (r = -0,75; p < 0,003) en la condición basal. Por lo que se refiere a la recuperación funcional de la red capilar del área infartada, la ganancia absoluta en CFR osciló entre -0,5 y +2,2 (0,98 ± 0,62). Este incremento no se correlacionó con los parámetros de función ventricular izquierda basal y fue independiente de los cambios de ésta. De igual forma, los cambios observados en la CFR no se correlacionaron con el número total de CD34+ y CD38- circulantes en el quinto día de tratamiento con G-CSF.
DISCUSIÓN
En este estudio se demuestra la factibilidad y la seguridad de la movilización de células madre en pacientes con IAM, y se sugiere que el tratamiento con G-CSF podría llegar a influir en la recuperación funcional. El concepto de regeneración miocárdica tras el IAM mediante movilización de células madre fue demostrado por Orlic et al12 en un modelo experimental en ratas. De igual forma, también se ha demostrado en primates que la movilización celular mediante factores hematopoyéticos de crecimiento promueve la angiogénesis del miocardio infartado13. No obstante, no se detectó una reparación miocárdica en este modelo experimental, quizá debido a que la reperfusión no fue considerada mandatoria. La naturaleza y el número de células movilizadas también pueden variar entre las especies de mamíferos. Estos hallazgos en modelos animales han generado expectativas sobre una posible aplicación clínica y en la actualidad hay un interés creciente, pese a la escasa información disponible, por la factibilidad, seguridad y eficacia de la movilización de células madre con G-CSF en los pacientes con IAM. Las estrategias, los tiempos, la dosificación y la duración del tratamiento con G-CSF tras el IAM son empíricas y pueden variar según el diseño del estudio. En un artículo reciente, Kang et al18 estudiaron en 10 pacientes los efectos de la infusión intracoronaria de células madre movilizadas y recogidas mediante aféresis, al mismo tiempo que se practicaba revascularización con stent. En el seguimiento se observó un cambio favorable en términos de función ventricular, pese a una influencia negativa en la incidencia de reestenosis de la lesión causante. Los autores sugirieron que esta alta incidencia podría estar condicionada por una diferenciación de células progenitoras en células musculares lisas dentro del segmento arterial tratado. Si este hallazgo adverso es atribuible a la movilización de las células madre, podría limitar la eficacia de este tipo de tratamiento y crear nuevas e inesperadas consideraciones al respecto. No obstante, en nuestros pacientes no hemos observado reestenosis.
En nuestro estudio de factibilidad en pacientes con IAM anterior, la reperfusión precoz y la revascularización con stent fueron siempre obtenidas como premisa de selección, aunque en 2 de ellos fue preciso realizar un procedimiento de rescate. Así, la implantación del stent en la lesión causante fue efectuada antes del inicio del tratamiento con G-CSF. Considerando que el tratamiento de 10 días, a razón de 10 μg/día de G-CSF, empezaba el quinto día tras el IAM y que el pico de concentración de las células progenitoras movilizadas fue observado al quinto día de tratamiento con el factor, las células madre circulantes podrían tener menor probabilidad de diferenciarse en células musculares lisas dentro del segmento arterial tratado, sobre todo si tenemos en cuenta que las máximas concentraciones en la sangre periférica no coincidían en el tiempo con el implante del stent. Esta diferencia en el tiempo, junto con el uso de los stents liberadores de rapamicina en nuestros pacientes, podrían explicar la ausencia de reestenosis en nuestro estudio. No obstante, el seguimiento angiográfico de nuestros pacientes fue realizado a los 3 meses, de manera que siguen bajo una estrecha vigilancia clínica ante la posibilidad de una isquemia residual tardía de la pared anterior.
Otro punto de interés es la dosis y la duración ideal del tratamiento con G-CSF. Hemos optado por un período de 10 días empezando el quinto día tras el IAM. Con ello intentamos separar en el tiempo las concentraciones máximas de células progenitoras movilizadas de la fase aguda del infarto. Esto podría, en teoría, favorecer el anidamiento miocárdico y la diferenciación6. Adicionalmente, las células movilizadas no se han utilizado para colectarlas e infundirlas de forma intracoronaria, sino que la movilización masiva y mantenida de las células madre fue inducida con la expectativa de anidación miocárdica en respuesta a las citocinas quimiotácticas3,5,19. La dosis seleccionada de G-CSF está universalmente aceptada para la movilización20-22 y es la utilizada en nuestro centro en donantes sanos. Las determinaciones de laboratorio seriadas confirmaron una movilización celular persistente hasta el décimo día del inicio de tratamiento con G-CSF, lo que son 15 días tras el IAM. De esta manera, una cantidad considerable de células inmaduras (CD38-, HLA-DR, CD90+) circulan en la sangre periférica 10 días tras el IAM, brindando una posibilidad para el anidamiento en el miocardio infartado. Adicionalmente, el G-CSF también podría estimular las células madre residentes para su diferenciación y división.
Hemos tenido una complicación inesperada en 1 paciente que presentó una rotura esplénica espontánea al octavo día del tratamiento con G-CSF. La causa fue una esplenitis aguda y una hemorragia subcapsular. Los leucocitos movilizados podrían ser parcialmente capturados por el bazo23-25, pero la rotura espontánea, aunque descrita en la bibliografía26-28, es extremadamente rara como complicación en el tratamiento con G-CSF en pacientes hematológicos o en donantes sanos. Nuestro paciente fue operado con éxito y presentó una mejoría funcional significativa en el seguimiento (ganancia en FE del 13%). La posibilidad de una esplenitis aguda inducida por la masiva movilización celular debe vigilarse con cautela, considerando sobre todo que la hemorragia subcapsular podría estar favorecida por el necesario régimen antitrombótico para prevenir la oclusión subaguda del stent en estos pacientes29.
Finalmente, el estudio de los efectos de estas estrategias en la regeneración miocárdica continúa siendo una dificultad para la investigación clínica. Considerando que la reperfusión precoz y la revascularización con stent son necesarias para asegurar el flujo adecuado en el territorio infartado, resulta difícil diferenciar los cambios en la función ventricular izquierda debidos al salvamento del miocardio en riesgo de los que son fruto de una regeneración miocárdica con éxito, sobre todo si consideramos que el grado de movilización de células madre puede variar entre los pacientes y que no siempre es igualmente eficaz. También se puede producir un empeoramiento de la función ventricular izquierda global en un pequeño porcentaje de casos18 (el 15% en nuestra experiencia). Las razones para explicar este empeoramiento son desconocidas y parecen multifactoriales, incluyendo la lesión posreperfusión y la posibilidad de microinfartos celulares30. Se precisan estudios aleatorizados para discernir claramente estos efectos, los de la reperfusión y los de la regeneración miocárdica. Mientras tanto, nuestros hallazgos sugieren que la recuperación funcional de la pared anterior infartada podría estar favorecida por una alta concentración máxima de células inmaduras movilizadas en el quinto día de tratamiento con G-CSF. Algún grado de recuperación eléctrica, como el observado en el ΣQ del electrocardiograma de superficie, podría traducir algún grado de electrogénesis en la pared anterior infartada. Nuestro estudio angiográfico seriado de la función ventricular izquierda demuestra mejoras significativas de los parámetros de la función ventricular global y de la movilidad parietal regional, observados no sólo en los latidos sinusales, sino también en los latidos postextrasistólicos. Esto podría sugerir que la mejora en la potenciación postextrasistólica de la pared anterior infartada se traduce en una preservación de la reserva contráctil14,31. No obstante, este beneficio funcional podría estar limitado en los pacientes con infartos más extensos.
CONCLUSIÓN
En conclusión, la movilización de las células madre con G-CSF es un tratamiento factible y seguro para intentar la regeneración miocárdica en pacientes con IAM revascularizado. No obstante, la posibilidad de que se produzca una esplenitis aguda inducida por la movilización celular masiva debe tenerse en cuenta en el diseño de futuros estudios al respecto.
Véase editorial en págs. 238-40
Correspondencia: Dr. J. Suárez de Lezo.
Servicio de Cardiología. Hospital Universitario Reina Sofía.
Avda. Menéndez Pidal, 1. 14004 Córdoba. España.
Correo electrónico: grupo_corpal@arrakis.es