La hiponatremia (sodio en plasma ≤ 135mEq/l) es una de las alteraciones electrolíticas más frecuentes en pacientes con insuficiencia cardiaca (IC) y se la considera marcador de mal pronóstico1.
En las últimas guías de IC de la Sociedad Europea de Cardiología, el tolvaptán, un antagonista del receptor V2 de la vasopresina que inhibe la reabsorción de agua libre2, se ha incluido como tratamiento válido para pacientes con hiponatremia refractaria3.
Presentamos nuestra experiencia con tolvaptán en el tratamiento de la hiponatremia refractaria de pacientes ingresados por IC.
Se estudió retrospectivamente a los pacientes tratados con tolvaptán que ingresaron por IC entre febrero de 2011 y agosto de 2012 con hiponatremia refractaria (sodio < 135mEq/l a pesar del tratamiento «clásico», principalmente restricción hídrica y/o administración de suero salino hipertónico) y síntomas persistentes de IC.
Se valoraron las cifras de sodio, potasio y creatinina en plasma, el filtrado glomerular mediante MDRD, el peso y el ritmo de diuresis al inicio del tratamiento con tolvaptán, a las 24 y a las 48h de recibirlo.
Para el análisis estadístico se utilizó el paquete informático ESTATA/SE 11,1.
Se incluyó a 30 pacientes (el 57% mujeres) con una media de edad de 72±14 años. La causa más frecuente de IC (el 33% del total) fue la cardiopatía isquémica. El 54% de los pacientes presentaban disfunción ventricular (fracción de eyección media, 48±16%). Todos ellos seguían tratamiento óptimo para la IC y el 100%, tratamiento diurético domiciliario.
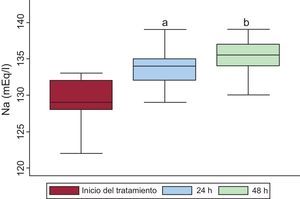
Se inició tratamiento con 15mg diarios de tolvaptán en el 90% de los pacientes y con 30mg en el resto. El sodio al inicio del tratamiento era de 129±3 mEq/l. A las 24h, se objetivó un incremento significativo de la natremia, y el efecto persistía a las 48h (129±3mEq/l basal; 134±3 mEq/l a las 24h; 135±3 mEq/l a las 48h; p<0,05) (fig. 1). No se objetivaron cambios significativos en las cifras de potasio tras la administración del fármaco (4±0,5 mEq/l basal; 4±0,4 mEq/l a las 24h; 4,2±0,4 mEq/l a las 48h; p>0,05).
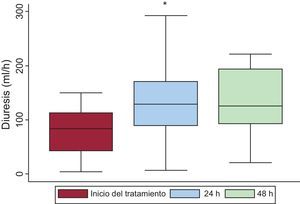
Tras el tratamiento, la diuresis se incrementó significativamente a las 24h, y el efecto se mantenía a las 48h (80±45, 138±60 y 136±64ml/h; p<0,001) (fig. 2). Igualmente, se objetivó a las 48h una disminución significativa del peso de los pacientes (67,1±17,8 frente a 64,1±15,1kg; p=0,01).
No se encontraron diferencias estadísticamente significativas en la creatinina (1,3±0,5mg/dl basal; 1,4±0,4mg/dl a las 24h; 1,6±1,1mg/dl a las 48h; p>0,05) ni en el MDRD (54±20, 50±16 y 50±18ml/min/1,73m2; p>0,05).
Los que presentaban hiponatremia moderada-grave (sodio < 130mEq/l) tuvieron tras el tratamiento mayor incremento de la natremia y el ritmo de diuresis que los que presentaban hiponatremia leve. Además, estos resultados fueron similares en pacientes con disfunción ventricular o IC con función sistólica preservada.
Como único efecto adverso, un paciente sin insuficiencia renal conocida sufrió fallo renal agudo durante el tratamiento y se resolvió sin diálisis.
En pacientes con IC, se ha objetivado una relación significativa entre la natremia y la mortalidad hospitalaria, con un aumento de las rehospitalizaciones y la morbimortalidad a largo plazo1,2.
Varios mecanismos favorecen esta hiponatremia: el aumento de vasopresina por el bajo gasto cardiaco y la disminución del flujo sanguíneo renal, el aumento de la percepción de sed o el uso de diuréticos.
En los pacientes ingresados en nuestro centro por IC e hiponatremia refractaria, observamos un aumento significativo de la natremia tras el tratamiento con tolvaptán. Además, los pacientes con sodio más bajo son los que más se beneficiaron del tratamiento, tal y como se ha demostrado en otros estudios4–6. También se objetivó un aumento significativo del ritmo de diuresis y disminución del peso sin producir un deterioro significativo de la función renal ni de las cifras de potasio, por lo que puede ser una opción terapéutica para añadir a los diuréticos de asa, ya de por sí con efecto hiponatrémico.
Asimismo, nuestros resultados demuestran efectos similares en pacientes con y sin disfunción ventricular, hecho importante teniendo en cuenta que la prevalencia de hiponatremia es similar en ambos grupos.
Por lo tanto, la administración de tolvaptán a pacientes no seleccionados con IC descompensada e hiponatremia refractaria sintomática aumenta significativamente las cifras de sodio y el ritmo de diuresis sin afectar significativamente a la función renal.