La terapia de resincronización cardiaca (TRC) está claramente indicada en pacientes con insuficiencia cardiaca en clase funcional avanzada, fracción de eyección severamente deprimida y QRS ancho, como marcador de asincronía interventricular y/o intraventricular. En esta población se ha demostrado que la TRC mejora los síntomas, la capacidad de ejercicio y la función ventricular y reduce las hospitalizaciones por insuficiencia cardiaca y la mortalidad1,2. El criterio clásico para establecer si hay asincronía es una duración del QRS > 120-150 ms. Sin embargo, este parámetro no es un predictor óptimo de la eficacia de la TRC, ya que aproximadamente un tercio de los pacientes que reciben un resincronizador no muestran mejoría clínica ni ecocardiográfica tras la activación del dispositivo. Este dato, confirmado en varias series, indica que los criterios de inclusión utilizados en la mayoría de los estudios sobre TRC (duración del QRS > 120 ms, fracción de eyección < 35 % e insuficiencia cardiaca en clase funcional de la New York Heart Association ≥ III) seleccionan una población bastante heterogénea y son demasiado generales para separar de forma óptima a los pacientes que responden a la TRC de los no respondedores. Por ese motivo se han introducido diversas medidas basadas en índices ecocardiográficos y procesamiento avanzado de Doppler como complemento o alternativa al uso de la duración del QRS para estimar el grado de asincronía3-7. Sin embargo, el proceso de deformación mecánica en estos pacientes es muy complejo y presenta amplias diferencias regionales, por lo que su evaluación es difícil. De hecho, las técnicas ecocardiográficas habitualmente utilizadas tienen gran variabilidad entre observadores y, por el momento, su sensibilidad y su especificidad son reducidas y no han demostrado que mejoren significativamente la selección de pacientes con respecto a la efectuada por la duración del QRS8,9. Por otro lado, el efecto de la técnica depende tanto de una buena selección del paciente como del área donde se sitúa el electrodo de estimulación del ventrículo izquierdo10. El punto ideal debe permitir una resincronización óptima y presentar un umbral adecuado. Además, debe ser accesible a través del sistema venoso coronario, cuya anatomía es muy variable, y debe permitir una fijación estable en ausencia de estimulación frénica.
En esta situación, la búsqueda de predictores más sensibles y específicos para estimar la respuesta a la TRC y la evaluación de las posiciones óptimas para la implantación de los electrodos del ventrículo izquierdo son temas prioritarios que suscitan un gran interés en investigación básica y clínica. En este número de REVISTA ESPAÑOLA DE CARDIOLOGÍA, García Seara et al11 presentan un estudio observacional sobre la relación entre el eje del QRS en el plano frontal y la respuesta a la TRC en 78 pacientes a los que se implantó un dispositivo de resincronización por indicación clínica estándar. Todos se encontraban en clase funcional III o IV y la etiología era isquémica en el 40%. El trastorno de conducción tenía una morfología de bloqueo de rama izquierda (BRI) en 71 (91%) de ellos, con una duración media del QRS de 170 ms. La mayoría (71%) estaba en ritmo sinusal. Se intentó implantar el electrodo ventricular izquierdo en venas laterales o posterolaterales del seno coronario, abordando la interventricular anterior en caso de fracaso, y el criterio para considerar que había respuesta positiva a la terapia fue mixto (mejoría de al menos un grado en su clase funcional, incremento de la fracción de eyección > 5%, ausencia de hospitalización por insuficiencia cardiaca y supervivencia a los 12 meses de seguimiento). Tanto el procedimiento de implante como las expectativas de respuesta a la terapia se ajustan bastante a la práctica convencional, por lo que se puede considerar que la muestra es representativa de la población que recibe resincronización en nuestro medio. En el análisis univariable, los autores no observan una relación significativa entre la presencia de QRS desviado a la izquierda (< -30°) antes del implante y la respuesta a la TRC. Sin embargo, considerando sólo a los pacientes con electrodo implantado en la vena interventricular anterior, el porcentaje de respondedores fue mayor cuando el eje era izquierdo (12 pacientes, 80%) que cuando era normal (8 pacientes, 44%). En el análisis multivariable se observó una interacción significativa entre el eje del QRS previo al implante y la localización del electrodo para predecir el resultado de la TRC, y esta interacción fue independiente de otras variables como la edad, la fracción de eyección previa al implante y la etiología de la insuficiencia cardiaca o la insuficiencia mitral. El estudio presenta varias limitaciones, fundamentalmente el tamaño reducido de la muestra, el carácter observacional y la ausencia de técnicas complementarias al electrocardiograma capaces de ofrecer una información más detallada de la secuencia de activación ventricular. Aun así, los resultados son interesantes porque, aunque parece razonable suponer que el eje del QRS contiene información sobre la secuencia de activación ventricular, nunca se había publicado su relación potencial con el resultado de la TRC.
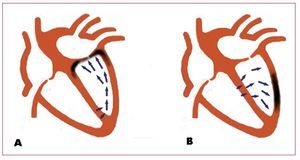
En pacientes con BRI, la desviación del eje hacia la izquierda no se relaciona con las variables demográficas ni con la etiología de la insuficiencia cardiaca y, a diferencia de la duración prolongada del QRS, tampoco parece asociarse a un mayor grado de disfunción ventricular12. Algunos mecanismos que podrían explicar la desviación del eje son un mayor grado de bloqueo en el fascículo anterior de la rama izquierda, la pérdida de fuerzas dirigidas hacia abajo por fibrosis o cicatriz, la conducción preferencial en la pared libre ventricular izquierda secundaria a anisotropía por el proceso miopático o la hipertrofia y dilatación extremas del ventrículo derecho13,14. Los autores plantean una hipótesis basada en el retraso regional de la conducción para justificar la interacción entre el eje del QRS previo al implante y la localización del electrodo en el efecto de la resincronización. La desviación del eje a la izquierda representaría una activación desde la zona inferior a la superior del ventrículo izquierdo, que supone un mayor retraso en la zona basal anterior, por lo que se obtendría una mejor resincronización estimulando en la vena interventricular anterior o en sus colaterales. Por el contrario, en los pacientes con eje normal el vector de activación tendría una dirección más inferior, por lo que la posición del electrodo en las venas posterolaterales conseguiría una buena sincronía ventricular (fig. 1). Aunque esta hipótesis es muy razonable para el BRI en un corazón estructuralmente normal o casi normal, no disponemos de datos sólidos para extrapolar su validez a la población susceptible de recibir un resincronizador. El patrón de activación en pacientes con insuficiencia cardiaca y BRI es complejo y heterogéneo por la existencia de líneas de bloqueo funcional que retrasan y desvían el frente de activación y se localizan en distintas zonas según el paciente15,16. La presencia de cicatrices puede complicar aún más este patrón añadiendo áreas fijas de inactividad eléctrica a las líneas de bloqueo funcional. Se desconoce la sensibilidad y la especificidad de la morfología del QRS en el electrocardiograma de superficie para predecir la secuencia de activación ventricular en esta población. Aunque cabe pensar que la información proporcionada es escasa, se trata de un aspecto que apenas ha sido explorado y cuyo interés es indudable. En este sentido, el valor potencial del eje del QRS previo al implante y de su interacción con la localización del electrodo para predecir el efecto de la TRC es un hallazgo provocativo que merece un estudio detallado en series más amplias. Hoy disponemos de técnicas invasivas (cartografía electroanatómica con catéter, cartografía de activación endocárdica sin contacto) y no invasivas (técnicas de imagen electrocardiográfica, magnetocardiografía) para estudiar en detalle la activación eléctrica ventricular tanto endocárdica como epicárdica en tres dimensiones. Esta información podría ser muy útil para entender las relaciones entre la morfología del QRS, el patrón de activación y el efecto de la resincronización, al menos en el aspecto eléctrico. El desarrollo de modelos matemáticos que integren la geometría, la activación y la contracción miocárdicas también puede ser de utilidad para integrar la información obtenida con diversas técnicas. El objetivo a medio plazo sería obtener un conocimiento detallado de la activación en cada paciente que ayudara a predecir el grado de eficacia de la TRC y la mejor posición del electrodo para conseguir el efecto hemodinámico óptimo, lo que permitiría una resincronización «a medida» al menos en lo eléctrico. La superioridad de esta estrategia sobre la actual deberá ser demostrada, pero a priori parece lo suficientemente atractiva como para compensar el esfuerzo en investigación requerido.
Fig. 1. Esquema propuesto de los vectores de activación ventricular en el bloqueo de rama izquierda con eje izquierdo (A) y normal (B). A: la despolarización avanza desde la zona inferoposterior hacia arriba, por lo que la activación más tardía correspondería a la región basal anterior (más oscura en la figura). B: los vectores se dirigen hacia la zona lateral e inferior, por lo que la posición del electrodo en el área representada en negro conseguiría una resincronización adecuada.
VÉASE ARTÍCULO EN PÁGS. 1245-52
Full English text available from: www.revespcardiol.org
El Dr. García Alberola ha participado en proyectos de investigación financiados por Boston y Medtronic.
Correspondencia: Dr. A. García Alberola.
Servicio de Cardiología. Unidad de Arritmias. Hospital Universitario Virgen de la Arrixaca.
Ctra. de Cartagena s/n. 30120 El Palmar. Murcia. España.