Palabras clave
INTRODUCCIÓN
El dipiridamol es un fármaco ampliamente utilizado en pruebas de detección de isquemia miocárdica, tanto con isótopos como con ecografía de esfuerzo. La sensibilidad y la especificidad en la detección de coronariopatía significativa son similares a las de otros agentes inductores de isquemia, como la dobutamina o la adenosina, mientras que el perfil de complicaciones importantes con dipiridamol es bajo y, en algunos estudios, menor que con dichos fármacos1-4. Presentamos un caso de elevación del segmento ST durante la administración de dipiridamol en una paciente sin lesiones coronarias reseñables.
CASO CLINICO
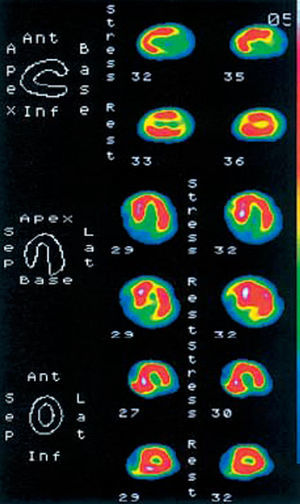
Mujer de 73 años con hipertensión e hipercolesterolemia que presenta disnea y dolores torácicos de características atípicas. Se había iniciado tratamiento con vasodilatadores, bloqueadores beta y estatinas. El ecocardiograma mostró hipertrofia ventricular izquierda ligera, sin otras alteraciones. Se realizó una tomogra-fía computarizada por emisión de fotones simples (SPECT) cardíaca con 99mTc-tetrofosmín y dipiridamol. Dos minutos después de la infusión completa de dipiridamol, según el protocolo habitual del laboratorio (0,84 mg/kg en 10 min), la paciente refirió un dolor torácico típico que se acompañaba de elevación del segmento ST de hasta 3 mm en las derivaciones II, III, aVF y V4-V6 (fig. 1A), que cedió tras la administración de nitroglicerina (fig. 1B). El análisis posterior de las imágenes de la SPECT mostró la presencia de hipoperfusión reversible en las caras inferior y apical anterior (fig. 2). Ante la sospecha de una enfermedad coronaria severa, se ingresó a la paciente. La coronariografía realizada 2 días más tarde mostró la ausencia de lesiones coronarias significativas.
Fig. 1. Electrocardiograma durante el episodio de dolor y ascenso del segmento ST (A) y tras la administración de nitroglicerina (B).
Fig. 2. Tomografía computarizada por emisión de fotones simples (SPECT) con tecnecio 99.
DISCUSIÓN
El mecanismo de actuación del dipiridamol como inductor de isquemia se basa en crear una redistribución del flujo («robo coronario») hacia territorios «sanos» en perjuicio de los que presentan lesiones coronarias significativas. Este efecto se consigue mediante el incremento de los valores de adenosina extracelular (el dipiridamol bloquea su recaptación celular), que vasodilata los territorios sanos. Sin embargo, se han sugerido otros mecanismos5.
Los efectos secundarios del dipiridamol, aunque frecuentes (40-55%), son en general autolimitados y poco importantes. Entre ellos se han descrito dolor torácico no siempre debido a isquemia, cefalea, eritema o enrojecimiento, mareo, broncospasmo o hipotensión6. Se han descrito también complicaciones serias, como infarto agudo de miocardio, arritmias ventriculares o incluso fallecimientos (< 0,5%)7.
La elevación del segmento ST inducida por dipiridamol se ha comunicado en pacientes sin lesiones coronarias al finalizar la prueba tras la administración de aminofilina, lo que se ha atribuido a la brusca finalización del estímulo vasodilatador8. Hemos encontrado 2 referencias de probable vasospasmo inducido por dipiridamol en pacientes sin lesiones coronarias. Un caso, también con elevación del segmento ST en la cara inferior, cedió tras la administración de aminofilina9; el otro caso era un paciente con un seudoxantoma elástico10.
No se acaba de explicar el mecanismo por el que un agente vasodilatador, en ausencia de lesiones coronarias, puede inducir isquemia transmural. Una posibilidad sería la inducción de hipotensión sistémica severa, lo que se ha descrito con dipiridamol6. Sin embargo, en nuestro caso, la presión arterial permaneció en cifras similares a las del inicio de la prueba (120/70 mmHg). Otra explicación alternativa sería una alteración regional en la microvasculatura coronaria (de la cara inferior) que originase un «robo» hacia territorios con la microvasculatura sana. Se ha comunicado la disfunción heterogénea, localizada y segmentaria de los pequeños vasos coronarios en unos territorios y no en otros, ya sea como manifestación focal de la arteriosclerosis o por alteraciones en la proporción de capilares11. Como alternativa se podría pensar que el mecanismo del probable vasospamo es independiente de la infusión de dipiridamol y realmente secundario a la descarga de catecolaminas por nerviosismo o ansiedad. La frecuencia cardíaca y la presión arterial permanecieron estables durante la prueba, lo que no apoya esta hipótesis.
Correspondencia: Dr. O. Díaz-Castro.
Servicio de Cardiología, 5.a planta. Hospital do Meixoeiro.
Meixoeiro, s/n. 36200 Vigo. España.
Correo electrónico: odiazcastro@hotmail.com