Se han descrito múltiples efectos cardiovasculares deletéreos que la infección de la enfermedad coronavírica de 2019 (COVID-19) produce en el organismo, con afección tanto cardiaca como del endotelio vascular sistémico1,2. Reflejo de ello son las frecuentes y variadas manifestaciones cardiovasculares descritas en el contexto de la fase aguda de la enfermedad3,4. Sin embargo, son escasos los datos acerca de sus manifestaciones a medio y largo plazo.
En el presente trabajo se pretende analizar la incidencia acumulada de eventos cardiovasculares mayores (MACE) durante el primer año tras una hospitalización por COVID-19. Se realizó un análisis prospectivo de todos los pacientes con alta de hospitalización por COVID-19 de un centro de referencia entre el 10 de marzo y el 4 de mayo de 2020 y se realizó un seguimiento hasta el 18 de abril de 2021. Se consideraron de COVID-19 los casos con un cuadro clínico compatible y positividad en la prueba de reacción en cadena de la polimerasa para el coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2).
Se definió MACE como síndrome coronario agudo, accidente cerebrovascular, enfermedad tromboembólica venosa (ETEV), hospitalización por insuficiencia cardiaca o mortalidad por causa cardiovascular. Se realizó un análisis de supervivencia con el modelo de Kaplan-Meier y después se incluyeron en un análisis de regresión de Cox las variables de distribución heterogénea entre los grupos con y sin eventos para analizar los factores asociados con eventos. El estudio fue aprobado por un comité de ética de investigación, que desestimó la necesidad de recoger el consentimiento informado, dadas las condiciones epidemiológicas.
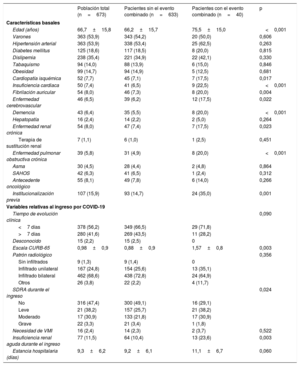
Se incluyó en el análisis a 673 pacientes (el 53,9% varones; media de edad, 66,7±15,8 años). La prevalencia de factores de riesgo vascular fue elevada, con un 17,9% de fumadores, un 30,3% de diabéticos y un 20,8% de obesos. Entre las diferentes comorbilidades analizadas, las más prevalentes fueron las cardiológicas (23,1%).
Las características basales de la población y las principales características de la hospitalización por COVID-19 se reflejan en la tabla 1.
Características de la población
| Población total (n=673) | Pacientes sin el evento combinado (n=633) | Pacientes con el evento combinado (n=40) | p | |
|---|---|---|---|---|
| Características basales | ||||
| Edad (años) | 66,7±15,8 | 66,2±15,7 | 75,5±15,0 | <0,001 |
| Varones | 363 (53,9) | 343 (54,2) | 20 (50,0) | 0,606 |
| Hipertensión arterial | 363 (53,9) | 338 (53,4) | 25 (62,5) | 0,263 |
| Diabetes mellitus | 125 (18,6) | 117 (18,5) | 8 (20,0) | 0,815 |
| Dislipemia | 238 (35,4) | 221 (34,9) | 22 (42,1) | 0,330 |
| Tabaquismo | 94 (14,0) | 88 (13,9) | 6 (15,0) | 0,846 |
| Obesidad | 99 (14,7) | 94 (14,9) | 5 (12,5) | 0,681 |
| Cardiopatía isquémica | 52 (7,7) | 45 (7,1) | 7 (17,5) | 0,017 |
| Insuficiencia cardiaca | 50 (7,4) | 41 (6,5) | 9 (22,5) | <0,001 |
| Fibrilación auricular | 54 (8,0) | 46 (7,3) | 8 (20,0) | 0,004 |
| Enfermedad cerebrovascular | 46 (6,5) | 39 (6,2) | 12 (17,5) | 0,022 |
| Demencia | 43 (6,4) | 35 (5,5) | 8 (20,0) | <0,001 |
| Hepatopatía | 16 (2,4) | 14 (2,2) | 2 (5,0) | 0,264 |
| Enfermedad renal crónica | 54 (8,0) | 47 (7,4) | 7 (17,5) | 0,023 |
| Terapia de sustitución renal | 7 (1,1) | 6 (1,0) | 1 (2,5) | 0,451 |
| Enfermedad pulmonar obstructiva crónica | 39 (5,8) | 31 (4,9) | 8 (20,0) | <0,001 |
| Asma | 30 (4,5) | 28 (4,4) | 2 (4,8) | 0,864 |
| SAHOS | 42 (6,3) | 41 (6,5) | 1 (2,4) | 0,312 |
| Antecedente oncológico | 55 (8,1) | 49 (7,8) | 6 (14,0) | 0,266 |
| Institucionalización previa | 107 (15,9) | 93 (14,7) | 24 (35,0) | 0,001 |
| Variables relativas al ingreso por COVID-19 | ||||
| Tiempo de evolución clínica | 0,090 | |||
| <7 días | 378 (56,2) | 349 (66,5) | 29 (71,8) | |
| >7 días | 280 (41,6) | 269 (43,5) | 11 (28,2) | |
| Desconocido | 15 (2,2) | 15 (2,5) | 0 | |
| Escala CURB-65 | 0,98±0,9 | 0,88±0,9 | 1,57±0,8 | 0,003 |
| Patrón radiológico | 0,356 | |||
| Sin infiltrados | 9 (1,3) | 9 (1,4) | 0 | |
| Infiltrado unilateral | 167 (24,8) | 154 (25,6) | 13 (35,1) | |
| Infiltrado bilateral | 462 (68,6) | 438 (72,8) | 24 (64,9) | |
| Otros | 26 (3,8) | 22 (2,2) | 4 (11,7) | |
| SDRA durante el ingreso | 0,024 | |||
| No | 316 (47,4) | 300 (49,1) | 16 (29,1) | |
| Leve | 21 (38,2) | 157 (25,7) | 21 (38,2) | |
| Moderado | 17 (30,9) | 133 (21,8) | 17 (30,9) | |
| Grave | 22 (3,3) | 21 (3,4) | 1 (1,8) | |
| Necesidad de VMI | 16 (2,4) | 14 (2,3) | 2 (3,7) | 0,522 |
| Insuficiencia renal aguda durante el ingreso | 77 (11,5) | 64 (10,4) | 13 (23,6) | 0,003 |
| Estancia hospitalaria (días) | 9,3±6,2 | 9,2±6,1 | 11,1±6,7 | 0,060 |
CURB-65: escala que valora la presencia de confusión, la urea plasmática, la frecuencia respiratoria, la presión arterial y la edad>65 años; SAHOS: síndrome de apneas-hipopneas obstructivas del sueño; SDRA: síndrome de distrés respiratorio del adulto; VMI: ventilación mecánica invasiva.
Los valores expresan n (%) o media±desviación estándar.
La mayoría de los pacientes presentaban una evolución sintomática de menos de 1 semana antes del ingreso (56,2%), y el patrón radiológico más frecuente fue el de consolidación bilateral (72,6%). Durante el ingreso, la mayoría de los pacientes presentaron algún grado de disnea aguda, aunque únicamente el 2,4% requirió ventilación mecánica invasiva. Todos los pacientes recibieron algún tratamiento contra la infección, con mayor frecuencia hidroxicloroquina (93,3%). La duración media de la hospitalización fue de 9,3±6,2 días.
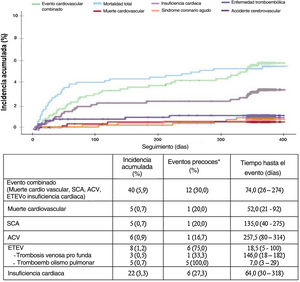
Tras un seguimiento de 352,2±70,4 días, el evento combinado tuvo lugar en 40 pacientes (5,9%). Un tercio de los eventos ocurrieron en los primeros 30 días tras el alta hospitalaria, con una mediana hasta el primer evento de 74,0 (intervalo, 26-274) días.
De manera independiente, el evento cardiovascular más frecuente en el seguimiento fue la hospitalización por insuficiencia cardiaca (3,3%), mientras que el 0,7% presentó un síndrome coronario agudo.
Aunque la mayoría de los eventos fueron tardíos (más de 1 mes tras la hospitalización), el 75% de los casos de ETEV se produjeron en los primeros 30 días, con una mediana hasta el evento de 18,5 (5-100) días. Llama la atención que el 62,5% de los casos de ETEV fueron tromboembolias pulmonares, todas ellas precozmente tras la hospitalización, con una mediana de 7,0 (3-29) días hasta el evento.
Fallecieron 36 pacientes (5,3%) durante el seguimiento, aunque la mortalidad por causa cardiovascular fue escasa (0,7%). Los eventos registrados durante el seguimiento se muestran en la figura 1.
El antecedente de demencia (hazard ratio=3,06; intervalo de confianza del 95%, 1,16-8,08; p=0,024) y el antecedente de enfermedad pulmonar obstructiva crónica (hazard ratio=4,11; intervalo de confianza del 95%, 1,64-10,30; p=0,003) se asociaron de manera independiente con la ocurrencia del evento combinado.
El principal hallazgo fue la elevada incidencia de eventos cardiovasculares tras el ingreso: 1 de cada 16 pacientes hospitalizados sufrió algún MACE en el primer año tras la hospitalización por COVID-19 y un tercio de estos, durante los primeros 30 días. El ingreso por insuficiencia cardiaca fue el evento más frecuente tras el ingreso por COVID-19, mientras que la ETEV fue el más precoz, especialmente en forma de tromboembolia pulmonar.
Estos datos contribuyen a enfatizar la asociación de la COVID-19 con la enfermedad cardiovascular. Aunque son necesarios nuevos estudios para profundizar en las bases fisiopatológicas de esta asociación, algunos estudios han revelado una elevada prevalencia de daño miocárdico estructural en los primeros meses después de sufrir la infección5. Por otro lado, el corto lapso hasta la aparición de ETEV concuerda con la evidencia disponible, que describe una elevada asociación de eventos venosos en estos pacientes6. Estos datos otorgan plausibilidad a la hipótesis de que el SARS-CoV-2 actúe como un factor modificador de la enfermedad cardiovascular, de manera análoga a como interactúan otros agentes más estudiados como el virus Influenza. No obstante, se requieren estudios que profundicen en el impacto cardiovascular del virus a largo plazo y que permitan caracterizar los mecanismos fisiopatológicos subyacentes.
FINANCIACIÓNLos autores declaran que no han recibido financiación externa para el presente trabajo.
CONTRIBUCIÓN DE LOS AUTORESTodos los autores han realizado una contribución significativa a la elaboración del presente manuscrito, tanto en su redacción (M. Negreira-Caamaño; J. Piqueras-Flores) como en su diseño (M. Negreira-Caamaño; J. Martínez-Del Río; D. Águila-Gordo; C. Mateo-Gómez), ejecución (M. Negreira-Caamaño; J. Martínez-Del Río; D. Águila-Gordo; C. Mateo-Gómez; M. Soto-Pérez; J. Piqueras-Flores), recogida de datos (M. Negreira-Caamaño; J. Martínez-Del Río; D. Águila-Gordo; C. Mateo-Gómez; M. Soto-Pérez; J. Piqueras-Flores) o análisis de estos (M. Negreira-Caamaño; J. Martínez-Del Río; D. Águila-Gordo; C. Mateo-Gómez; D. Águila-Gordo).
CONFLICTO DE INTERESESLos autores del presente estudio declaran la ausencia de conflictos de intereses relacionados con el presente trabajo de investigación.