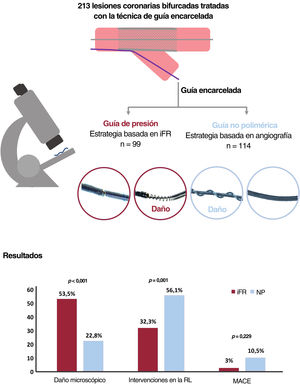
El uso de una guía de presión encarcelada para evaluar los resultados de la rama lateral durante la técnica del stent provisional parece factible. Sin embargo, existen dudas sobre su seguridad por el daño mecánico de la guía y son escasos los datos referentes al pronóstico de los pacientes. El objetivo de este estudio fue evaluar el daño estructural de la guía de presión en la técnica de la guía encarcelada y examinar los resultados clínicos a medio plazo.
MétodosSe incluyó a 99 pacientes con lesiones bifurcadas tratadas mediante la técnica de guía de presión encarcelada y, como control histórico, a 114 pacientes tratados mediante la técnica de la guía encarcelada con guías no poliméricas. Se evaluó el daño de la guía mediante microscopía estereoscópica. El objetivo primario fue localizar la presencia de daño microscópico significativo. Se examinaron eventos cardiovasculares adversos mayores a los dos años de seguimiento.
ResultadosEl daño microscópico significativo fue más frecuente en las guías de presión que en las no poliméricas (53,5% vs 22,8%, p <0,001). No hubo fracturas en ningún grupo. Hubo menos intervenciones de la rama lateral en el grupo de la guía de presión (posdilatación 32,3% vs 56,1%, p=0,001; stent, 0,0% vs 2,6%, p=0,104). El riesgo de eventos cardiovasculares a los 2 años fue similar en ambos grupos (HRadj=0,42; IC95%, 0,10-1,73; p=0,229).
ConclusionesLa guía de presión fue menos resistente al encarcelamiento que la guía no polimérica. Los pacientes tratados con guía de presión requirieron menos intervenciones de la rama lateral, pero tuvieron similar riesgo de eventos a los 2 años de seguimiento.
Palabras clave
Las lesiones coronarias en bifurcación (LCB) se encuentran en hasta una quinta parte de los pacientes a los que se realiza intervencionismo coronario percutáneo (ICP) y constituyen,habitualmente, un subgrupo de lesiones de tratamiento más complicado1. Aunque la estrategia terapéutica de elección es objeto de debate, suele recomendarse la técnica del stent provisional (SP)2. En este contexto, la técnica de la guía encarcelada consiste en mantener una guía en la rama lateral (RL) durante el implante del stent en el vaso principal (VP). Esta técnica disminuye el riesgo de oclusión de la RL y facilita su rescate cuando esto ocurre3. Sin embargo, la guía encarcelada puede dañarse o incluso fracturarse cuando se retira.
Un paso clave en el SP es la evaluación del resultado de la RL después del implante de stent en el VP, para decidir si es necesaria una intervención adicional. Como consecuencia de la discordancia entre la gravedad angiográfica y la significación funcional de las lesiones coronarias, es posible que la fisiología coronaria facilite esta evaluación5–9. Sin embargo, el acceso a la RL mediante una guía de presión puede ser complicado. La técnica de la guía de presión encarcelada se ha propuesto para evitar tener que reacceder con la guía y simplificar el proceso10,11. No obstante, las guías de presión podrían ser más vulnerables al daño producido en el momento de la retirada10.
Los datos existentes respecto al uso de la técnica de la guía de presión encarcelada en el tratamiento de las LCB y el impacto en el pronóstico de los pacientes tratados con esta estrategia son limitados. Por consiguiente, el objetivo de este estudio fue comparar el daño estructural de las guías de presión con el de guías no poliméricas convencionales tras su utilización como guía encarcelada, así como los resultados clínicos a medio plazo según la que la revascularización de las LCB estuviera guiada mediante índice diastólico instantáneo sin ondas (iFR) o angiografía.
MÉTODOSDiseño y poblaciónSe realizó un estudio prospectivo, no aleatorizado y unicéntrico, en el que se incluyó a pacientes a los que se realizó una ICP de LCB y en los que el SP fue la estrategia de elección. Se utilizó como control histórico uno de los brazos de un ensayo aleatorizado previo en el que los pacientes habían sido tratados con la misma técnica pero utilizando guías no poliméricas (se excluyó a 6 participantes en los que no fue posible el acceso con la guía a la RL) (figura 1). Este ensayo clínico ha sido detallado con anterioridad4. El estudio se llevó a cabo cumpliendo lo establecido en la Declaración de Helsinki y fue aprobado por el comité de ética de investigación clínica local. Se obtuvo el consentimiento informado por escrito de todos los pacientes a los que se realizó la ICP.
Ilustración central. Diseño y resultados del estudio. Descripción del diseño del estudio, la evaluación microscópica y los resultados. iFR, índice diastólico instantáneo sin ondas; MACE, eventos cardiovasculares adversos mayores; GNP, guía no polimérica; GP, guía de presión; RL, rama lateral.
El reclutamiento de los pacientes se realizó entre abril de 2017 y junio de 2020 en el Hospital Universitario Reina Sofía de Córdoba (España). Se establecieron los siguientes criterios de inclusión: a) pacientes de edad ≥ 18 años a los que se realizó ICP por angina silente, angina estable o síndrome coronario agudo; b) presencia de una LCB significativa evaluada en 2 proyecciones ortogonales; c) tamaño de la RL ≥ 2mm según estimación visual, suficiente como para ser protegida; d) estrategia de SP como abordaje inicial. Los criterios de exclusión principales fueron los siguientes: a)shock cardiogénico; b) contraindicación para el empleo de un tratamiento antiagregante plaquetario prolongado; c) calcificación intensa que requiriera aterectomía rotacional; d) trombocitopenia significativa (< 10 x 109/l); e) embarazo; f) esperanza de vida inferior a 1 año.
Objetivos del estudioEl objetivo principal fue la presencia de daño significativo de la guía, determinado mediante microscopia estereoscópica. Este se definió como un daño microscópico al menos moderado, según la clasificación especificada en el apartado correspondiente. El objetivo secundario fue la tasa de eventos adversos cardiacos mayores (MACE) a 2 años. Los MACE se definieron como la combinación de los eventos de muerte cardiaca, infarto de miocardio y revascularización del vaso diana por motivos clínicos. El infarto periprocedimiento se definió como una elevación de los valores de cTn> 5 veces el límite de referencia superior del percentil 99, con signos de isquemia miocárdica, según lo establecido en la Cuarta Definición Universal del Infarto de Miocardio12.
ProcedimientoEl procedimiento se ha descrito anteriormente en un estudio piloto10. De forma resumida, se realizaba normalización de la guía de presión del iFR (Philips Volcano Verrata y Verrata Plus, Philips [Países Bajos]) entre la aorta y el ostium del VP. A continuación, se avanzaba la guía hasta una posición distal a la lesión de la RL y se determinaba el iFR inicial bajo condiciones hemodinámicas estables (sin administración de vasodilatadores). La predilatación de la RL y del VP se dejó al criterio del operador. A continuación, la guía de presión se mantenía en la RL durante el implante del stent del VP, encarcelando la guía entre el stent y la pared del VP. En ese momento se cuantificaba un segundo iFR de la RL utilizando la guía de presión encarcelada, y luego se retiraba la guía al ostium del VP para evaluar la presencia de desviación o drift. Cuando el drift era superior a± 0,02, se realizaba una recalibración y una nueva determinación del iFR. Se realizaba posdilatación de la RL si el iFR era ≤ 0,89. Si el iFR seguía siendo ≤ 0,89 después de la posdilatación, se consideraba la necesidad de implantar un segundo stent. No se utilizaron otros índices fisiológicos como la reserva fraccional de flujo (FFR). Se realizaron mediciones en la coronariografía utilizando un software de cuantificación (sistema CASS, Pie Medical Imaging, Países Bajos). Después de la intervención, la guía de presión encarcelada se limpió y se envió para el análisis microscópico.
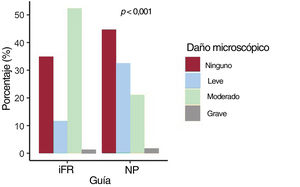
Estudio microscópicoLa metodología del análisis microscópico ha sido descrita con anterioridad por nuestro grupo en un ensayo aleatorizado en el que se comparó el daño microscópico de la guías poliméricas y no poliméricas después de utilizar la técnica de la guía encarcelada4. De forma resumida, utilizamos un microscopio estereoscópico SMZ-800 (Nikon Instruments, Estados Unidos) con un rango de aumentos mediante ampliación de imagen de entre 1,0x y 6,3x. Se obtuvieron microfotografías con una cámara a color DS-Fi1. Se utilizó iluminación con luz reflejada (episcópica) para mejorar la calidad de la imagen. El examen se inició con pocos aumentos, seguido de mayor ampliación cuando había indicios de daño. El daño observado se clasificó en 5 categorías: a) ningún daño: ninguna pérdida de integridad de la guía en toda su longitud; b) daño leve: pérdida de integridad ≤ 2mm; c) daño moderado: pérdida de integridad> 2mm; d) daño grave: cambios en la parte interna de la guía; e) fractura: discontinuidad en algún punto de la guía. En la figura 2 se muestran ejemplos de la evaluación microscópica de la guía de presión.
SeguimientoSe realizó un seguimiento clínico de los pacientes mediante visita presencial en consultas, llamadas telefónicas y revisión de historias clínicas electrónicas.
Análisis estadísticoEl cálculo del tamaño muestral se basó en los datos de nuestras investigaciones previamente reportadas, considerando un porcentaje de daño significativo de un 45% y de un 23% en las guías de presión y no poliméricas, respectivamente4,10. Aceptando un riesgo alfa de 0,05 y una potencia estadística de un 80% en una contraste bilateral, eran necesarias 71 guías en cada grupo para encontrar diferencias estadísticamente significativas respecto al objetivo principal.
Las variables cualitativas se presentan como recuento (porcentaje) y las continuas como media±desviación estándar o mediana [rango intercuartílico]. Las comparaciones entre los grupos se llevaron a cabo con χ2 o con la prueba exacta de Fisher para las variables cualitativas y mediante la prueba t de Student o U de Mann-Whitney para las variables continuas. El daño microscópico de los dos grupos se comparó mediante regresión logística. Se realizó una ponderación mediante el inverso de probabilidad del tratamiento (IPTW) para ajustar por las diferencias angiográficas y técnicas existentes entre los 2 grupos13. Se calcularon los puntajes de propensión utilizando un modelo de regresión logística que incluía las siguientes covariables: localización de la bifurcación, ángulo de la bifurcación, tipo de bifurcación, longitud del VP, diámetro del VP, diámetro de la RL, calcificación extensa, tortuosidad grave, longitud de la guía atrapada, técnica de optimización proximal (POT) y posdilatación de la RL (incluyendo la realización de kissing balloon). Se utilizaron las diferencias medias estandarizadas antes y después de la ponderación para evaluar el balance de las covariables entre los grupos. Se consideró que una diferencia de <10% indicaba un adecuado balance. Se representaron gráficamente las distribuciones de las puntuaciones de propensión antes y después de la ponderación para evaluar el grado de solapamiento existente entre los 2 grupos. Para evaluar el riesgo de MACE, se llevaron a cabo análisis de tiempo hasta el evento utilizando curvas de supervivencia de Kaplan-Meier y el modelo de riesgos proporcionales de Cox, que se ajustaron también mediante IPTW utilizando la misma metodología pero incluyendo la realización de POT y las siguientes covariables clínicas en el modelo para calcular el puntaje de propensión: edad, sexo, fracción de eyección ventricular izquierda, diabetes mellitus, forma de presentación clínica y enfermedad multivaso. Los intervalos de confianza para los coeficientes del IPTW se obtuvieron con el empleo de estimadores robustos de tipo sándwich14. Todos los contrastes fueron bilaterales y se consideraron significativos cuando tenían un valor de p <0,05. Los análisis estadísticos se realizaron con el programa informático SPSS (versión 24; IBM Corp, Estados Unidos) y R (versión 4.0.3; R Foundation for Statistical Computing, Austria).
RESULTADOSCaracterísticas basalesEn total, se incluyó en este estudio a 99 participantes con una única LCB tratada con la técnica de la guía de presión encarcelada (grupo de iFR). El grupo control lo formaron 114 pacientes tratados con la técnica de la guía encarcelada utilizando guías no poliméricas. Las características clínica basales de los grupos en la muestra no ponderada fueron similares(tabla 1). No hubo diferencias clínicas significativas entre los grupos en cuanto a la edad, sexo, factores de riesgo cardiovascular, revascularización previa, insuficiencia cardiaca o fracción de eyección ventricular izquierda. Sin embargo, en el grupo control hubo más pacientes con indicación de ICP por angina estable. Los datos angiográficos se resumen en la tabla 2. Los grupos fueron similares en lo que respecta a la localización de la bifurcación, el diámetro de referencia del VP y de la RL, y la presencia de tortuosidad y calcificación graves. Se observaron diferencias significativas en la presencia de enfermedad multivaso, el tipo de lesión según la clasificación de Medina, el ángulo de la bifurcación y algunas de las determinaciones cuantitativas (diámetro luminal mínimo del VP y de la RL, longitud de la lesión y diámetro de estenosis).
Características clínicas basales
| iFR (n=99) | Control (n=114) | p | |
|---|---|---|---|
| Edad, años | 64,7±10,2 | 65,9±10,6 | 0,406 |
| Sexo (varones) | 77 (77,8) | 82 (71,9) | 0,328 |
| Presentación clínica | 0,001 | ||
| Angina estable | 45 (45,5) | 17 (14,9) | |
| Angina inestable | 18 (18,2) | 72 (63,2) | |
| IAMSEST | 24 (24,2) | 5 (4,4) | |
| IAMCEST | 12 (12,1) | 20 (17,5) | |
| Tabaquismo actual | 22 (22,2) | 23 (20,2) | 0,715 |
| Hipertensión | 67 (67,7) | 81 (71,1) | 0,594 |
| Hipercolesterolemia | 50 (50,5) | 66 (57,9) | 0,280 |
| Diabetes mellitus | 32 (32,3) | 37 (32,5) | 0,984 |
| EC previa | 16 (16,2) | 10 (8,8) | 0,100 |
| ICP previa | 13 (13,1) | 9 (7,9) | 0,210 |
| Insuficiencia cardiaca | 10 (10,1) | 22 (19,3) | 0,061 |
| FEVI | 61 [53-68] | 60 [53-66] | 0,374 |
EC, enfermedad coronaria; iFR, índice diastólico instantáneo en el periodo libre de ondas; FEVI, fracción de eyección ventricular izquierda; IAMSEST, infarto agudo de miocardio sin elevación del ST; IAMCEST, infarto agudo de miocardio con elevación del segmento ST; ICP, intervención coronaria percutánea.
Los datos se presentan en forma de número (%), media±desviación estándar, o de mediana [rango intercuartílico].
Características de la lesión
| iFR (n=99) | Control (n=114) | p | |
|---|---|---|---|
| Enfermedad multivaso | 47 (47,5) | 74 (64,9) | 0,010 |
| Localización de la bifurcación | 0,334 | ||
| TCI distal | 17 (17,2) | 14 (12,3) | |
| ADA | 58 (58,6) | 63 (55,3) | |
| ACx | 17 (17,2) | 21 (18,4) | |
| ACD | 7 (7,1) | 16 (14,0) | |
| Clasificación de Medina | 0,021 | ||
| 1,1,1 | 22 (22,2) | 46 (40,4) | |
| 1,1,0 | 46 (46,5) | 47 (41,2) | |
| 1,0,1 | 3 (3,0) | 3 (2,6) | |
| 0,1,1 | 5 (5,1) | 4 (3,5) | |
| 1,0,0 | 10 (10,1) | 10 (8,8) | |
| 0,1,0 | 13 (13,1) | 3 (2,6) | |
| 0,0,1 | 0 (0,0) | 1 (0,9) | |
| Bifurcación verdadera | 30 (30,3) | 53 (46,5) | 0,016 |
| Vaso principal | |||
| DR, mm | 3,0 [2,7-3,2] | 3,0 [2,8-3,3] | 0,141 |
| DLM, mm | 0,9±0,5 | 0,6±0,3 | 0,001 |
| Longitud de la lesión, mm | 15,0 [12,7-22,0] | 14,0 [11,0-17,5] | 0,003 |
| Porcentaje de estenosis, % | 70,0 [58,3-80,0] | 79,0 [74,0-87,0] | 0,001 |
| Rama lateral | |||
| DR, mm | 2,5 [2-0-2,8] | 2,3 [2,1-2,5] | 0,184 |
| DLM, mm | 2,0 [1-0-2,4] | 1,3 [0,8-2,1] | 0,004 |
| Longitud de la lesión, mm | 5,0 [4,0-7,8] | 7,6 [5,5-9,3] | 0,004 |
| Porcentaje de estenosis, % | 11,0 [0,0-50,0] | 43,0 [2,5-64,0] | 0,005 |
| Ángulo de bifurcación | 62,9 [43,8-91,7] | 61,5 [45,4-83,3] | 0,001 |
| Tortuosidad grave | 2 (2,0) | 3 (2,7) | 0,768 |
| Calcificación grave | 8 (8,1) | 7 (7,0) | 0,769 |
iFR, índice diastólico instantáneo sin ondas; TCI, tronco coronario izquierdo; ADA, arteria descendente anterior; ACx, arteria circunfleja izquierda; ACD, arteria coronaria derecha; bifurcación verdadera (1,1,1; 1,0,1; 0,1,1); DR, diámetro de referencia; DLM, diámetro luminal mínimo.
Las variables cualitativas se expresan en forma de número (%) y las variables continuas en forma de media±desviación estándar o de mediana [rango intercuartílico].
Los datos del procedimiento y de los resultados intrahospitalarios se presentan en la tabla 3. En lo concerniente a los aspectos técnicos, no hubo diferencias entre los 2 grupos en el porcentaje de predilatación del VP, el tamaño del stent del vaso principal y el diámetro del balón de la RL. Se realizó POT con más frecuencia en el grupo de iFR, mientras que las intervenciones sobre la RL (posdilatación/kissing balloon) fueron menos frecuentes en este grupo (32,3% frente a 56,1%; p=0,001) El implante de stents en la RL se realizó también con menor frecuencia en el grupo de iFR, pero la diferencia entre los grupos no alcanzó significación estadística (0,0% frente a 2,6%; p=0,104). El algoritmo de la revascularización seguido en el grupo de la guía de presión encarcelada se detalla en el . En este grupo, se observó la presencia de drift en 7 casos. Después de la recalibración, fue posible el reacceso con la misma guía de presión en 6 de ellos. En el caso restante, no fue posible ni con la misma guía, ni con una nueva guía de presión, ni con guías específicas para ello. Las variables iniciales utilizadas en los modelos ponderados con IPTW para el daño microscópico y para los eventos clínicos estuvieron bien balanceadas después de la ponderación, con diferencias medias estandarizadas <10% para todas las covariables (). Se alcanzó el éxito angiográfico (estenosis residual <30%) en todos los VP en ambos grupos. El diámetro de la estenosis de la RL tras la intervención fue menor en el grupo de iFR, pero el iFR final fue> 0,89 en todos los casos. Las tasas de eventos adversos intrahospitalarios fueron muy bajas y no mostraron diferencias entre los grupos.
Características del procedimiento y resultados intrahospitalarios
| iFR (n=99) | Control (n=114) | p | |
|---|---|---|---|
| Vaso principal | |||
| Predilatación | 35 (35,4) | 49 (42,9) | 0,256 |
| Diámetro del stent, mm | 2,9±0,4 | 3,0±0,4 | 0,089 |
| Longitud del stent, mm | 20,0±11,5 | 20,0±10,0 | 1,000 |
| Posdilatación (POT) | 73 (73,7) | 46 (40,3) | 0,001 |
| Rama lateral | |||
| Predilatación | 11 (11,1) | 41 (35,9) | 0,001 |
| PD (incluido KB) | 32 (32,3) | 64 (56,1) | 0,001 |
| Diámetro del balón | 2,5±0,5 | 2,4±0,4 | 0,488 |
| Implante de stent | 0 (0,0) | 3 (2,6) | 0,104 |
| Resultados de la intervención | |||
| Estenosis de VP (%) | 5 [2-10] | 4 [2-9] | 0,191 |
| Estenosis de RL (%) | 14 [5-40] | 12 [5-24] | 0,002 |
| Resultados intrahospitalarios | |||
| IM después de la intervención | 1 (1,0) | 2 (1,7) | 1,000 |
| Ictus | 0 (0,0) | 0 (0,0) | 1,000 |
| Hemorragia mayor | 0 (0,0) | 0 (0,0) | 1,000 |
| Muerte | 0 (0,0) | 0 (0,0) | 1,000 |
iFR, índice diastólico instantáneo sin ondas; KB, kissing balloon; IM, infarto de miocardio; PD, posdilatación; POT, técnica de optimización proximal.
Las variables cualitativas se expresan en forma de número (%) y las variables continuas en forma de media±desviación estándar o de mediana [rango intercuartílico].
No hubo casos de fractura de la guía en ninguno de los dos grupos. Se realizó el análisis microscópico en 86 guías de presión y 114 guías no poliméricas. El objetivo principal de daño microscópico significativo se observó con más frecuencia en el grupo de la guía de presión que en el grupo de la guía no polimérica (53,5% frente a 22,8%) (p <0,001). Esta diferencia continuó siendo significativa después del ajuste mediante IPTW (paj<0,001). La presencia de cualquier tipo de daño microscópico fue del 65,1% y del 55,3% (p=0,159), respectivamente. El grado de daño microscópico en cada grupo se muestra en la figura 3. Se observó daño grave en 1 guía de presión y en 2 guías no poliméricas (1,2% frente a 1,8%; p=0,738). En el grupo de la guía de presión, el drift (n=7) no se asoció a la presencia de daño microscópico significativo (57,1% frente a 53,5%; p=0,566)
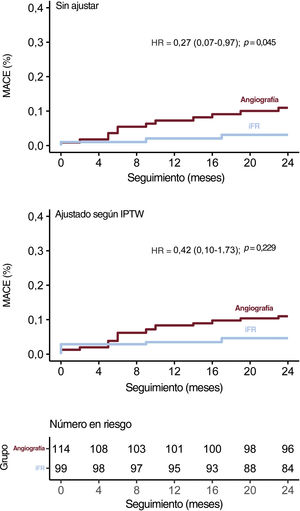
Resultados clínicosDespués de un seguimiento de 2 años, el objetivo secundario de MACE se produjo en 15 pacientes: 3 (3,0%) en el grupo de iFR y 12 (10,5%) en el grupo control (HR, 0,27; IC95%, 0,07-0,97; p=0,045). La diferencia dejó de ser significativa en el modelo de Cox con ajuste mediante IPTW (HRaj, 0,42; IC95%, 0,10-1,73; p=0,229). En la figura 4 se muestran los análisis de la supervivencia en las poblaciones de análisis con y sin ponderación. La incidencia de cada uno de los componentes de los MACE se presentan en la tabla 4.
Análisis de supervivencia según la estrategia de revascularización. Tasas de MACE sin ajustar y ajustadas mediante IPTW. HR, hazard ratio; iFR, índice diastólico instantáneo sin ondas; IPTW, ponderación inversa de la probabilidad del tratamiento; MACE, eventos cardiovasculares adversos mayores.
Resultados clínicos a dos años según el uso de iFR
| Sin ajustar | Ajustados (IPTW) | |||||
|---|---|---|---|---|---|---|
| iFR | Control | HR (IC95%) | p | HR (IC95%) | p | |
| MACE | 3 (3,0) | 12 (10,5) | 0,27 (0,07-0,97) | 0,045 | 0,42 (0,10-1,73) | 0,229 |
| Muerte de causa cardiaca | 1 (1,0) | 3 (2,6) | 0,37 (0,04-3,59) | 0,394 | 0,43 (0,04-4,38) | 0,485 |
| Infarto de miocardio | 1 (1,0) | 3 (2,6) | 0,37 (0,04-3,56) | 0,390 | 0,75 (0,09-6,54) | 0,803 |
| RVD por motivos clínicos | 1 (1,0) | 6 (5,3) | 0,18 (0,02-1,53) | 0,118 | 0,16 (0,02-1,29) | 0,093 |
HR, hazard ratio; iFR, índice diastólico instantáneo sin ondas; IPTW, ponderación inversa de probabilidad del tratamiento; MACE, eventos cardiovasculares adversos mayores. RVD, revascularización de vaso diana.
Los valores se expresan en forma de número (%).
Los resultados principales de este estudio pueden resumirse como sigue: a) las guías de presión (iFR) presentaron daño microscópico significativo con más frecuencia que las guías no poliméricas convencionales; b) el uso de la guía de presión del iFR como guía encarcelada redujo las intervenciones sobre la RL después del implante de stent en el VP; c) el iFR puede usarse para evaluar el resultado fisiológico de la RL y para orientar la toma de decisiones respecto al ICP en la estrategia del SP; d) los 2 grupos tuvieron resultados clínicos comparables después de un seguimiento de 2 años.
Técnica de guía encarcelada y daño microscópicoEl SP es la estrategia más ampliamente utilizada para el tratamiento de las LCB e implica el implante de un stent en el VP cubriendo el ostium de la RL. El uso de la técnica de la guía encarcelada, que consiste en mantener una guía en la RL antes de implantar el stent en el VP, es recomendada por el European Bifurcation Club2,15. Mediante esta maniobra se reduce el riesgo de oclusión de la RL y se facilita la reapertura en caso necesario, por lo que es de especial utilidad cuando hay estenosis grave en el VP o en la RL16,17. Uno de los principales motivos de preocupación cuando se emplea esta técnica es que pueda producirse un daño o incluso fractura de la guía durante su retirada18–20. Algunas de las características de la lesión, como el ángulo y la presencia de calcificación o tortuosidad se han asociado con el daño de la guía. Además, algunas guías son más vulnerables que otras21. En un ensayo aleatorizado previo, nuestro grupo mostró unas tasas de daño superiores en las guías no poliméricas en comparación con las poliméricas4. Por otra parte, en un estudio piloto observamos que 3 de cada 4 guías de presión de iFR mostraron algún tipo de daño microscópico cuando se usaron como guías encarceladas10. Así pues, en el presente estudio, nuestro objetivo fue comparar el daño microscópico en las guías de presión y en las no poliméricas teniendo en cuenta al mismo tiempo las características de la lesión y factores técnicos que pueden actuar como factores de confusión. Utilizando la misma clasificación del daño microscópico que en el ensayo aleatorizado antes mencionado, observamos que la presencia de daño microscópico al menos moderado fue más del doble de frecuente en el grupo de la guía de presión. Esta diferencia continuó siendo significativa después de un ajuste mediante IPTW para los posibles factores de confusión: localización de la bifurcación, ángulo de la bifurcación, tipo de bifurcación, longitud de la lesión del VP, diámetro del VP, diámetro de la RL, calcificación extensa, tortuosidad grave, longitud de la guía atrapada, POT y posdilatación de la RL. Aunque el POT y otros factores técnicos estuvieron bien equilibrados en los 2 grupos después de la ponderación, no podemos descartar por completo la posibilidad de que pudieran haber contribuido a producir un aumento en el grado de daño. Es de destacar que la clasificación del daño se ha basado en la de nuestro estudio previo con fines académicos y de reproducibilidad, pero el grado de daño estructural es un espectro continuo. De hecho, cuando analizamos la presencia de cualquier tipo de daño, el porcentaje no fue diferente entre los 2 grupos. Además, el daño grave solamente se observó en un 1,2% de las guías de presión y no hubo ningún caso de fractura de la guía. En nuestra opinión, estos resultados deben interpretarse conjuntamente y considerarse con las características de la lesión a la hora de valorar los pros y contras del empleo de la técnica de guía de presión encarcelada en una bifurcación concreta.
Técnica de la guía de presión encarcelada para guiar la revascularización de las lesiones coronarias bifurcadasHay un interés creciente en el empleo de la fisiología coronaria para orientar la toma de decisiones del ICP en las LCB. De hecho, esta cuestión se ha abordado recientemente en un consenso internacional de los Bifurcation Clubs de Corea, Japón y Europa9. El consenso resalta la utilidad de los índices fisiológicos para determinar la importancia funcional de las LCB y para evaluar el resultado en la RL, así como la necesidad de intervenciones adicionales, lo cual podría reducir la realización de técnicas complejas innecesarias22–27. En consecuencia, en nuestro estudio, el uso de un método guiado por iFR se asoció a una menor frecuencia de angioplastia en la RL (posdilatación, kissing balloon) y a una tasa inferior, aunque de forma no significativa, de implantes de stent en la RL. Aunque estos resultados son coherentes con los del ensayo aleatorizado DKCRUSH IV, en el que en el grupo de ICP con guía de FFR hubo menos intervenciones en la RL que en el grupo control de angiografía, es preciso señalar que, dado el diseño no aleatorizado del presente estudio, esto podría explicarse por diferencias anatómicas y de distribución de las placas en las LCB de los 2 grupos6. Además del uso de índices fisiológicos distintos, una de las principales diferencias técnicas entre el presente estudio y el ensayo antes mencionado es que, en ese último no se utilizó la técnica de la guía de presión encarcelada. De hecho, el acceso a la RL y la medición de la FFR después del implante del stent en el VP no pudo realizarse de manera satisfactoria en 15 pacientes (9,4%), lo cual subraya la dificultad de la reintroducción de una guía de presión en la RL y la posible utilidad de la técnica de la guía de presión encarcelada en este contexto11,28. En cambio, una de las limitaciones de la técnica de la guía de presión encarcelada es la posibilidad de drift después del implante del stent en el VP, lo cual se produjo en un 7,1% de las intervenciones en nuestro estudio y comportó la necesidad de recalibración y reintroducción de la guía en la RL. Creemos que el drift está relacionado con el modelo de guía de presión utilizado (Volcano Verrata y Verrata Plus, Philips, Países Bajos) y no con la técnica de encarcelamiento.
Eventos clínicosEl ICP guiado por la fisiología mejora los resultados clínicos en el seguimiento29–31. Sin embargo, en lo referente a las LCB, no hay ningún estudio que haya demostrado la superioridad del ICP guiado por fisiología respecto al ICP guiada por angiografía en términos de MACE. En nuestro estudio, la estrategia basada en el iFR no fue superior a la estrategia basada en angiografía en lo que respecta a los resultados clínicos después de ajustar por los posibles factores de confusión. No obstante, el modelo de puntuación de propensión para los criterios de valoración clínicos del presente estudio no incluyó factores anatómicos como la presencia de una lesión bifurcada verdadera, y ello debe tenerse en cuenta al interpretar nuestros resultados. Contrariamente a las estrategias conservadoras de intervención en la RL basadas en angiografía, que se han asociado a mejores resultados clínicos32, la reducción de las intervenciones en la RL en el ensayo DKCRUSH IV y en otros estudios no aleatorizados no se tradujeron en un mejor pronóstico clínico en el seguimiento6,22,23,33,34. La explicación más plausible de esta observación podría ser que la importancia funcional de una RL no sea equivalente a su trascendencia clínica, la cual está relacionado con la masa de miocardio irrigado. Teniendo en cuenta esta consideración, la intervención en una RL funcionalmente significativa pero irrelevante clínicamente podría ser perjudicial. Así pues, en nuestra opinión, el uso de la técnica de guía de presión encarcelada debiera ser considerado teniendo en cuenta no solo los factores desfavorables asociados al daño de la guía sino también al posible beneficio de usarla considerando la importancia clínica de la RL.
LimitacionesLas principales limitaciones del estudio son las siguientes. En primer lugar, el diseño del estudio fue observacional y retrospectivo. En segundo lugar, la elección del grupo control con pacientes de un ensayo previo de nuestro grupo, que tenía como finalidad introducir un control no sesgado por factores relacionados con la intervención/operadores y factores demográficos no medidos o no conocidos, implicó también ligeras diferencias técnicas entre los grupos, debido a los cambios que se han producido a lo largo del tiempo en la práctica rutinaria del ICP, como la realización más frecuente de POT en el grupo de iFR. Aunque la ponderación con IPTW resultó en un adecuado equilibrio de las covariables seleccionadas, incluida la realización de POT, no puede descartarse por completo la presencia de confusión residual. En tercer lugar, el tamaño de la muestra se calculó para el daño microscópico, pero podría ser insuficiente para detectar diferencias en los resultados clínicos. Por último, aunque la presencia de drift se evaluó después del implante del stent del VP, no podemos descartar por completo la posibilidad de cierta variación en los valores del iFR durante el encarcelamiento.
CONCLUSIONESLas guías de presión (iFR) fueron menos resistentes al encarcelamiento que las guías no poliméricas convencionales. Sin embargo, la presencia de daño grave fue anecdótica y no hubo ningún caso de fractura de la guía, lo cual respalda el uso de la técnica de guía de presión encarcelada en pacientes seleccionados. La estrategia del SP basada en iFR se asoció a menos intervenciones sobre la RL, pero estos pacientes tuvieron unos resultados clínicos a 2 años similares a los de los pacientes en los que la revascularización se basó en la angiografía.
FINANCIACIÓNEste trabajo fue financiado dentro del marco del Plan Estatal de Investigación Científica y Técnica y de Innovación, con los proyectos del Instituto de Salud Carlos III (ISCIII) PI18/00750 y PI12/00440.
CONTRIBUCIÓN DE LOS AUTORESF. Hidalgo y R. González-Manzanares contribuyeron por igual a este trabajo como primeros autores. F. Hidalgo, R. González-Manzanares, S. Ojeda y M. Pan concibieron y diseñaron el estudio. D. Pastor-Wulf, G. Flores-Vergara, I. Gallo, J. López y G. Dueñas obtuvieron y analizaron los datos e interpretaron los resultados. F. Hidalgo, R. González-Manzanares, S. Ojeda y M. Pan elaboraron la versión inicial del manuscrito y realizaron las revisiones críticas. J. Suárez de Lezo, M. Romero S. Ojeda y M. Pan examinaron y revisaron el manuscrito y aprobaron su versión final antes de la presentación para publicación. Todos los autores dieron su aprobación final para la versión a publicar.
CONFLICTO DE INTERESESF. Hidalgo (pagos de carácter menor por conferencias: Philips), S. Ojeda (pagos de carácter menor por conferencias: Philips, Boston, World Medical, Medtronic, Edwards), M. Pan (pagos de carácter menor por conferencias: Philips, Abbott, Boston, World Medical). Los demás autores no tienen conflictos de intereses que declarar.
- -
Durante el ICP, es posible que el empleo de la técnica de la guía de presión encarcelada facilite el abordaje fisiológico de las lesiones coronarias bifurcadas. Sin embargo, las guías de presión podrían ser especialmente vulnerables al daño producido al retirarlas.
- -
La presencia de daño microscópico significativo fue más frecuente en las guías de presión que en las guías no poliméricas. El uso de la técnica de la guía de presión (iFR) encarcelada implicó un menor número de intervenciones en la RL. Las tasas de MACE fueron similares en ambos grupos después de un seguimiento de 2 años.