En los países miembros de la Sociedad Europea de Cardiología (ESC), hay una mediana de 95 cardiólogos por millón de personas, lo que equivale a más de 60.000 cardiólogos en toda Europa que atienden a casi 49 millones de personas con enfermedades cardiovasculares. El impacto económico en la sanidad de los países europeos es considerable y se ha estimado en 210.000 millones de euros al año. Dado que a más de 10 millones de europeos se les diagnostica fibrilación auricular (FA), una parte importante del presupuesto sanitario se asigna al tratamiento de esta enfermedad. Estos cuidados incluyen no solo el tratamiento de la arritmia de por sí, sino también sus comorbilidades asociadas, como el ictus, la insuficiencia cardiaca y el deterioro cognitivo1. Por ello, la optimización de los recursos sanitarios para el tratamiento de la FA es muy importante, y requiere una coordinación compleja de los aspectos económicos, políticos y estructurales de todos los sistemas sanitarios del continente. Es importante destacar que también se puede lograr mediante la aplicación de la medicina basada en la evidencia.
En el contexto de la medicina basada en la evidencia, el aumento exponencial de los estudios publicados sobre FA refleja el creciente interés por generar una sólida evidencia clínica para guiar las estrategias de evaluación, diagnóstico y tratamiento. Solo en 2023, se publicaron casi 8.000 artículos sobre FA. Por consiguiente, las sociedades cardiovasculares se enfrentan al reto de evaluar esta enorme cantidad de datos científicos, y condensarlos en guías de práctica clínica diseñadas para ofrecer un documento actualizado, conciso y accesible para los médicos y profesionales afines2. Sin embargo, es posible que el mayor desafío para las sociedades clínicas no resida en la redacción de guías de práctica clínica, sino en su aplicación efectiva en la práctica clínica diaria. Numerosas publicaciones señalan una considerable variabilidad en el cumplimiento de las guías de práctica clínica en los diferentes países (figura 1)3,4. No es sorprendente que una mejor aplicación de las guías de práctica clínica se asocie con mejores resultados. Por ejemplo, los datos del Eurobservational Research Programme in AF (EORP-AF) sobre el tratamiento antitrombótico en pacientes con FA y los resultados demostraron que un correcto cumplimiento de los tratamientos recomendados por las guías de práctica clínica (tratamiento antitrombótico en FA) iba asociado con una mayor supervivencia5.
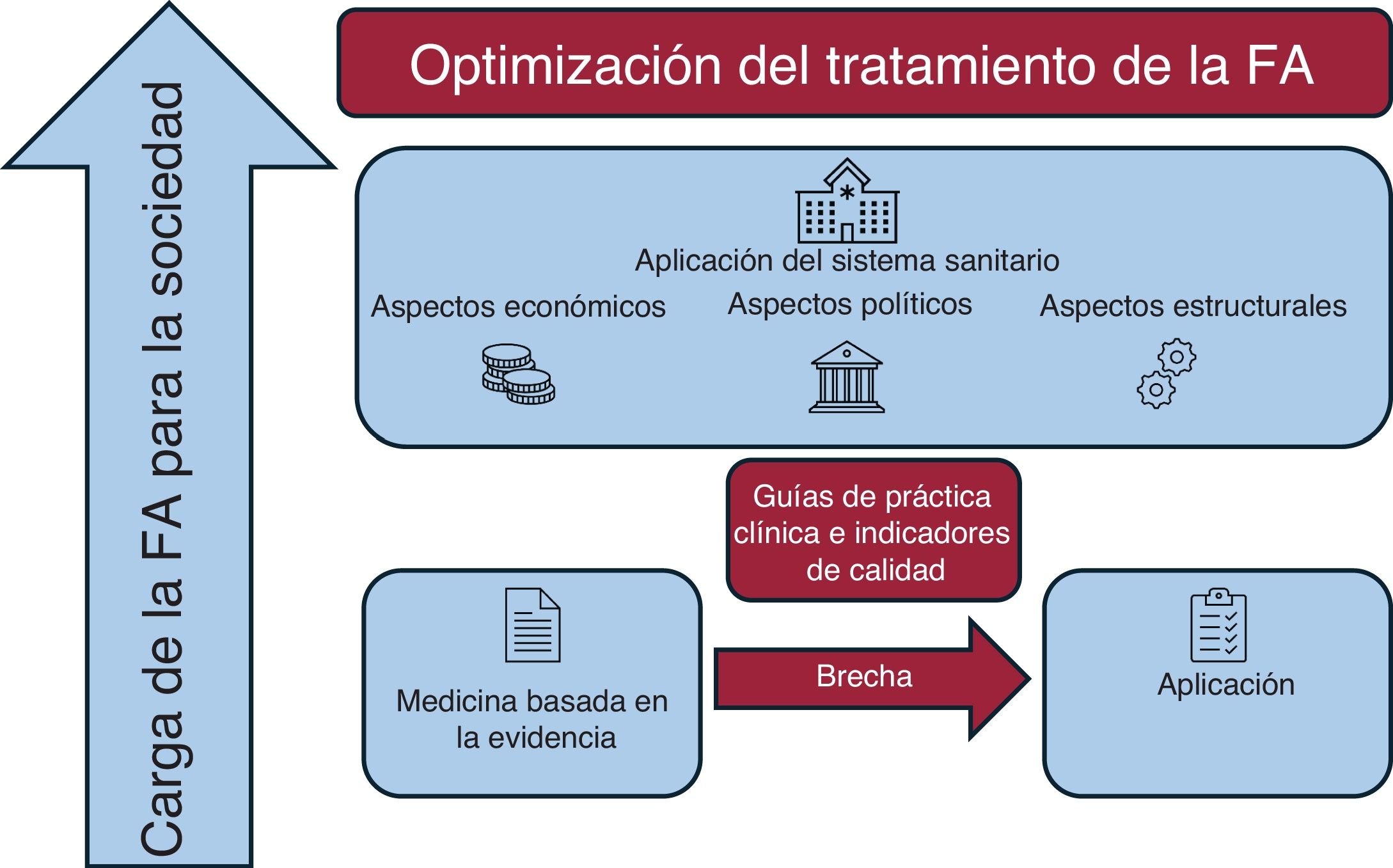
Esquema que describe las principales características de la optimización del tratamiento de la fibrilación auricular (FA). Está representado por la interacción de los aspectos económicos, políticos y estructurales de cada sistema sanitario del continente, paralelamente a la aplicación de la medicina basada en la evidencia a través de guías de práctica clínica e indicadores de calidad.
Además, el ensayo aleatorizado STEEER-AF presentado recientemente6 informó de mejoras en el tratamiento de la FA conforme a las guías de práctica clínica en centros europeos (Francia, Alemania, Italia, Polonia, España y Reino Unido) asignados al azar a un programa educativo estructurado para profesionales sanitarios. Lamentablemente, el análisis mostró un cumplimiento general deficiente de las recomendaciones de las guías de práctica clínica sobre FA. En el grupo de intervención, el cumplimiento fue solo del 68% respecto a la prevención del ictus, y del 34% en cuanto al control del ritmo. El profesor Dipak Kotecha, investigador principal de la Universidad de Birmingham (Reino Unido), comentó lo siguiente: «Aunque las guías de práctica clínica, como las de la ESC, tienen como objetivo contribuir a que los profesionales sanitarios apliquen unos cuidados óptimos, sus recomendaciones a menudo no se aplican en la práctica clínica, con la educación del personal sanitario identificada como una barrera importante»6.
Para mejorar la aplicación de la medicina basada en la evidencia, como se describe en las guías de práctica clínica, varias sociedades profesionales han formulado normas de calidad, indicadores clínicos y medidas de calidad. En 2021, la European Heart Rhythm Association (EHRA), con la colaboración de la Heart Rhythm Society (HRS), la Asia Pacific Heart Rhythm Society (APHRS) y la Latin-American Heart Rhythm Society (LAHRS), publicó un documento conjunto que establece indicadores de calidad (ICal) específicos de la FA7. Identificaron 6 ámbitos de atención para la evaluación, diagnóstico y tratamiento de la FA: a) evaluación del paciente (inicial y seguimiento); b) tratamiento antitrombótico; c) estrategia de control de la frecuencia; d) estrategia de control del ritmo; e) tratamiento de los factores de riesgo, y f) medida de los resultados.
Estos ICal tienen como objetivo evaluar la calidad de la atención a la FA y ofrecer mecanismos para medir la eficacia de las iniciativas de mejora de la calidad. El documento de consenso se publicó simultáneamente con las guías de práctica clínica de la ESC sobre la FA de 2021, en las cuales recibió una recomendación de clase IIa (nivel de evidencia: B)8.
Por tanto, hemos leído con interés el trabajo de Ruiz-Ortiz et al.9, que analizaron la atención a la FA conforme a los ICal EHRA AF utilizando un registro SEC-EXCELENCE en FA (parte de una estrategia para la mejora de la calidad en el tratamiento de las enfermedades cardiovasculares, SEC-CALIDAD)10. El estudio se basó en datos retrospectivos de historias clínicas de adultos consecutivos (n=797) con un diagnóstico de FA que recibieron atención médica durante 1 semana en 2019 en 9 centros españoles. Las cifras anuales de mortalidad total, ictus y hemorragia grave fueron de 8,1, 0,8 y 2,6 por 100 pacientes/año, respectivamente. Al 70% de los pacientes con FA paroxística sintomática o persistente se les ofreció ablación con catéter después del fracaso de los antiarrítmicos, y a muy pocos pacientes con cardiopatía estructural o enfermedad renal terminal se les recetó flecainida/propafenona o sotalol/dofetilida de manera inapropiada, respectivamente.
Sin embargo, los resultados en los ámbitos de evaluación del paciente y anticoagulación no fueron tan satisfactorios. En especial, la documentación de las puntuaciones CHA2DS2-VASc y HAS-BLED fue baja (25%) y muy baja (6%), respectivamente. Aunque el nivel de anticoagulación adecuada en pacientes de alto riesgo fue alto (93%), una proporción significativa de pacientes de bajo riesgo (58%) también recibían anticoagulación (supuestamente, no indicada por las guías de práctica clínica). En cuanto al tratamiento de los factores de riesgo, los 7 factores de riesgo modificables propuestos por la ESC se documentaron solo en el 59% de los pacientes. Curiosamente, los autores también evaluaron las diferencias potenciales en los ICal de los centros de cardiología general y los centros especializados de referencia (estos últimos definidos por la existencia de un laboratorio de electrofisiología y servicios de cirugía cardiovascular). Aunque los centros de cardiología general mostraron un mejor cumplimiento en la evaluación del riesgo cardioembólico, no hubo diferencias importantes entre los tipos de centros en los ámbitos de anticoagulación y resultados.
En la versión de 2024 de las guías de práctica clínica de FA, se han introducido cambios para simplificar la estratificación del riesgo tromboembólico, como el uso de la puntuación CHA2DS2-VA en lugar de la puntuación CHA2DS2-VASc y la eliminación de la puntuación HAS-BLED2, que puede contribuir a la aplicación en el futuro.
Actualmente, solo otros 2 estudios europeos han evaluado los ICal de FA11,12, y nos gustaría felicitar a los autores por el esfuerzo por resaltar la necesidad de evaluar los procesos sanitarios para identificar áreas de mejora. Además, es tranquilizador saber que, al parecer, los resultados del tratamiento de la FA no dependen de la complejidad del centro, al menos de los centros participantes. Sin embargo, el estudio tiene algunas limitaciones importantes, la mayoría de las cuales son inherentes a su diseño y han sido reconocidas adecuadamente por los autores.
El análisis de resultados no incluye datos de ingresos hospitalarios en centros ajenos al servicio sanitario nacional financiado con fondos públicos, lo que puede generar un subregistro de eventos clínicos dada la existencia de un número considerable de centros privados en España. Además, aunque la recopilación de datos fue realizada exclusivamente por médicos con responsabilidades asistenciales (cardiólogos o residentes de cardiología) con la supervisión de los investigadores principales, no se realizó una auditoría externa de la calidad de los datos, lo que puede haber dado lugar a inexactitudes. Los datos ausentes (p. ej., los factores de riesgo) pueden explicar en parte la gran proporción de pacientes con un CHA2DS2-VASc de 0 (o 1 en mujeres) que, sin embargo, habían recibido anticoagulación. Por último y más importante, es difícil extrapolar los resultados del estudio a otros centros españoles, ya que todos los centros participantes habían mostrado un interés activo en mejorar el tratamiento de la FA al participar en SEC-EXCELENCE. Por ello, se podrían esperar puntuaciones más bajas de ICal en otros centros.
En general, los resultados de Ruiz Ortiz et al.9 y otros estudios que evalúan la calidad del tratamiento de la FA a través de ICal y la aplicación de guías clínicas3,4,6,11,12 llegan a la misma conclusión: hay margen de mejora. Por tanto, es primordial continuar trabajando para cerrar la brecha entre la publicación de guías de práctica clínica y su aplicación en nuestros sistemas sanitarios. Por ello, las evaluaciones continuas de ICal y otros análisis de aplicación de guías de práctica clínica son una necesidad para acercarnos a practicar lo que predicamos como sociedad clínica.
FINANCIACIÓNNo se ha recibido financiación para la realización del presente artículo.
CONFLICTO DE INTERESESF. Åkerström es asesor de Abbott y Johnson & Johnson. E. Svennberg informa de financiación de la Diputación provincial de Estocolmo (nombramiento como investigador clínico), el Consejo Sueco de Investigación (DNR 2022-01466), la Fundación Sueca del Corazón y los Pulmones, y CIMED, y ha recibido honorarios institucionales por conferencias de Abbott, AstraZeneca, Bristol-Myers Squibb-Pfizer y Johnson & Johnson.