La insuficiencia mitral funcional (IMF) se encuentra en un 20-30% de los pacientes con insuficiencia cardiaca (IC) y fracción de eyección del ventrículo izquierdo (FEVI) reducida1,2. En estos pacientes la IMF aumenta la presión telediastólica del ventrículo izquierdo (VI), contribuye al remodelado del VI y empeora la hipertensión pulmonar y la función ventricular derecha, factores relacionados con mal pronóstico en IC. La evolución de la IMF depende de la cardiopatía, pero se desconocen los determinantes de su aparición y el tratamiento de elección. La resincronización cardiaca y el trasplante pueden ser opciones terapéuticas, pero no resuelven la afección del grueso de pacientes en esta situación3. La reparación percutánea de la válvula mitral ha igualado los resultados de la cirugía en la insuficiencia mitral orgánica con FEVI aceptable4. Estudios observacionales indican beneficio del tratamiento percutáneo de IMF con FEVI reducida. A la espera de los resultados del estudio aleatorizado (ClinicalTrials.govNCT01772108), resulta interesante identificar el perfil del paciente que podría beneficiarse de dicho tratamiento.
Se presentan los datos de la IMF de la Red Española de Investigación en IC (REDINSCOR). Desde 2007 a 2011, se reclutó en 18 hospitales a 2.507 pacientes con IC sintomática5. Se seleccionaron los casos con FEVI < 40% sin alteración valvular orgánica ni miocardiopatía hipertrófica. Se dividieron según presentasen IMF significativa (IMFs) (grados II-IV) o IMF no significativa (IMFns) (grados 0-I). Los análisis se realizaron mediante SPSS 22 y STATA-136.
Se incluyó a 1.526 pacientes, la mayoría varones (78%) con antecedentes de hipertensión arterial (65%) y sobrepeso (índice de masa corporal, 28,4). El 57% estaba en clase funcional III o IV con elevación de péptidos natriuréticos a pesar de un tratamiento optimizado de la IC (el 86% estaba tratado con bloqueadores beta; el 87%, con inhibidores de la enzima de conversión de la angiotensina/antagonistas del receptor de la angiotensina II y el 64%, con antialdosterónicos). La etiología de la disfunción ventricular fue en su mayoría isquémica (57%). En el momento de la inclusión, 530 pacientes (35%) presentaban signos de IC descompensada.
En 746 pacientes (47%) se detectó IMFs. El grupo con IMFs tenía con mayor frecuencia bloqueo de rama izquierda, dilatación ventricular y auricular izquierda y peor FEVI. Además, en el momento de su inclusión presentaban IC descompensada con mayor frecuencia, asociada a elevación de péptidos natriuréticos, hipotensión arterial y disfunción renal. Las variables asociadas de manera independiente con la presencia de IMFs fueron sexo masculino (odds ratio [OR] = 0,34; intervalo de confianza del 95% [IC95%], 0,25-0,47; p < 0,001), índice de masa corporal (OR = 0,94; IC95%, 0,91-0,97; p < 0,001), IC descompensada (OR = 1,33; IC95%, 1,01-1,74; p = 0,042), diámetro del VI (OR = 1,04; IC95%, 1,02-1,05; p < 0,001), aurícula izquierda (OR = 1,05; IC95%, 1,03-1,07; p < 0,001), natremia (OR = 0,97; IC95%, 0,94-1,00; p = 0,044) y elevación de péptidos natriuréticos (OR = 1,57; IC95%, 1,17-2,1; p = 0,003) (área bajo la curva, 0,70; IC95%, 0,67-0,74).
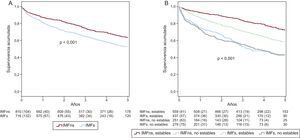
La mediana de seguimiento fue 3,4 [intervalo intercuartílico, 1,7-4,7] años. La supervivencia a 1, 3 y 5 años fue del 84,5, el 69,9 y el 58,5%. Se observó peor pronóstico (figura A) en los pacientes con IMFs (supervivencia acumulada al año, el 81,5 frente al 87,1%; a 3 años, el 64,9 frente al 74,3%, y a 5 años, el 52,7 frente al 63,5%; p < 0,001) debido a mortalidad por IC refractaria.
Curvas de Kaplan-Meier. A: se observó un peor pronóstico de los pacientes que presentaban IMFs (p < 0,001). B: los pacientes que presentaban signos de descompensación (no estables) tenían una supervivencia peor independientemente del grado de IMF que presentasen. En los pacientes estables, la presencia de IMFs indentificó un grupo de pronóstico intermedio (p < 0,001). IMF: insuficiencia mitral funcional; IMFns: insuficiencia mitral funcional no significativa; IMFs: insuficiencia mitral funcional significativa.
Las variables relacionadas de manera independiente con la mortalidad en el modelo multivariable fueron la presencia de IC descompensada (hazard ratio [HR] = 1,7; IC95%, 1,32-2,13; p < 0,001), la clase funcional III-IV (HR = 1,3; IC95%, 1,01-1,67; p = 0,041), la presión arterial sistólica (HR = 0,99; IC95%, 0,98-0,99; p = 0,01), el tamaño de la AI (HR = 1,02; IC95%, 1,01-1,03; p = 0,001), la anemia (HR = 1,34; IC95%, 1,06-1,69; p = 0,013), el filtrado glomerular (HR = 0,99; IC95%, 0,98-0,99; p < 0,001), la elevación de los péptidos natriuréticos (HR = 1,88; IC95%, 1,38-2,56; p < 0,001), la natremia (HR = 0,97; IC95%, 0,95-0,99; p = 0,038) y el tratamiento bloqueador beta (HR = 0,51; IC95%, 0,38-0,68; p < 0,001).
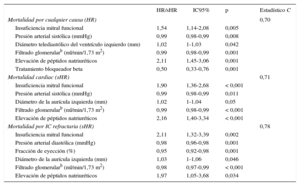
En los pacientes estables sin IC descompensada (n = 996), la presencia de IMFs se relacionó de manera independiente con la mortalidad total, cardiaca y por IC refractaria (tabla y figura B). Con la inclusión de la IMF en el modelo básico, el integrated discrimination improvement index (valor añadido en la discriminación por aumento de sensibilidad sin sacrificar especificidad) aumenta el 1,2% (p = 0,003) para mortalidad de cualquier causa, el 2% (p < 0,001) para mortalidad cardiaca y el 2,5% (p < 0,001) para mortalidad por IC refractaria.
Modelos de Cox y Fine-Graya
| HR/sHR | IC95% | p | Estadístico C | |
|---|---|---|---|---|
| Mortalidad por cualquier causa (HR) | 0,70 | |||
| Insuficiencia mitral funcional | 1,54 | 1,14-2,08 | 0,005 | |
| Presión arterial sistólica (mmHg) | 0,99 | 0,98-0,99 | 0,008 | |
| Diámetro telediastólico del ventrículo izquierdo (mm) | 1,02 | 1-1,03 | 0,042 | |
| Filtrado glomerularb (ml/min/1,73 m2) | 0,99 | 0,98-0,99 | 0,001 | |
| Elevación de péptidos natriuréticos | 2,11 | 1,45-3,06 | 0,001 | |
| Tratamiento bloqueador beta | 0,50 | 0,33-0,76 | 0,001 | |
| Mortalidad cardiac (sHR) | 0,71 | |||
| Insuficiencia mitral funcional | 1,90 | 1,36-2,68 | < 0,001 | |
| Presión arterial sistólica (mmHg) | 0,99 | 0,98-0,99 | 0,011 | |
| Diámetro de la aurícula izquierda (mm) | 1,02 | 1-1,04 | 0,05 | |
| Filtrado glomerularb (ml/min/1,73 m2) | 0,99 | 0,98-0,99 | < 0,001 | |
| Elevación de péptidos natriuréticos | 2,16 | 1,40-3,34 | < 0,001 | |
| Mortalidad por IC refractaria (sHR) | 0,78 | |||
| Insuficiencia mitral funcional | 2,11 | 1,32-3,39 | 0,002 | |
| Presión arterial diastólica (mmHg) | 0,98 | 0,96-0,98 | 0,001 | |
| Fracción de eyección (%) | 0,95 | 0,92-0,98 | 0,001 | |
| Diámetro de la aurícula izquierda (mm) | 1,03 | 1-1,06 | 0,046 | |
| Filtrado glomerularb (ml/min/1,73 m2) | 0,98 | 0,97-0,99 | < 0,001 | |
| Elevación de péptidos natriuréticos | 1,97 | 1,05-3,68 | 0,034 |
HR: hazard ratio; IC: insuficiencia cardiaca; IC95%: intervalo de confianza del 95%; sHR: sub-hazard ratio.
En los pacientes con FEVI reducida, la IMF es un marcador de mal pronóstico, pero no se ha definido su papel en la toma de decisiones. Esto podría deberse, por un lado, a la variabilidad de su gravedad según la situación clínica del paciente y, por otro, a la complejidad de realizar estudios longitudinales que evalúen correctamente el papel de la IMF en cada fase de la enfermedad. Se ha cuestionado el beneficio de la reducción del grado de la IMF en fases avanzadas de IC. No obstante, es posible que en un grupo de pacientes la mejoría hemodinámica asociada a la reducción de la IMF favorezca el remodelado positivo, igual que cuando se logra este efecto con la terapia de resincronización cardiaca3. Nuestro estudio es el primero que analiza el papel de la situación clínica en la evolución de la IMF. Con base en nuestros resultados, los pacientes estables son un grupo de potencial beneficio en los que es interesante estudiar el efecto de la reducción del grado de IMF mediante reparación percutánea. Urge la realización de estudios prospectivos aleatorizados que estudien este problema.
FINANCIACIÓNEste trabajo ha sido financiado por la Red de Investigación Cardiovascular.