Se presentan los casos de 2 pacientes de Barcelona, España, ingresados en el servicio de urgencias de nuestro hospital por neumonía por la enfermedad coronavírica de 2019 (COVID-19), anteriormente conocida como neumonía por coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2), confirmada por una prueba de reacción en cadena de la polimerasa con transcriptasa inversa realizada en el momento del ingreso1,2. Ambos pacientes presentaban empeoramiento de los parámetros respiratorios y altas concentraciones séricas de dímero D.
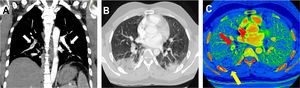
En la figura 1 se presenta el caso de un varón de 32 años, sin comorbilidades ni factores de riesgo, ingresado en el servicio de urgencias 14 días tras la aparición de los síntomas, con tos seca, astenia, artromialgia, fiebre y dolor pleurítico en el costado derecho. El electrocardiograma basal mostró ritmo sinusal a 97 lpm, intervalo PR normal (120 ms) y complejo QRS normal (80 ms), aQRS a 0° y QTc (Friderica) de 415 ms. No se realizó ecocardiografía, pero la exploración física inicial mostró unos valores de presión arterial sistémica de 136/79mmHg, ritmo normal sin soplos, pulsos distales simétricos y presentes y sin signos de trombosis venosa profunda. Los datos de laboratorio mostraron elevación de ferritina (615 ng/ml), proteína C reactiva (PCR) en 3,6 mg/dl y aumento de la interleucina 6 (IL-6) (144,7 pg/ml). Los resultados de las pruebas de coagulación fueron: tiempo de protrombina (TP), 12 s; razón internacional normalizada, 1,1 y tiempo parcial de tromboplastina activado (TPTa), 28,2 s. La prueba de detección de anticoagulante lúpico resultó positiva. También se analizaron la inmunoglobulina G y los anticuerpos IgM anticardiolipina, aunque el resultado fue negativo. Las concentraciones de dímero D se elevaron hasta 2.460 μg/l, y ante la elevada sospecha de tromboembolia pulmonar, se realizó una angiotomografía computarizada pulmonar (ATCP) con energía dual que confirmó la tromboembolia bilateral asociada con múltiples opacidades compatibles con neumonía viral (figura 1A,B). Las imágenes del mapa de distribución del yodo mostraron un infarto pulmonar de morfología triangular con base periférica (figura 1C).
A: reconstrucción oblicua coronal de proyección de máxima intensidad de una angiotomografía computarizada que muestra defectos de llenado (flechas blancas) en las ramas bilaterales segmentarias y subsegmentarias de las arterias pulmonares. B: imagen de tomografía computarizada transversal obtenida con ventana pulmonar, que muestra opacidades bilaterales en cuña con opacidades en vidrio deslustrado circundantes compatibles con neumonía viral. C: imágenes del mapa de distribución del yodo que muestran un área periférica triangular con disminución de la perfusión (flecha amarilla) en el lóbulo inferior derecho, distal a la embolia pulmonar (flecha roja), compatible con infarto pulmonar. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
El paciente recibió tratamiento con hidroxicloroquina, con una dosis de carga de 400 mg durante el primer día, seguida de una dosis de mantenimiento de 200 mg/día durante los siguientes 4 días. También se le recetó azitromicina 500 mg/día durante 3 días y enoxaparina 80 mg/12 h durante 10 días. Durante el tiempo que permaneció hospitalizado, el paciente mostró una mejoría clínica sin necesidad de ventilación mecánica y mantuvo una saturación de oxígeno en el aire ambiente del 97-99%. Al décimo día del ingreso, a los 24 días de la aparición de los síntomas, se le dio de alta, asintomático y con buen estado de salud. Como la prueba de detección de anticoagulante lúpico había resultado positiva, al cabo de 3 meses se realizará el estudio de trombofilia. Se le recetó un tratamiento de anticoagulación de dosis completa (80mg/12h) durante 6 meses.
En la figura 2 se muestra el caso de una mujer de 59 años, con antecedentes de hipertensión idiopática (tratada con ramipril 5 mg/día) e hipotiroidismo (tratado con levotiroxina 112 μg/día), sin otros factores de riesgo o comorbilidades, ingresada en nuestro hospital durante 10 días con tos seca, mialgia y fiebre. El electrocardiograma basal mostró ritmo sinusal a 86 lpm, intervalo PR normal (131ms) y complejo QRS normal (93ms), aQRS a 0° y QTc (Friderica) de 412ms. No se realizó ecocardiografía, pero la exploración física inicial mostró una presión arterial sistémica de 116/78mmHg, ritmo normal y pulsos distales simétricos y presentes, y sin signos de trombosis venosa profunda. Los datos de laboratorio mostraron elevación de ferritina (1.127 ng/ml), PCR de 9,5 mg/dl y aumento de IL-6 en suero (75,60 pg/ml). Los resultados de las pruebas de coagulación fueron: TP, 12 s; razón internacional normalizada, 1,1 y TPTa, 28,2 s. Las concentraciones de dímero Dal ingreso fueron de 1.320 μg/l. La paciente recibió tratamiento inicial con hidroxicloroquina con una dosis de carga de 400 mg/12 h durante el primer día, seguida de una dosis de mantenimiento de 200 mg/12 h durante los siguientes 4 días. También se le recetó azitromicina 500 mg/día durante 5 días, profilaxis anticoagulante con enoxaparina (40 mg/día), metilprednisolona (70 mg/día durante 5 días) y una única dosis intravenosa de tocilizumab 400 mg.
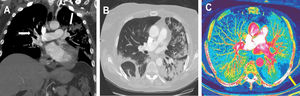
A: reconstrucción oblicua coronal de proyección de máxima intensidad de una angiotomografía computarizada que muestra defectos de llenado en las ramas bilaterales segmentarias y subsegmentarias de las arterias pulmonares. B: imagen de tomografía computarizada transversal obtenida con ventana pulmonar que muestra opacidades bilaterales en cuña con opacidades en vidrio deslustrado circundantes compatibles con neumonía viral. C: imágenes del mapa de distribución del yodo que muestran un área periférica triangular e hipoperfundida en el lóbulo inferior izquierdo (flecha amarilla), dentro de las opacidades neumónicas periféricas, indicativas de infarto pulmonar. Esta figura se muestra a todo color solo en la versión electrónica del artículo.
Al noveno día del ingreso, la paciente mostró desaturación de oxígeno e informó de dolor precordial. Se observó una elevación de las concentraciones de dímero D de hasta 6.120 μg/l (anteriormente, 1.870 μg/l). Ante la elevada sospecha de tromboembolia pulmonar, se obtuvo ATCP con energía dual y se confirmó tromboembolia pulmonar aguda bilateral asociada con opacidades pulmonares bilaterales, compatible con neumonía viral (figura 2A,B). Las imágenes del mapa de distribución del yodo mostraron un infarto pulmonar periférico (figura 2C). Se añadió un régimen anticoagulante completo con enoxaparina (60mg/12h) al tratamiento desde ese día hasta el alta.
Teniendo en cuenta la larga hospitalización de los pacientes, las complicaciones tromboembólicas pulmonares están aumentando y deben tenerse en cuenta en el contexto de la neumonía por COVID-193–5. También es importante evaluar la posible aparición de infartos pulmonares secundarios a tromboembolia pulmonar, que cambian el tratamiento y el pronóstico del paciente. En este contexto clínico, el uso de métodos avanzados de diagnóstico por la imagen, como la angiografía pulmonar con energía dual, permite diferenciar entre el parénquima pulmonar afectado por la neumonía por COVID-19 y las áreas isquémicas o infartadas.
Agradecemos a los compañeros, trabajadores sanitarios y no sanitarios, que nos ayudaron en la publicación de este artículo y que a diario se enfrentan a esta emergencia global.