La fibrilación auricular (FA) está interconectada con la insuficiencia cardiaca (IC). Sin embargo, los factores que pueden precipitar la aparición de IC en los pacientes con FA están escasamente descritos. Con este estudio, se pretende determinar la incidencia, los predictores y el pronóstico de la IC de nueva aparición en una población de pacientes ancianos con FA sin antecedentes de IC.
MétodosPacientes con FA mayores de 80 años, sin antecedente de IC, identificados entre los años 2014 y 2018.
ResultadosDurante 3,7 años, se siguió a 5.794 pacientes (edad, 85,2±3,8 años; el 63,2% mujeres). En el 33,3% de los casos (tasa de incidencia, 11,5/100 pacientes-año) apareció IC de novo, mayoritariamente con fracción de eyección del ventrículo izquierdo conservada. A partir de un análisis multivariante, se identificaron 11 factores de riesgo de aparición de la IC independientemente de su subtipo: enfermedad valvular significativa (HR=1,99; IC95%, 1,73-2,28), fracción de eyección del ventrículo izquierdo reducida (HR=1,92; IC95%, 1,68-2,19), enfermedad pulmonar obstructiva crónica (HR=1,59; IC95%, 1,40-1,82), aumento de la aurícula izquierda (HR=1,47; IC95%, 1,33-1,62), enfermedad renal (HR=1,36; IC95%, 1,24-1,49), desnutrición (HR=1,33; IC95%, 1,21-1,46), anemia (HR=1,30; IC95%, 1,17-1,44), FA permanente (HR=1,15; IC95%, 1,03-1,28), diabetes mellitus (HR=1,13; IC95%, 1,01-1,27), por cada año de aumento de la edad (HR=1,04; IC95%, 1,02-1,05) y por cada kg/m2 del índice de masa corporal (HR=1,03; IC95%, 1,02-1,04). La presencia de IC prácticamente duplicó la mortalidad (HR=1,67; IC95%, 1,53-1,81).
ConclusionesLa IC de nueva aparición en ancianos con FA fue muy frecuente y prácticamente duplicó la mortalidad. Se identificaron 11 factores de riesgo, lo cual amplía el ámbito de prevención primaria en esta entidad.
Palabras clave
Tanto la fibrilación auricular (FA) como la insuficiencia cardiaca (IC) tienen gran prevalencia y una incidencia creciente1–4. Ambas enfermedades cardiovasculares afectan aproximadamente a un 2% de la población, pero muestran dependencia de la edad, de tal manera que se dan en hasta 1 de cada 10 pacientes de edad superior a 80 años5–8. En estudios previos se ha resaltado que la FA puede desencadenar una IC y que esta puede ser un factor de riesgo de FA. Además, es frecuente que ambas entidades coexistan9. En la cohorte de Framingham10, el 37% de los pacientes con FA presentaban IC y el 57% de los pacientes con IC tenían FA. Además, la prevalencia de la FA (del 5 al 50%) aumenta a medida que empeora la clase funcional de la New York Heart Association (NYHA)11.
Existe una relación bidireccional compleja entre la FA y la IC, y hay varios factores de riesgo comunes a ambas enfermedades5,8,12,13. Hasta hace poco se consideraba que las 2 enfermedades tenían mecanismos fisiopatológicos comunes7,14. Sin embargo, un estudio reciente, basado en el consorcio Monica Risk, Genetics, Archiving, and Monograph/Biomarker for Cardiovascular Risk Assessment in Europe, con 58.693 personas de 5 estudios de cohorte (DanMONICA, FINRISK, Moli-sani, Northern Sweden y Scottish Heart Health Extended Cohort)14, puso de manifiesto que, si bien la FA y la IC tienen semejanzas fisiopatológicas y coexisten con frecuencia, sus perfiles de riesgo son diferentes, lo que puede estar relacionado con aspectos fisiopatológicos específicos de ambas enfermedades15–18. Por consiguiente, será preciso abordar de manera rigurosa la prevención de la FA y la IC en las personas que ya presentan una de estas enfermedades. Esto brinda una nueva oportunidad para la prevención, pero continúa siendo un verdadero reto. A este respecto, los factores de riesgo modificables tradicionales proporcionan oportunidades para la intervención.
En los pacientes con FA, se ha prestado poca atención a la estratificación del riesgo y la prevención de la IC, en especial en el subgrupo de pacientes de edad avanzada que tienen un riesgo elevado. Los factores de riesgo de IC modificables deben abordarse de modo riguroso en esta población a fin de reducir el riesgo de incidencia de IC, que se asocia con un aumento del riesgo de mortalidad. Sin embargo, se han llevado a cabo pocos estudios sobre los factores que pueden desencadenar la aparición de la IC en los pacientes con FA. En el presente estudio, nuestro objetivo es evaluar la incidencia, los factores predictivos clínicos significativos y el pronóstico de la IC incidente en los pacientes con FA de edad avanzada.
MÉTODOSPoblación de pacientesSe llevó a cabo un estudio de cohorte observacional retrospectivo con la inclusión de todos los pacientes de edad ≥ 80 años (n=6.489) con un diagnóstico de FA entre enero de 2014 y enero de 2018 en el área de salud de Vigo (Pontevedra, España). Se utilizó el registro CardioCHUVI-AF (identificador de ClinicalTrials.gov: NCT04364516). Los diagnósticos se basaron en el primer diagnóstico de FA, que se consideró la fecha de inclusión. Todos los diagnósticos y procedimientos que se produjeron durante el seguimiento fueron verificados por 2 cardiólogos. El diagnóstico de FA se confirmó por la presencia de un electrocardiograma compatible. Se recogieron los datos clínicos, analíticos y terapéuticos en una base de datos codificada. Se excluyó a los pacientes con antecedentes de IC (n=624), así como a aquellos de los que faltaban datos basales y de seguimiento (n=71). Formaron la cohorte final 5.794 pacientes con FA. El estudio se llevó a cabo cumpliendo los principios de la declaración de Helsinki y fue aprobado por el comité de ética local (Comité Autonómo de Ética de Investigación de Galicia, código HAC-ACO-2018-01, registro 2018/258).
Seguimiento y objetivos del estudioLa presencia o ausencia de IC y la muerte durante el seguimiento se determinaron en retrospectiva desde el momento de la inclusión hasta octubre de 2020. La variable de valoración principal de interés fue la incidencia de IC en el seguimiento. La IC incidente se definió como la aparición de un diagnóstico nuevo de IC clínica observada en las visitas de seguimiento. El diagnóstico de IC se basó en la presencia de signos y síntomas debidos a una anomalía cardiaca funcional o estructural documentada, según lo indicado por la guía actual de la Sociedad Europea de Cardiología19. En los pacientes con una IC incidente, se utilizó la fracción de eyección del ventrículo izquierdo (FEVI) en el momento del diagnóstico de la IC incidente para identificar los siguientes subgrupos de IC: IC con FEVI conservada (IC-FEc, FEVI >50%), IC con FEVI levemente reducida (IC-FElr, FEVI del 40-49%) e IC con FEVI reducida (IC-FEr, FEVI ≤ 40%). El diagnóstico de IC podía hacerse en la consulta ambulatoria o durante una hospitalización. Los 2 cardiólogos confirmaron el diagnóstico, prestando especial atención a la IC-FEc, en la que confirmaron la presencia de disfunción diastólica del ventrículo izquierdo/elevación de las presiones de llenado del ventrículo izquierdo en la ecocardiografía, así como de valores elevados de péptidos natriuréticos.
Se registró cuidadosamente el tratamiento empleado para la FA, haciendo especial hincapié en el restablecimiento del ritmo sinusal. El sobrepeso se definió como un índice de masa corporal (IMC) ≥ 25, la valvulopatía moderada o grave se consideró significativa y la disfunción renal se definió como un aclaramiento renal estimado según la Chronic Kidney Disease Epidemiology Collaboration (CKD-EPI) <60ml/min/1,73 m2. La anemia se definió como una concentración de hemoglobina inferior a 12g/dl en las mujeres o 13g/dl en los varones, mientras que el diagnóstico de desnutrición se basó en la puntuación Controlling Nutritional Status (CONUT)20. La medición del tamaño auricular se basó en la guía estadounidense de ecocardiografía21. Los objetivos secundarios que se compararon en los pacientes con y sin IC incidente fueron la mortalidad por cualquier causa, la mortalidad de causa cardiovascular, el ictus/tromboembolia y los eventos hemorrágicos. Para estos objetivos se utilizaron las definiciones para ensayos clínicos elaboradas por la Standardized Data Collection for CV Trials Initiative (SCTI) y la Food and Drug Administration (FDA) de Estados Unidos22, junto con las declaraciones de la International Society on Thrombosis and Haemostasis (ISTH)23.
Análisis estadísticoLa población del estudio se estratificó según la incidencia de IC en el seguimiento: pacientes con IC frente a pacientes sin IC. Las características basales de los participantes en el estudio se describen mediante la media±desviación estándar para las variables continuas y número (proporción) para las variables cualitativas. Se compararon las diferencias en las características iniciales de los 2 grupos con la prueba de la t para datos sin emparejar y la prueba de la χ2 para las variables continuas y cualitativas respectivamente.
La incidencia de IC se estimó mediante curvas de incidencia acumulada ponderadas tras el empleo de un modelo de riesgos de subdistribución proporcionales de Fine-Gray, con la muerte como riesgo en competencia. El supuesto de proporcionalidad se verificó mediante una prueba de interacción entre la variable de exposición y el tiempo, y no se encontraron transgresiones relevantes. Las estimaciones del efecto se presentaron mediante valores de Hazard ratio (HR) de subdistribución (sHR) junto con los intervalos de confianza del 95% (IC95%). Se desarrolló un ajuste multivariante en el que se incluyeron todas las variables que mostraban una asociación clínica o estadística significativa con la IC en el análisis univariante (tabla 2), además de la edad y el sexo.
Se evaluó la asociación entre la IC incidente y la mortalidad mediante modelos de riesgos proporcionales de Cox sin ajustar, tomando el evento de IC como covariable dependiente del tiempo. Se verificó el supuesto de riesgos proporcionales a través de gráficos de logaritmo negativo de la función de supervivencia respecto al logaritmo del tiempo. Se llevó a cabo una regresión logística de Cox multivariante (método escalonado retrógrado) tras un ajuste respecto a la edad, el sexo, la puntuación de CHA2DS2-VASc, la puntuación HAS-BLED y el tratamiento anticoagulante.
Para los análisis estadísticos se empleó el programa informático STATA, versión 15 (Stata Corp., Estados Unidos). Se consideró estadísticamente significativo un valor de p bilateral <0,05.
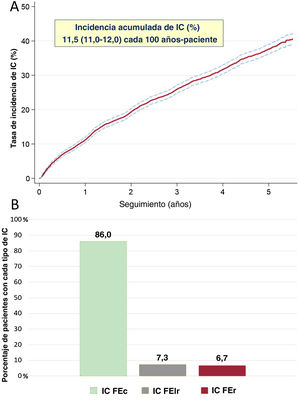
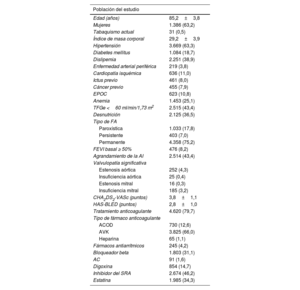
RESULTADOSCaracterísticas basales e IC incidenteDe los 5.794 pacientes con FA consecutivos (media de edad, 85,2±3,8 años; el 63,2% mujeres), 1.930 pacientes (33,3%) presentaron una IC incidente durante una mediana de seguimiento de 3,7 [1,9-5,1] años, con una tasa de incidencia de 11,5 (IC95%, 11,0-12,0) cada 100 años-paciente (figura 1A). De ellos, el 86,0% (n=1.661) tenía IC-FEc; el 7,3% (n=140), IC-FElr y el 6,7% (n=129), IC-FEr (figura 1B). En la tabla 1 se indican las características basales de los participantes en el estudio.
Insuficiencia cardiaca incidente: incidencia y subtipos. Las líneas azules indican el intervalo de confianza. IC-FEc: insuficiencia cardiaca con fracción de eyección conservada; IC-FElr: insuficiencia cardiaca con fracción de eyección levemente reducida; IC-FEr: insuficiencia cardiaca con fracción de eyección reducida.
Características basales
| Población del estudio | |
|---|---|
| Edad (años) | 85,2±3,8 |
| Mujeres | 1.386 (63,2) |
| Tabaquismo actual | 31 (0,5) |
| Índice de masa corporal | 29,2±3,9 |
| Hipertensión | 3.669 (63,3) |
| Diabetes mellitus | 1.084 (18,7) |
| Dislipemia | 2.251 (38,9) |
| Enfermedad arterial periférica | 219 (3,8) |
| Cardiopatía isquémica | 636 (11,0) |
| Ictus previo | 461 (8,0) |
| Cáncer previo | 455 (7,9) |
| EPOC | 623 (10,8) |
| Anemia | 1.453 (25,1) |
| TFGe <60 ml/min/1,73 m2 | 2.515 (43,4) |
| Desnutrición | 2.125 (36,5) |
| Tipo de FA | |
| Paroxística | 1.033 (17,8) |
| Persistente | 403 (7,0) |
| Permanente | 4.358 (75,2) |
| FEVI basal ≥ 50% | 476 (8,2) |
| Agrandamiento de la AI | 2.514 (43,4) |
| Valvulopatía significativa | |
| Estenosis aórtica | 252 (4,3) |
| Insuficiencia aórtica | 25 (0,4) |
| Estenosis mitral | 16 (0,3) |
| Insuficiencia mitral | 185 (3,2) |
| CHA2DS2-VASc (puntos) | 3,8±1,1 |
| HAS-BLED (puntos) | 2,8±1,0 |
| Tratamiento anticoagulante | 4.620 (79,7) |
| Tipo de fármaco anticoagulante | |
| ACOD | 730 (12,6) |
| AVK | 3.825 (66,0) |
| Heparina | 65 (1,1) |
| Fármacos antiarrítmicos | 245 (4,2) |
| Bloqueador beta | 1.803 (31,1) |
| AC | 91 (1,6) |
| Digoxina | 854 (14,7) |
| Inhibidor del SRA | 2.674 (46,2) |
| Estatina | 1.985 (34,3) |
AC: antagonistas del calcio; ACOD: anticoagulantes orales de acción directa; AI: aurícula izquierda; AVK: antagonistas de la vitamina K; EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; FEVI: fracción de eyección del ventrículo izquierdo; SRA: sistema renina-angiotensina; TFGe: tasa de filtrado glomerular estimada mediante Chronic Kidney Disease Epidemiology Collaboration.
Los valores expresan n (%) o media ± desviación estándar.
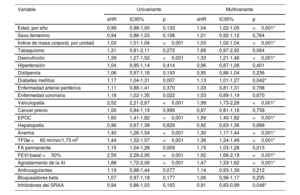
Los factores de riesgo iniciales con una asociación significativa con la posterior aparición de una IC en el análisis univariante se muestran en la tabla 2. En el análisis multivariante, los factores independientes predictivos de una ulterior IC fueron los siguientes: edad, IMC, desnutrición, diabetes mellitus, FEVI basal, valvulopatía, agrandamiento de la aurícula izquierda, FA permanente, enfermedad pulmonar obstructiva crónica (EPOC), anemia y tasa de filtrado glomerular estimada (p<0,05 en todos los casos). El empleo de inhibidores del sistema renina-angiotensina-aldosterona fue un factor protector contra la IC incidente en esta cohorte (p=0,048). El riesgo de sufrir una IC incidente se pudo estratificar en función de los diferentes valores de estas variables (figura 1 del material adicional).
Factores de riesgo asociados con la incidencia de insuficiencia cardiaca
| Variable | Univariante | Multivariante | ||||
|---|---|---|---|---|---|---|
| sHR | IC95% | p | sHR | IC95% | p | |
| Edad, por año | 0,99 | 0,98-1,00 | 0,133 | 1,04 | 1,02-1,05 | <0,001* |
| Sexo femenino | 0,94 | 0,86-1,03 | 0,198 | 1,01 | 0,92-1,12 | 0,764 |
| Índice de masa corporal, por unidad | 1,03 | 1,01-1,04 | <0,001 | 1,03 | 1,02-1,04 | <0,001* |
| Tabaquismo | 1,31 | 0,81-2,11 | 0,272 | 1,68 | 0,97-2,92 | 0,064 |
| Desnutrición | 1,39 | 1,27-1,52 | <0,001 | 1,33 | 1,21-1,46 | <0,001* |
| Hipertensión | 1,04 | 0,95-1,14 | 0,414 | 0,96 | 0,87-1,06 | 0,401 |
| Dislipemia | 1,06 | 0,97-1,16 | 0,193 | 0,95 | 0,86-1,04 | 0,236 |
| Diabetes mellitus | 1,17 | 1,04-1,31 | 0,007 | 1,13 | 1,01-1,27 | 0,042* |
| Enfermedad arterial periférica | 1,11 | 0,88-1,41 | 0,370 | 1,03 | 0,81-1,31 | 0,798 |
| Enfermedad coronaria | 1,18 | 1,02-1,35 | 0,022 | 1,03 | 0,89-1,19 | 0,670 |
| Valvulopatía | 2,52 | 2,21-2,87 | <0,001 | 1,99 | 1,73-2,28 | <0,001* |
| Cáncer previo | 1,00 | 0,84-1,19 | 0,999 | 0,97 | 0,81-1,16 | 0,758 |
| EPOC | 1,60 | 1,41-1,82 | <0,001 | 1,59 | 1,40-1,82 | <0,001* |
| Hepatopatía | 0,96 | 0,67-1,38 | 0,829 | 0,92 | 0,63-1,36 | 0,688 |
| Anemia | 1,40 | 1,26-1,54 | <0,001 | 1,30 | 1,17-1,44 | <0,001* |
| TFGe <60 ml/min/1,73 m2 | 1,44 | 1,32-1,57 | <0,001 | 1,36 | 1,24-1,49 | <0,001* |
| FA permanente | 1,15 | 1,04-1,28 | 0,009 | 1,15 | 1,03-1,28 | 0,013 |
| FEVI basal <50% | 2,59 | 2,28-2,95 | <0,001 | 1,92 | 1,68-2,19 | <0,001* |
| Agradamiento de la AI | 1,88 | 1,72-2,06 | <0,001 | 1,47 | 1,33-1,62 | <0,001* |
| Anticoagulantes | 1,19 | 0,98-1,44 | 0,077 | 1,14 | 0,93-1,39 | 0,212 |
| Bloqueadores beta | 1,07 | 0,97-1,18 | 0,177 | 1,06 | 0,96-1,17 | 0,235 |
| Inhibidores del SRAA | 0,94 | 0,86-1,03 | 0,163 | 0,91 | 0,83-0,99 | 0,048* |
AI: aurícula izquierda; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; IC95%: intervalo de confianza del 95%; sHR: hazard ratio de subdistribución; SRAA: inhibidores del sistema renina-angiotensina-aldosterona; TFGe: tasa de filtrado glomerular estimada mediante Chronic Kidney Disease Epidemiology Collaboration.
Por lo que respecta a los resultados de los diferentes subtipos de IC, los factores de riesgo basales que predecían de manera independiente la incidencia de los distintos tipos de IC (IC-FEc, IC-FElr e IC-FEr) no mostraron diferencias respecto a los identificados para el conjunto de casos de IC.
Eventos en pacientes con FA e IC incidenteLa incidencia de eventos clínicos adversos mayores, como la mortalidad por cualquier causa, la embolia y la hemorragia, en los pacientes con FA y una posterior IC incidente fue significativamente mayor que en los pacientes sin IC durante el seguimiento. Sin embargo, la asociación entre la IC incidente y el riesgo de eventos de hemorragia y embolia se atenuó y dejó de ser significativa tras un ajuste respecto a posibles factores de confusión en los pacientes con IC-FElr o IC-FEr (tabla 3). La IC-FEc incidente siguió siendo un factor independiente de riesgo tanto de embolia como de hemorragia (figura 2).
Eventos clínicos adversos mayores estratificados por grupos de insuficiencia cardiaca
| Mortalidad | Embolia | Hemorragia | ||||
|---|---|---|---|---|---|---|
| HR ajustada* | p | HR ajustada* | p | HR ajustada* | p | |
| Sin IC | ref. | ref. | ref. | ref. | ref. | ref. |
| Con IC | 1,67 (1,53-1,81) | <0,001 | 1,40 (1,14-1,72) | 0,001 | 1,32 (1,14-1,54) | <0,001 |
| IC-FEc | 1,57 (1,44-1,72) | <0,001 | 1,62 (1,16-2,26) | <0,001 | 1,50 (1,19-1,88) | 0,001 |
| IC-FElr | 2,01 (1,59-2,54) | <0,001 | 0,99 (0,26-3,76) | 0,992 | 2,09 (0,93-4,65) | 0,073 |
| IC-FEr | 2,80 (2,23-3,50) | <0,001 | 0,96 (0,18-5,10) | 0,958 | 1,27 (0,46-3,49) | 0,638 |
IC95%: intervalo de confianza del 95%; ICFEc: insuficiencia cardiaca con fracción de eyección conservada; IC-FElr: insuficiencia cardiaca con fracción de eyección levemente reducida; ICFEr: insuficiencia cardiaca con fracción de eyección reducida; Sin IC: pacientes sin insuficiencia cardiaca de nueva aparición.
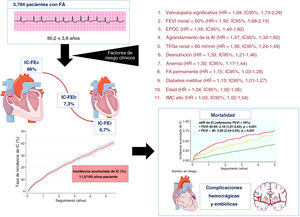
Figura central. Seguimiento de pacientes de edad avanzada con FA. Factores de riesgo y resultados clínicos. AI: aurícula izquierda; EPOC: enfermedad pulmonar obstructiva crónica; FA: fibrilación auricular; FEVI: fracción de eyección del ventrículo izquierdo; HR: hazard ratio; IC95%: intervalo de confianza del 95%; IC-FEc: insuficiencia cardiaca con fracción de eyección conservada; IC-FElr: insuficiencia cardiaca con fracción de eyección levemente reducida; IC–FEr: insuficiencia cardiaca con fracción de eyección reducida; IMC: índice de masa corporal; TFGe: tasa de filtrado glomerular estimada mediante Chronic Kidney Disease Epidemiology Collaboration.
El presente estudio es el primero que ha analizado la incidencia, los factores predictivos y el pronóstico de la IC incidente en el seguimiento de una cohorte amplia de pacientes ancianos con FA (figura 2).
En este estudio observacional, que abarca la asistencia sanitaria completa de una comunidad de pacientes ancianos con FA, nuestros principales resultados son: a) la tasa de incidencia de la IC aparecida de novo en pacientes con FA fue de 11,5/100 años-persona; b) se produjo una IC de novo en un 33,3% de los pacientes; c) la mayoría de los pacientes fueron diagnosticados en los primeros 5 años de seguimiento y principalmente tenían IC-FEc; d) se identificaron los 11 factores de riesgo de IC siguientes, ordenados de más a menos relevantes: valvulopatía significativa, FEVI basal reducida, EPOC, agrandamiento de la AI, disfunción renal, desnutrición, anemia, FA permanente, diabetes mellitus, edad más avanzada e IMC más alto; e) la probabilidad de sufrir IC puede calcularse mediante la estratificación de estos factores de riesgo, mientras que los inhibidores del sistema renina-angiotensina-aldosterona resultaron ser un factor protector; f) la presencia de IC en los pacientes ancianos con FA y sin antecedentes de IC aumentó la mortalidad en un factor de 1,67, y g) en los pacientes con IC incidente, las hemorragias aumentaron un 32% y las embolias, un 40%.
Comparación con la literatura médica existenteEn el presente estudio se ha examinado la cohorte más amplia estudiada hasta la fecha de pacientes ancianos (n=5.794) con FA y sin IC previa. Pandey24, Miyasaka3 y Wong et al.25 analizaron de manera prospectiva cohortes de 6.545, 3.288 y 3.167 pacientes con FA respectivamente, pero de cualquier edad (las medias de edad fueron 74, 71 y 61,5 años).
La tasa de incidencia de IC en nuestro estudio (el 11,5%; 115,26/1.000 años-persona) fue superior a las cifras descritas en la literatura (que van del 1%26,27 al 4,4%3,24,28,29), si bien esta discrepancia podría deberse a que nuestra cohorte la formaron pacientes de edad muy avanzada y la FA es mucho más frecuente en las personas ancianas que en la población de menos edad. Schnabel et al.28 estratificaron su cohorte de estudio según la edad de inicio de la FA y observaron que la tasa de incidencia era el doble de alta en la población de más de 70 años (un 41% por cada 10 años frente al 20% en los de menos edad).
En segundo lugar, hubo más pacientes ancianos diagnosticados de lo que se esperaba en los primeros 5 años tras el establecimiento del diagnóstico de FA, a diferencia de lo que ocurre en la población general, en la que la mayor parte de los diagnósticos de IC se hicieron entre los 4 y los 10 años de seguimiento28,30.
Muchos estudios han intentado determinar los factores de riesgo de la IC incidente y su progresión: Chatterjee et al.29 describieron 4 factores de riesgo modificables en las mujeres con una FA de nueva aparición; excepto por la diabetes, fueron los mismos que los observados en una cohorte de Suecia25: hipertensión (presión arterial sistólica >120mmHg), tabaco (tabaquismo activo) y obesidad. En nuestro estudio, ni la hipertensión ni la cardiopatía isquémica, consideradas tradicionalmente factores de riesgo, se identificaron como tales. La insuficiente disponibilidad de datos sobre el control de la presión arterial o la extensión de la isquemia pueden haber influido en ello. Eggimann et al.27 detectaron 8 factores predictivos de las hospitalizaciones por IC en 1.193 pacientes con FA, entre ellos parámetros analíticos como el péptido natriurético cerebral, la diabetes mellitus y, nuevamente, el sobrepeso. Miyasaka et al.3 indicaron que sus análisis multivariantes identificaron 15 variables relacionadas con la aparición de IC en personas con FA, entre ellas todos los factores de riesgo cardiovascular, la EPOC y la FA paroxística. Por último, Pandey et al.24 identificaron 6 factores de riesgo de IC incidente, 4 de los cuales se identificaron también en nuestro trabajo (edad, disfunción renal, valvulopatía y FA permanente); sin embargo, estos autores solamente diferenciaron entre la fracción de eyección reducida y la conservada, y hubo un gran porcentaje de casos en los que faltaban los valores de la FEVI.
Es de destacar que ninguno de estos factores de riesgo difería en función de la edad, a pesar de que las 2 entidades (FA e IC) son bastante frecuentes en las personas de edad avanzada11,31 y siempre se han relacionado una con otra32. En nuestro estudio se identificaron 10 factores de riesgo modificables, 7 de los cuales se habían descrito anteriormente en la población general3,25,27,29 (edad, IMC, FEVI baja, agrandamiento de la AI, disfunción renal, EPOC e, indirectamente, valvulopatía significativa). Todos estos factores fueron los mismos en cada uno de los subgrupos de IC (FEVI conservada, levemente reducida o reducida). Sin embargo, excepto por el sobrepeso, ningún otro factor de riesgo cardiovascular o vasculopatía mostró una relación con el riesgo de IC de la población anciana.
Consecuencias clínicasLa FA se ha relacionado con la descompensación y la progresión de la IC33, así como con el deterioro cognitivo y el ictus34. Por estas razones, la enfermedad se asocia con una alta proporción de ingresos24, morbilidad35 y mortalidad5,26 y, por consiguiente, con los costes sanitarios9,36.
Teniendo en cuenta este hecho y su estrecha relación con la IC37, se ha reconocido que la IC en la población con FA es «el evento no mortal más frecuente» que aumenta la mortalidad cardiovascular3,26,29. En nuestro estudio, la IC incidente aumentó a casi el doble el riesgo de muerte (HR = 1,67; IC95%, 1,53-1,81), y el riesgo era mayor a medida que disminuía la FEVI. Además, los eventos clínicos de interés, como la embolia y la hemorragia, fueron notablemente más frecuentes en los pacientes con una IC incidente (un 40 y un 32% más respectivamente). En esta cohorte de pacientes de edad avanzada con FA, el uso de inhibidores del sistema renina-angiotensina-aldosterona fue un factor protector contra la IC incidente, lo cual indica que es aconsejable utilizarlos desde el inicio de esta entidad patológica.
Por orden de importancia, los trastornos con una relación directa con una mayor probabilidad de IC incidente en nuestra cohorte de pacientes de edad avanzada con FA fueron los siguientes: valvulopatía significativa, FEVI basal reducida, presencia de EPOC, agrandamiento de la AI, enfermedad renal crónica, desnutrición, anemia, FA permanente, diabetes mellitus y mayor edad o mayor IMC. La detección de estos factores de riesgo clínicos, independientes del subtipo de IC, nos permitiría identificar a una población anciana con riesgo de IC y, por lo tanto, aplicar algoritmos terapéuticos para la prevención primaria.
LimitacionesEn el presente estudio se analizó una cohorte de 5.794 pacientes de más de 80 años con FA y sin IC previa. Además, se realizó un seguimiento de los pacientes durante un periodo de hasta 3,7 años. Los objetivos se validaron («adjudicados») según el criterio de un médico. Se identificaron 11 factores de riesgo, la mayoría modificables, lo cual permite una estratificación de la incidencia acumulada de IC a lo largo del tiempo en los pacientes con FA. Además, se observó una relación de la IC incidente con el riesgo de mortalidad, embolia y hemorragia.
Este estudio tiene ciertas limitaciones. Los resultados proceden de un estudio retrospectivo, en el que se incluyó a pacientes de edad superior a 80 años con un diagnóstico de FA de un único hospital terciario, con las limitaciones inherentes a este tipo de diseño. Además, y según lo establecido por los criterios de inclusión, en general los pacientes ya tenían FA antes del inicio del seguimiento.
Aunque se presentan datos sobre el uso de anticoagulantes, bloqueadores beta e inhibidores del sistema renina-angiotensina, no se dispuso de datos sobre otros tratamientos de interés, como los inhibidores del cotransportador de sodio-glucosa tipo 2 o los antagonistas de la aldosterona. Por otra parte, aunque se empleó un modelo multivariable para el ajuste respecto a posibles factores de confusión, cabe la posibilidad de que persistan algunos factores de confusión residuales. A este respecto, no se dispuso de datos sobre NT-proBNP o parámetros ecocardiográficos específicos que podrían haber sido de interés. Además, no se recogieron datos sobre variables socioeconómicas o de adherencia al tratamiento que podrían haber tenido influencia en la IC incidente.
CONCLUSIONESEn este estudio de pacientes de edad avanzada con FA y sin antecedentes de IC, la incidencia de la IC aparecida de novo fue mayor (11,5%) que la descrita anteriormente en grupos de población de menos edad. Además, la incidencia se asoció con mal pronóstico (aumento del riesgo de mortalidad en un factor de 1,67). Se hallaron 11 factores clínicos relacionados con la aparición de la IC: valvulopatía significativa, FEVI basal reducida, EPOC, agrandamiento de la AI, disfunción renal, desnutrición, anemia, FA permanente, diabetes y mayores edad e IMC. El empleo de inhibidores del sistema renina-angiotensina-aldosterona fue un factor protector.
Se necesitan nuevos estudios para determinar si la modificación de estos factores puede reducir el riesgo de aparición de una IC incidente en los pacientes de edad avanzada.
- –
La fibrilación auricular es la arritmia más frecuente en la práctica clínica, y la insuficiencia cardiaca es igual de prevalente en la población general. Ambas entidades aumentan con la edad y se las considera la epidemia cardiovascular más importante. Es bien sabido que la IC y la FA están interrelacionadas por lo que respecta a la comorbilidad y algunos de sus factores de riesgo.
- –
Sin embargo, se han publicado pocos estudios sobre los factores que pueden desencadenar la aparición de IC en los pacientes con FA, sobre todo en el subgrupo de pacientes de edad avanzada, que tienen un riesgo elevado. Es preciso abordar de forma rigurosa los factores de riesgo de IC modificables en esta población, a fin de reducir el riesgo de IC incidente, que más adelante puede asociarse con un aumento del riesgo de muerte.
- –
Este es el primer estudio que analiza la FA en pacientes ancianos sin antecedentes de IC. En ellos, la tasa de incidencia de IC de novo fue mayor que la descrita con anterioridad. Además, la presencia de IC estuvo directamente relacionada con mala evolución clínica, como hemorragias o embolias, y mortalidad.
- –
Once factores de riesgo permitieron estratificar la aparición de IC durante el seguimiento de los ancianos, sin diferencias entre los grupos definidos según la FEVI. Esta es la primera vez que se han estudiado los factores de riesgo según la edad, y los resultados permiten detectar población de edad avanzada en riesgo de IC de novo.
Sin financiación.
CONTRIBUCIÓN DE LOS AUTORESM. Melendo-Viu: metodología, análisis de formato, redacción (primera versión original), revisión y corrección y visualización. S. Raposeiras-Roubín: conceptualización, metodología, software, análisis de formato, redacción, revisión y corrección, visualización, supervisión y administración del proyecto. E. Abu-Assi: conceptualización, software, análisis de formato, redacción, revisión y corrección, visualización, supervisión y administración del proyecto. D. Dobarro-Pérez: redacción, revisión y corrección y visualización. M. Castro Cabeza: investigación y gestión de los datos. S. Fernández Fernández: investigación y gestión de los datos. L. Pérez Expósito: investigación y gestión de los datos. Sonia Blanco Prieto: gestión de los datos y análisis de formato. E. García: recursos, visualización y supervisión. A. Íñiguez Romo: recursos, visualización y supervisión.
Estos autores asumen la responsabilidad de todos los aspectos de fiabilidad y ausencia de sesgo de los datos presentados y los comentarios sobre su interpretación.
CONFLICTO DE INTERESESNo hay relaciones de interés con la industria.
Se puede consultar material adicional a este artículo en su versión electrónica disponible en doi:10.1016/j.recesp.2023.05.002.