La hipertensión causa cambios subclínicos en la estructura y la función del ventrículo izquierdo, es decir, disfunción diastólica. La disfunción diastólica es un predictor de insuficiencia cardiaca, pues participa en la asociación entre hipertensión e insuficiencia cardiaca con fracción de eyección conservada. El objetivo es evaluar en una gran cohorte poblacional de adultos asintomáticos si los pacientes con prehipertensión tienen cambios precoces en la función diastólica.
MétodosSe evaluó de manera transversal una cohorte poblacional consistente en 925 adultos de 45 años o más sin enfermedad cardiovascular conocida. Todos los participantes se sometieron a un examen clínico y ecocardiográfico detallado. Se clasificó a los participantes, según las guías europeas para la clasificación de la presión arterial (PA) en la consulta, como óptima, prehipertensión (normal y normal-alta) e hipertensión. La función diastólica se evaluó mediante ecocardiografía usando las velocidades de e’ y la razón E/e’. La disfunción diastólica se definió utilizando las recomendaciones conjuntas de ASE/EACVI de 2016 y un algoritmo de orientación clínica de 2017.
ResultadosEn esta cohorte (61,5 ± 10,5 años; el 37% varones), tenía prehipertensión el 30,4% e hipertensión el 51,0%. Se utilizó la PA óptima como referencia, y se observó una disminución progresiva de la velocidad e’ en los individuos prehipertensos e hipertensos (12,2 ± 3,5 frente a 11,3 ± 3,1 frente a 9,6 ± 2,9 cm/s respectivamente; p de tendencia < 0,001). Después del ajuste multivariable, ambas categorías de PA fueron predictoras independientes de una menor velocidad e’ (prehipertensión, β = –0,56; p = 0,035; hipertensión, β = –1,08; p < 0,001).
ConclusionesEn esta cohorte poblacional, los adultos con prehipertensión mostraron una relajación cardiaca alterada antes del inicio de la hipertensión.
Palabras clave
La hipertensión arterial es un importante factor independiente del riesgo de enfermedad cardiovascular y el factor único que más contribuye a la mortalidad total1. En la hipertensión, la lesión subclínica de órganos es una etapa intermedia dentro del espectro continuo cardiovascular y se asocia con eventos cardiovasculares2. En consecuencia, la guía europea recomienda un abordaje holístico del paciente hipertenso, que incluye la evaluación de la lesión de órganos (cardiaca, vascular, renal y oftálmica) como parte del estudio diagnóstico de esos pacientes3. Por lo que respecta al daño cardiaco, la hipertensión puede causar alteraciones tanto de la estructura como de la función4, sobre todo hipertrofia ventricular izquierda y disfunción diastólica (DD)5. Se ha observado que ambas se asocian de manera independiente con la mortalidad y los eventos cardiovasculares6.
La DD tiene gran prevalencia en la población general, pues afecta a un 20-30% de las personas7,8, y muestra una intensa asociación con el envejecimiento9, la obesidad8, la resistencia a la insulina10 y la hipertensión11. Aunque generalmente es subclínica11, la DD es un importante predictor de insuficiencia cardiaca, sobre todo con fracción de eyección conservada12, y mortalidad a largo plazo13. Estas observaciones respaldan el papel de la DD como etapa intermedia entre la hipertensión y la presión arterial (PA)11. La importancia de evaluar la función diastólica en la hipertensión se reconoce en recomendaciones recientes que afirman que la evaluación de los parámetros diastólicos debe ser parte integrante de la ecocardiografía en el paciente hipertenso14. Sin embargo, la reciente actualización de 2016 de la Guía Conjunta de la American Society of Echocardiography y la European Association of Cardiovascular Imaging («regla del 50%»)15 ha sido objeto de críticas debido a la ausencia de datos de validación que respalden su uso y la posibilidad de que se infradiagnostique la DD, y se han propuesto nuevos algoritmos diagnósticos16.
En estudios observacionales se ha puesto de manifiesto que el riesgo de eventos cardiovasculares está directamente relacionado con los valores de PA sistólica (PAS) y diastólica (PAD), con un riesgo progresivamente superior con cifras de PAS > 115mmHg y PAD > 75mmHg17. Sin embargo, aunque la hipertensión muestra una clara asociación con la DD, hay pocos estudios que hayan evaluado si los «pacientes prehipertensos» (PA 120-139/80-89mmHg) presentan ya un deterioro subclínico de la función diastólica18. Además, pocos estudios han evaluado las repercusiones de diferentes parámetros de la PA en la función diastólica19.
El objetivo de este estudio es evaluar: a) si los individuos con prehipertensión ya presentan alteraciones de la función diastólica, y b) la asociación entre la función diastólica y diferentes parámetros de la PA, como la PAS, la PAD y la presión del pulso (PP).
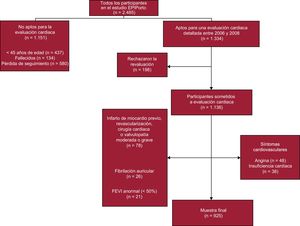
MÉTODOSMuestra del estudioSe realizó un estudio transversal para el que se seleccionó a participantes en el primer seguimiento de una cohorte representativa, en la situación inicial, de la población adulta de Oporto (Portugal), el estudio de cohorte EPIPorto. Entre 1999 y 2003 se creó la cohorte mediante llamadas telefónicas a números elegidos aleatoriamente utilizando los hogares como marco de muestreo, seguido de la selección aleatoria de 1 persona de edad ≥ 18 años en cada hogar. No se sustituyó a los que rechazaron participar por otra persona del mismo hogar. La tasa de participación fue del 70%. Se incluyó inicialmente a 2.485 participantes. Entre octubre de 2006 y julio de 2008, se consideró a los participantes de edad ≥ 45 años aptos para una evaluación sistemática de los parámetros de estructura y función cardiacas, que incluía historia clínica cardiovascular, exploración física, evaluación antropométrica detallada, obtención de una muestra de sangre en ayunas y una ecocardiografía transtorácica (figura 1). De los 2.048 miembros de la cohorte que en ese momento estaban en la franja de edad apta para el estudio, 134 (6,5%) habían fallecido, 198 (9,7%) rechazaron una nueva evaluación y de 580 (28,3%) se perdió el seguimiento (ilocalizables por teléfono y por correo). De los 1.136 participantes que pasaron la evaluación cardiaca, se excluyó del estudio a los que tenían antecedentes de infarto de miocardio, revascularización percutánea o quirúrgica, cirugía cardiaca previa o valvulopatía moderada o grave, fibrilación auricular, fracción de eyección del ventrículo izquierdo anormal o síntomas de angina o insuficiencia cardiaca (figura 1). Se obtuvo el consentimiento informado por escrito de todos los individuos y el comité local de ética aprobó el estudio.
Definiciones de las variables clínicasSe indicó a los participantes que tomaran su medicación habitual y que evitaran el consumo de alcohol, té, café y tabaco y la realización de ejercicio en los 30min previos a la evaluación médica y la determinación de la PA. Se identificó la PAS mediante el sonido de Korotkoff de la fase I y la PAD mediante el de la fase V. Se realizaron en una sola sesión 2 determinaciones de la PA, separadas al menos 5min y en sedestación, después de un periodo de reposo de 10min y sin ropa ajustada, con un esfigmomanómetro ERKA 300 en la parte superior del brazo derecho y a la altura del corazón. Se tomó la media y, en caso de que la diferencia fuera > 5mmHg en la PAS o la PAD, se realizaba una tercera determinación y se tomaba la media de los 2 valores más próximos. Según lo indicado en la guía vigente3, se dividió a los participantes en diversos grupos en función de sus valores de PA: «PA óptima» (PAS < 120mmHg y PAD < 80 mmHg); «prehipertensión» (PAD 120-139mmHg o PAD 80-89 mmHg); «hipertensión» (PAS ≥ 140mmHg o PAD ≥ 90mmHg o uso de medicación antihipertensiva).
La diabetes se definió como una glucemia en ayunas ≥ 126 mg/dl o antecedente descrito por el propio paciente de diabetes o uso de medicación antidiabética.
Evaluación analítica y antropométricaSe obtuvo una muestra de sangre venosa en ayunas por la mañana, para la determinación de glucosa, colesterol total, LDL, HDL y triglicéridos.
Las mediciones antropométricas se realizaron tras una noche en ayunas, con ropa ligera y sin calzado. Se determinó el peso corporal con un redondeo al 0,1kg más próximo, utilizando una báscula digital, y la estatura se midió en bipedestación con redondeo al centímetro mediante un estadiómetro de pared. Se calculó el índice de masa corporal dividiendo el peso (en kg) por el cuadrado de la estatatura (en m). El sobrepeso se definió como un índice de masa corporal ≥ 25 y < 30 y la obesidad, como un índice de masa corporal ≥ 30.
Datos ecocardiográficosTodas las exploraciones ecocardiográficas se realizaron con el mismo equipo (Hewlett-Packard Sonos 5500) e inmediatamente después de la determinación de la PA. Las imágenes se grabaron en vídeo para un análisis posterior offline por parte de 2 cardiólogos experimentados que no conocían los datos clínicos. Se midieron las dimensiones y los volúmenes de las cámaras cardiacas y la masa ventricular izquierda siguiendo las recomendaciones estándares20 y se indexaron respecto al área de superficie corporal. La función sistólica se evaluó con el cálculo de la fracción de eyección utilizando la regla de Simpson biplanar. La función diastólica se evaluó según la Guía Conjunta sobre la Evaluación de la Función Diastólica15 de 2016, con una determinación de las velocidades de entrada mitrales (onda E, onda A y cociente E/A) y el tiempo de desaceleración de la onda E y el tiempo de relajación isovolumétrico, utilizando Doppler pulsado en la proyección tetracameral apical. Se registraron las velocidades en la fase teleespiratoria y se obtuvo el promedio de 3 ciclos cardiacos consecutivos. Las velocidades de Doppler pulsado tisular se obtuvieron al final de la espiración, en la proyección tetracameral apical, en la parte lateral del anillo mitral, con una medición de la velocidad diastólica inicial (e′) y tardía (a′) y el consiguiente cálculo del cociente E/e′.
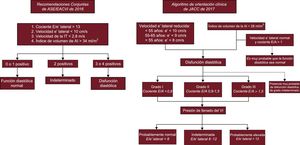
La definición principal de la DD utilizada en este estudio se atuvo a lo indicado en las recomendaciones del documento de consenso de 201615, en el que se definió por la presencia de más de 2 de las siguientes características: cociente E/e’ lateral > 13, velocidad e’ lateral < 10 cm/s, índice de volumen máximo auricular izquierdo > 34 ml/m2, y velocidad máxima de regurgitación tricuspídea > 2,8 m/s. La función diastólica se clasificó como normal si había menos de 2 de esas características y como indeterminada si se daban 2 de las 4 (figura 2). Además, teniendo en cuenta las limitaciones de las recomendaciones de 2016, se incluyeron también datos correspondientes a otras 2 definiciones de la DD: la definición de consenso previa de la European Association of Cardiovascular Imaging y la American Society of Echocardiography (EACVI/ASE) de 200921 y un algoritmo de orientación clínica, recientemente publicado, para evaluar la DD y la presión de llenado del ventrículo izquierdo (véase una descripción detallada del algoritmo en la figura 2)16.
Un esquema de clasificación para caracterizar la función diastólica según las Recomendaciones Conjuntas de ASE/EACVI de 2016 y el algoritmo de orientación clínica de 2017. AI: aurícula izquierda; ASE/EACVI: American Society of Echocardiography/European Association of Cardiovascular Imaging; IT: insuficiencia tricuspídea; VI: ventrículo izquierdo.
Las variables continuas se presentan en forma de media±desviación estándar o mediana [intervalo intercuartílico]. Las variables discretas se expresan mediante frecuencias y porcentajes. Se utilizó un ANOVA o la prueba de la χ2 para evaluar las diferencias significativas entre los diversos grupos de PA (óptima, prehipertensión, hipertensión) en cuanto a las variables demográficas y clínicas.
Se utilizó el coeficiente de correlación ordinal de Spearman para evaluar la relación de los valores de PAS, PAD y PP con los índices diastólicos. Se utilizó la instrucción «nptrend» del programa Stata para realizar una prueba de tendencia no paramétrica respecto al orden de los diversos subgrupos.
Para determinar si las categorías de PA mostraban una asociación con la E’ lateral y con el cociente E/E’, se utilizó un análisis de regresión lineal multivariable que incluía en el modelo los factores edad, sexo, índice de masa corporal, presencia de diabetes y categoría de PA, esta última como variable discreta tomando la «PA óptima» como categoría de referencia. Para la evaluación de la asociación entre la DD y las variables de PA, se aplicó un análisis de regresión logística de probabilidad con penalización de tipo Firth, con objeto de introducir una corrección respecto al sesgo de muestra pequeña en la estimación del coeficiente beta. Se utilizó la R2 de McFadden para evaluar la bondad de ajuste de los modelos de regresión finales. Se excluyeron de este análisis los casos de función diastólica indeterminada (n=134).
Considerando la media de las velocidades e’ de los grupos de interés (PA óptima, prehipertensión e hipertensión) y asumiendo una varianza intragrupo de 12 y el número de individuos de cada grupo de interés, la potencia estadística fue de aproximadamente un 100% para detectar una diferencia significativa en las velocidades e’ con una probabilidad de error de tipo I inferior al 5%.
Todos los análisis estadísticos se realizaron con el programa Stata 14.0 para Mac (StataCorp; College Station, Texas, Estados Unidos).
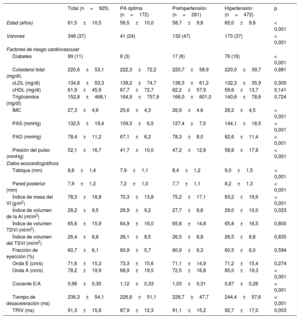
RESULTADOSEn el análisis final se incluyó a 925 participantes con una media de edad de 61,5±10,5 años (el 37% varones). La prevalencia de la hipertensión fue del 51,0% (472 individuos) y eran prehipertensos (categorías de PA normal o normal-alta) el 30,4% (281 individuos). Las características clínicas, antropométricas, analíticas y ecocardiográficas de la muestra de estudio se presentan en la tabla 1. Los individuos con prehipertensión o hipertensión mostraron un aumento del índice de masa ventricular izquierda y este parámetro fue un predictor independiente de la velocidad e’ y del cociente E/e’. Por lo que respecta al tratamiento antihipertensivo, el 22,2% estaba tomando un fármaco modificador del eje renina-angiotensina; el 5,5%, un antagonista del calcio y el 10,4%, tratamiento diurético.
Características de los participantes en el estudio, según su presión arterial
| Total (n=925) | PA óptima (n=172) | Prehipertensión (n=281) | Hipertensión (n=472) | p | |
|---|---|---|---|---|---|
| Edad (años) | 61,5±10,5 | 56,5±10,0 | 58,7±9,8 | 65,0±9,8 | < 0,001 |
| Varones | 346 (37) | 41 (24) | 132 (47) | 173 (37) | < 0,001 |
| Factores de riesgo cardiovascular | |||||
| Diabetes | 99 (11) | 6 (3) | 17 (6) | 76 (16) | < 0,001 |
| Colesterol total (mg/dl) | 220,6±53,1 | 222,3±72,2 | 220,7±58,9 | 220,0±39,7 | 0,881 |
| cLDL (mg/dl) | 134,8±53,3 | 139,2±74,7 | 136,3±61,2 | 132,3±35,9 | 0,305 |
| cHDL (mg/dl) | 61,9±45,9 | 67,7±72,7 | 62,2±57,9 | 59,6±13,7 | 0,141 |
| Triglicéridos (mg/dl) | 152,8±468,1 | 164,9±757,9 | 166,0±601,0 | 140,6±78,6 | 0,724 |
| IMC | 27,3±4,6 | 25,6±4,3 | 26,9±4,6 | 28,2±4,5 | < 0,001 |
| PAS (mmHg) | 132,5±19,4 | 109,3±6,5 | 127,4±7,5 | 144,1±18,5 | < 0,001 |
| PAD (mmHg) | 78,4±11,2 | 67,1±6,2 | 78,3±8,0 | 82,6±11,4 | < 0,001 |
| Presión del pulso (mmHg) | 52,1±16,7 | 41,7±10,0 | 47,2±12,8 | 58,8±17,8 | < 0,001 |
| Datos ecocardiográficos | |||||
| Tabique (mm) | 8,6±1,4 | 7,9±1,1 | 8,4±1,2 | 9,0±1,5 | < 0,001 |
| Pared posterior (mm) | 7,9±1,2 | 7,2±1,0 | 7,7±1,1 | 8,2±1,3 | < 0,001 |
| Índice de masa del VI (g/m2) | 78,3±18,8 | 70,3±13,8 | 75,2±17,1 | 83,2±19,9 | < 0,001 |
| Índice de volumen de la AI (ml/m2) | 28,2±9,5 | 26,9±9,2 | 27,7±8,6 | 29,0±10,0 | 0,023 |
| Índice de volumen TDVI (ml/m2) | 65,6±15,9 | 64,9±16,0 | 65,8±14,8 | 65,8±16,5 | 0,800 |
| Índice de volumen del TSVI (ml/m2) | 26,4±8,8 | 26,1±8,5 | 26,5±8,8 | 26,5±8,8 | 0,835 |
| Fracción de eyección (%) | 60,7±6,1 | 60,9±5,7 | 60,9±6,3 | 60,5±6,0 | 0,594 |
| Onda E (cm/s) | 71,6±15,3 | 73,3±15,6 | 71,1±14,9 | 71,2±15,4 | 0,274 |
| Onda A (cm/s) | 78,2±19,9 | 68,9±19,5 | 72,5±16,8 | 85,0±19,3 | < 0,001 |
| Cociente E/A | 0,96±0,30 | 1,12±0,33 | 1,03±0,31 | 0,87±0,26 | < 0,001 |
| Tiempo de desaceleración (ms) | 236,3±54,1 | 226,6±51,1 | 228,7±47,7 | 244,4±57,6 | < 0,001 |
| TRIV (ms) | 91,3±15,8 | 87,9±12,3 | 91,1±15,2 | 92,7±17,0 | 0,003 |
AI: aurícula izquierda; cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; IMC: índice de masa corporal; PA: presión arterial; PAD: presión arterial diastólica; PAS: presión arterial sistólica; TDVI: telediastólico del VI; TRIV: tiempo de relajación isovolumétrico; TSVI: telesistólico del VI; VI: ventrículo izquierdo.
Los valores expresan media±desviación estándar para las variables continuas y n (%) para las variables discretas. Valores de p con ANOVA o prueba de la χ2 para las diferencias significativas entre los diversos grupos de PA.
Según las Recomendaciones Conjuntas de 2016 de ASE y EACVI, se consideró normal la función diastólica de 783 individuos (84,7%), anormal la de 8 (0,9%) e indeterminada la de 134 (14,5%). Sin embargo, al utilizar el algoritmo de orientación clínica de 2017, la prevalencia de la DD fue del 49,2%: el 16,2% tenía DD de grado I; el 5,2%, de grado II y el 0,3%, de grado III. En 254 individuos, la DD se consideró indeterminada.
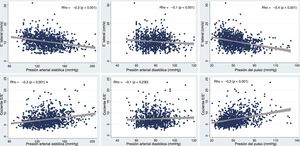
Asociación entre diferentes parámetros de la presión arterial y la función diastólicaLos valores de PAS mostraron correlación con los parámetros de la función diastólica, negativa con la velocidad e’ (ρ de Spearman=–0,3; p < 0,001) y positiva con el cociente E/e’ (ρ de Spearman=0,2; p < 0,001), tal como se detalla en la figura 3. Tras aplicar un ajuste respecto a edad, sexo, índice de masa corporal y diabetes, se observó que, por cada 10mmHg de aumento de la PAS, había una disminución de 0,2 cm/s de la velocidad e’ y un aumento de 0,1 en el cociente E/e’, como se indica en la tabla 2. La PAS no mostró asociación con la DD al utilizar los criterios más estrictos de 2016. Sin embargo, cada 10mmHg de aumento de la PAS se asoció con un aumento del 20% en la probabilidad de DD ajustada según el algoritmo de orientación clínica de 2017.
Análisis de regresión para evaluar la asociación entre los valores de PAS, PAD y PP y los índices diastólicos ecocardiográficos (velocidad E’, cociente E/E’ y presencia de disfunción diastólica)
| Análisis univariable | Análisis multivariable* | |||||
|---|---|---|---|---|---|---|
| Coeficiente β | EE | p | Coeficiente β | EE | p | |
| Velocidad E’ | ||||||
| PAS (cada 1 mmHg) | –0,049 | 0,005 | < 0,001 | –0,015 | 0,005 | 0,003 |
| PAD (cada 1 mmHg) | –0,030 | 0,010 | 0,001 | –0,031 | 0,008 | < 0,001 |
| PP (cada 1 mmHg) | –0,065 | 0,006 | < 0,001 | –0,010 | 0,006 | 0,126 |
| Cociente E/E’ | ||||||
| PAS (cada 1 mmHg) | 0,032 | 0,004 | < 0,001 | 0,013 | 0,004 | 0,004 |
| PAD (cada 1 mmHg) | 0,009 | 0,008 | 0,238 | 0,009 | 0,007 | 0,225 |
| PP (cada 1 mmHg) | 0,051 | 0,005 | < 0,001 | 0,020 | 0,005 | < 0,001 |
| Índice de volumen de la AI | ||||||
| PAS (cada 1 mmHg) | 0,061 | 0,016 | < 0,001 | 0,032 | 0,018 | 0,065 |
| PAD (cada 1 mmHg) | –0,016 | 0,028 | 0,567 | –0,017 | 0,029 | 0,559 |
| PP (cada 1 mmHg) | 0,124 | 0,018 | < 0,001 | 0,094 | 0,022 | < 0,001 |
| Odds ratio | EE | p | Odds ratio | EE | p | |
|---|---|---|---|---|---|---|
| Disfunción diastólica | ||||||
| Recomendaciones Conjuntas de ASE/EACVI de 2016 | ||||||
| PAS (cada 1 mmHg) | 1,05 | 0,016 | 0,002 | 1,03 | 0,017 | 0,108 |
| PAD (cada 1 mmHg) | 0,98 | 0,032 | 0,447 | 0,99 | 0,032 | 0,658 |
| PP (cada 1 mmHg) | 1,08 | 0,017 | < 0,001 | 1,07 | 0,018 | < 0,001 |
| Algoritmo de orientación clínica de 2017 | ||||||
| PAS (cada 1 mmHg) | 1,03 | 0,004 | < 0,001 | 1,02 | 0,004 | < 0,001 |
| PAD (cada 1 mmHg) | 1,02 | 0,006 | < 0,001 | 1,03 | 0,007 | < 0,001 |
| PP (cada 1 mmHg) | 1,04 | 0,005 | < 0,001 | 1,01 | 0,005 | 0,013 |
ASE/EACVI: American Society of Echocardiography/European Association of Cardiovascular Imaging; EE: error estándar; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión del pulso.
Para los análisis univariables, cada variable de presión arterial (PAS, PAD y PP) se incluye de manera individual en el modelo para la predicción de cada uno de los índices diastólicos (regresión lineal) y la disfunción diastólica (regresión logística).
En los análisis multivariables, se incluyeron en el modelo los factores edad, sexo, índice de masa corporal y presencia de diabetes, además de las variables de presión arterial evaluadas en cada ecuación de regresión. Todos los modelos multivariables mostraron un valor de R2 de McFadden entre 0,2 y 0,4, por lo que produjeron modelos con un buen ajuste.
Como se muestra en la figura 3, hubo también correlación inversa de la PAD con la velocidad e’ (ρ=–0,1; p=0,01), pero no con el cociente E/e’ (ρ=–0,1; p=0,23). En el análisis multivariable, por cada 10mmHg de aumento de la PAD, se observó una disminución de 0,3 cm/s de la velocidad e’ y un aumento del 30% en la probabilidad de DD ajustada según el algoritmo de 2017 (no se observó una asociación significativa al utilizar los criterios conjuntos de 2016).
La PP mostró correlación inversa con la velocidad e’ (ρ=–0,4; p < 0,001) y correlación positiva con el cociente E/e’ (ρ=0,3; p < 0,001), como se muestra en la figura 3. En los análisis de regresión multivariables, la PP mostró una asociación significativa con el cociente E/e’ (por cada 10mmHg de aumento de la PP, hubo un aumento de 0,2 en el cociente E/e’), pero no con la velocidad e’. La PP se asoció con un aumento de la probabilidad de DD tanto al utilizar los criterios de 2016 (odds ratio [OR]=1,07; p < 0,001) como al aplicar el algoritmo de 2017 (OR=1,01; p=0,013).
Los valores de PAS y PP más altos se asociaron con un aumento del índice de volumen auricular izquierdo en los análisis univariables, pero no ocurrió así con la PAD. Sin embargo, después de un ajuste por edad, sexo, índice de masa corporal y diabetes, solamente la PP continuó siendo un predictor significativo del índice de volumen auricular izquierdo.
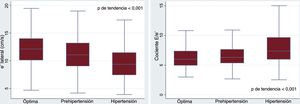
Parámetros de la función diastólica en las diferentes categorías de presión arterialEn comparación con los individuos con PA óptima, los participantes prehipertensos e hipertensos mostraron un deterioro progresivo de los parámetros de función diastólica (p de tendencia < 0,001). La prehipertensión se asoció con una menor velocidad E’ (11,3±3,1 frente a 12,2±3,5 cm/s en los individuos con PA óptima; p=0,003), que fue aún menor en los participantes con hipertensión (9,6±2,9 frente a 12,2±3,5 cm/s; p < 0,001), como muestra la figura 4. En el análisis multivariable, tanto la prehipertensión (β=–0,56; p=0,035) como la hipertensión (β=–1,08; p < 0,001) se asociaron con una disminución significativa de la velocidad E’ (tabla 3).
Asociación entre las categorías de presión arterial y los parámetros de la función diastólica
| Análisis univariable | Análisis multivariable* | |||||
|---|---|---|---|---|---|---|
| Coeficiente β | EE | p | Coeficiente β | EE | p | |
| Velocidad E’ | ||||||
| Óptima | Referencia | Referencia | ||||
| Prehipertensión | –0,94 | 0,30 | 0,002 | –0,56 | 0,27 | 0,035 |
| Hipertensión | –2,58 | 0,27 | < 0,001 | –1,08 | 0,26 | < 0,001 |
| Cociente E/E’ | ||||||
| Óptima | Referencia | Referencia | ||||
| Prehipertensión | 0,31 | 0,24 | 0,206 | 0,24 | 0,23 | 0,289 |
| Hipertensión | 1,61 | 0,22 | < 0,001 | 0,78 | 0,23 | 0,001 |
| Odds ratio | EE | p | Odds ratio | EE | p | |
|---|---|---|---|---|---|---|
| Disfunción diastólica | ||||||
| Recomendaciones Conjuntas de ASE/EACVI de 2016 | ||||||
| Óptima | Referencia | Referencia | ||||
| Prehipertensión | 3,25 | 5,05 | 0,448 | 2,47 | 3,88 | 0,566 |
| Hipertensión | 5,90 | 8,68 | 0,227 | 2,42 | 3,68 | 0,561 |
| Algoritmo de orientación clínica de 2017 | ||||||
| Óptima | Referencia | Referencia | ||||
| Prehipertensión | 1,68 | 0,35 | 0,013 | 1,48 | 0,33 | 0,080 |
| Hipertensión | 4,31 | 0,84 | < 0,001 | 2,47 | 0,53 | < 0,001 |
ASE/EACVI: American Society of Echocardiography/European Association of Cardiovascular Imaging; EE: error estándar.
En los análisis multivariables, se incluyeron en el modelo los factores edad, sexo, índice de masa corporal y presencia de diabetes, además de las categorías de presión arterial evaluadas en cada ecuación de regresión. Todos los modelos multivariables mostraron un valor de R2 de McFadden entre 0,2 y 0,4, por lo que produjeron modelos con un buen ajuste.
Hubo una tendencia significativa a un aumento progresivo del cociente E/e’ a medida que aumentaba la PA (6,4±2,1 con PA óptima, 6,7±2,1 con prehipertensión y 8,0±2,9 con hipertensión; p de tendencia < 0,001). Sin embargo, después de un ajuste por edad, sexo, índice de masa corporal y diabetes, solamente la hipertensión mostró una asociación significativa con el cociente E/e’ lateral (tabla 3).
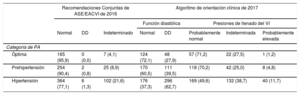
Según las Recomendaciones Conjuntas de 2016, tenían DD el 0,8% de los pacientes prehipertensos y el 1,3% de los hipertensos (tabla 4). Empleando el algoritmo menos estricto de 2017, hubo un aumento progresivo y significativo de la prevalencia de la DD en las diversas categorías de PA, que fue del 28% de los individuos con PA óptima, el 39% de los prehipertensos y el 63% de los hipertensos (tabla 4). Además, se observó una prevalencia creciente de las presiones de llenado del ventrículo izquierdo probablemente elevadas (el 1, el 5 y el 11% de los grupos de PA óptima, prehipertensión e hipertensión respectivamente).
Prevalencia y grado de disfunción diastólica en las diversas categorías de presión arterial empleando las Recomendaciones Conjuntas de 2016 y del algoritmo de orientación clínica de 2017
| Recomendaciones Conjuntas de ASE/EACVI de 2016 | Algoritmo de orientación clínica de 2017 | |||||||
|---|---|---|---|---|---|---|---|---|
| Función diastólica | Presiones de llenado del VI | |||||||
| Normal | DD | Indeterminado | Normal | DD | Probablemente normal | Indeterminada | Probablemente elevada | |
| Categoría de PA | ||||||||
| Óptima | 165 (95,9) | 0 (0,0) | 7 (4,1) | 124 (72,1) | 48 (27,9) | 57 (71,2) | 22 (27,5) | 1 (1,2) |
| Prehipertensión | 254 (90,4) | 2 (0,8) | 25 (8,9) | 170 (60,5) | 111 (39,5) | 118 (70,2) | 42 (25,0) | 8 (4,8) |
| Hipertensión | 364 (77,1) | 6 (1,3) | 102 (21,6) | 176 (37,3) | 296 (62,7) | 169 (49,6) | 132 (38,7) | 40 (11,7) |
ASE/EACVI: American Society of Echocardiography/European Association of Cardiovascular Imaging; DD: disfunción diastólica; PA: presión arterial; VI: ventrículo izquierdo.
Los valores expresan n (%).
No se observó asociación significativa entre las categorías de PA y la DD al utilizar los criterios de 2016 (8 casos de DD). La prehipertensión mostró una asociación significativa con una mayor probabilidad de DD en el análisis univariable al aplicar el algoritmo de 2017 (OR=1,68; p=0,013), si bien el valor de p fue ligeramente > 0,05 en el análisis multivariable (tabla 3).
DISCUSIÓNEn este estudio transversal en una cohorte de base comunitaria de individuos asintomáticos sin enfermedad cardiovascular conocida, se observó una asociación continua entre el deterioro de la función diastólica y las cifras de PA, tanto de PAS y PAD como de PP. Y lo más importante es que se observó que, aunque el deterioro de la función diastólica es más pronunciado en los hipertensos, estas alteraciones ya estaban presentes en los prehipertensos, lo cual refleja la lesión de órganos subclínica en esa población.
Deterioro de la función diastólica de los prehipertensosActualmente hay evidencia firme de que existe un espectro continuo de riesgo cardiovascular en función de los valores de PA y que no es exclusivo de los valores de hipertensión11,12,17. Subraya esta relación un metanálisis de 61 estudios prospectivos, en los que se observó una relación clara entre la mortalidad cardiovascular y los valores de PA, incluso valores de PA bajos, de solo 115/75mmHg17. Además, en estudios previos se ha observado que los prehipertensos tienen mayor daño de órganos diana que los normotensos por lo que respecta a la lesión vascular22,23.
En el presente estudio se observó una relación continua entre aumento de la PA (en especial la PAS y la PAD) y deterioro de la velocidad E’ que indica un deterioro de la relajación cardiaca. Esta observación respalda el concepto de que estos cambios pueden reflejar el efecto acumulado de la hipertensión en el miocardio6. Además, se obsevó que los individuos prehipertensos tenían una velocidad E’ significativamente menor que los pacientes con «PA óptima», lo cual indica que las alteraciones de la función diastólica están presentes ya en la etapa prehipertensa. Estos resultados concuerdan con los de un estudio publicado anteriormente, basado en un análisis de la cohorte ARIC18 formada por una muestra de 4.871 individuos de edad avanzada (media de edad, 75 años), que mostró un deterioro progresivo de los parámetros de la función diastólica a diferentes umbrales de PA (desde la PA óptima hasta la hipertensión). Aunque hubo diferencias significativas entre los grupos respecto a los parámetros de la función diastólica (e’ lateral, E/e’ lateral) y la prevalencia de la DD, no se observaron diferencias en los parámetros de la función sistólica.
En el presente estudio, la PP se asoció con valores del cociente E/e’ y el índice de volumen auricular izquierdo más altos (lo que denota un aumento de la presión de llenado del ventrículo izquierdo) y con un aumento de la probabilidad de DD. La PP es un indicador indirecto de la rigidez arterial y un predictor independiente de mortalidad cardiovascular24. Los datos del Framingham Heart Study respaldan el concepto de que, en personas de mediana edad y ancianas, la PP tiene mayor capacidad pronóstica de eventos cardiovasculares que la PAS o la PAD25 e identifica a los pacientes con el máximo riesgo de presentar insuficiencia cardiaca26. El aumento de la rigidez arterial podría aumentar la hipertrofia ventricular izquierda a causa de la sobrecarga de presión cardiaca, lo cual contribuiría a producir las alteraciones morfológicas y funcionales que intervienen en la fisiopatología de la DD y causan un daño cardiaco subclínico.
Los datos obtenidos confirman la sensibilidad de los parámetros de función diastólica como marcadores del daño orgánico subclínico del miocardio en esta situación clínica. Desde un punto de vista fisiopatológico, hay varios mecanismos que podrían explicar el deterioro progresivo de la relajación cardiaca y el aumento de rigidez del miocardio27: aumento de la fibrosis, hipofosforilación de la titina, alteración del metabolismo miocárdico, disminución de la disponibilidad de óxido nítrico y un medio proinflamatorio.
Papel de la función diastólica como órgano diana en la evaluación del riesgo cardiovascularLa DD, aunque sea subclínica, se considera un predictor independiente de eventos cardiovasculares y mortalidad7. Por ejemplo, en los individuos hipertensos del subestudio ASCOT, el cociente E/e’ fue un predictor independiente de eventos cardiovasculares6. Curiosamente, la mayor parte de los valores del cociente E/e’ estaban dentro de la normalidad, lo que refleja que se trata de un parámetro sensible. Incluso en los pacientes hipertensos con hipertrofia ventricular izquierda, que es un marcador de lesión de órganos diana claramente establecido3, el deterioro de los parámetros de la función diastólica añade una información pronóstica que permite una mejor evaluación del riesgo de esa población28.
En el presente estudio se optó por incluir 2 criterios diferentes para definir la DD: las Recomendaciones Conjuntas de 2016 de ASE y EACVI15 y un algoritmo de orientación clínica recientemente publicado16. Las primeras sustituyeron a las recomendaciones previas para la evaluación ecocardiográfica de la función diastólica21. Sin embargo, esto ha sido muy criticado porque no se validó y porque su «regla del 50%» es muy rigurosa e implica que una considerable proporción de pacientes queden incluidos en el grupo «indeterminado» (el 14,5% en este estudio). De hecho, se observó una prevalencia de DD del 0,9% con las Recomendaciones Conjuntas de 2016, lo cual difiere notablemente del 49,2% observado con el algoritmo de 2017 y el 22,0% con las recomendaciones previas de 2009 (). Esta prevalencia de la DD coincide con lo indicado por un reciente estudio en el que se utilizaron datos de 1.485 participantes de la cohorte poblacional STANISLAS (1,3%)29. El bajo número de casos de DD con los criterios de 2016 podría explicar la ausencia de asociación significativa en el análisis multivariable, tanto en la prehipertensión como en la hipertensión. En cambio, usando el algoritmo de orientación clínica de 2017, los pacientes hipertensos mostraron un aumento de 2,47 en la probabilidad de presentar DD, y la prehipertensión se asoció con un aumento de 1,48 (p=0,080). Dada la importancia de la DD en la interrelación entre hipertensión y evolución de la PA4,30, nuestras observaciones aportan una posible explicación al aumento del riesgo cardiovascular de los individuos prehipertensos31.
Puntos fuertes y limitacionesLos puntos fuertes de este estudio son la evaluación de una muestra relativamente grande de la población general, sin otras enfermedades cardiacas, empleando técnicas ecocardiográficas contemporáneas para la evaluación de la función diastólica21. En este estudio, en el que participaron individuos de edad ≥ 45 años, la prevalencia de la hipertensión fue del 53,6%, un porcentaje similar al descrito en europeos de 35-64 años (44,2%)32 e individuos de Portugal de 35-64 años (46,9%)33. La función diastólica se evaluó según las recomendaciones del documento de consenso de la European Association of Echocardiography y la American Society of Echocardiography21, que respaldan la determinación de las velocidades E’ y el cociente E/E’ mediante el Doppler tisular. En este estudio, se observó una asociación más intensa entre los parámetros de la PA y la velocidad E’, que se considera un indicador de la relajación ventricular izquierda temprano e independiente de la precarga28, mientras que el cociente E/E’ se emplea para estimar el aumento de las presiones de llenado del ventrículo izquierdo34.
En este estudio, la mayoría de los pacientes eran mujeres (63%) y se utilizó un diseño de estudio transversal, lo que limita en parte la posibilidad de atribución de causalidad. Además, de los 2.048 miembros de la cohorte en la franja etaria elegida, no fue posible contactar con 580 (28%) por teléfono o correo. Aunque se excluyó a los pacientes que presentaban signos clínicos de enfermedad coronaria, no se realizó ninguna prueba de esfuerzo para descartar isquemia miocárdica, que también es un factor determinante de la DD. En la evaluación de la función diastólica, no se determinó la variabilidad intraobservador o interobservadores. Sin embargo, los 4 cardiólogos tenían amplia experiencia en ecocardiografía y trabajaban en el mismo centro, y el equipo estableció conjuntamente un protocolo detallado antes de iniciarse el estudio, para armonizar la metodología y las mediciones. Respecto a los modelos de regresión logística, debido al bajo número de casos positivos de DD observados usando algunas de las definiciones, la estimación de la probabilidad máxima del modelo logístico convencional puede tener un sesgo derivado del pequeño tamaño muestral. Para abordar este problema, así como el riesgo de sobreajuste tras forzar la inclusión de 4 variables en el modelo multivariable (edad, sexo, índice de masa corporal y diabetes), se utilizó un análisis de regresión logística de probabilidad penalizada de tipo Firth. Por último, en este estudio todas las determinaciones de la PA se obtuvieron usando la PA determinada en consulta, y no mediante monitorización ambulatoria de la PA, que es el método actual de referencia recomendado en las guías sobre hipertensión y proporciona un abordaje más exacto de la relación entre la morbilidad cardiovascular y la mortalidad en comparación con la PA determinada en consulta3. El uso de monitorización ambulatoria de la PA podría haber llevado a reclasificar a algunas personas en una categoría de PA inferior35.
CONCLUSIONESEn esta muestra amplia de la población general, hubo una relación continua entre las cifras de PA y el deterioro de los parámetros de la función diastólica. Había ya alteraciones de la función diastólica en los individuos prehipertensos, lo cual refleja la lesión orgánica subclínica del miocardio en esa población. Dada la repercusión pronóstica que tiene la DD en los pacientes hipertensos, estas observaciones refuerzan la importancia de evaluar la función diastólica en el estudio diagnóstico de los pacientes tanto hipertensos como prehipertensos.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
La hipertensión es un importante factor de riesgo cardiovascular que se asocia con nocivas alteraciones de la estructura y la función cardiacas que contribuyen al deterioro de la función diastólica y a la insuficiencia cardiaca con fracción de eyección conservada. Hay pocos estudios que hayan evaluado específicamente la asociación entre la prehipertensión y la DD, en especial teniendo en cuenta la reciente actualización de 2016 de las recomendaciones para la evaluación de la diástole.
- –
En una cohorte poblacional sin enfermedad cardiovascular conocida, se observa una relación continua entre los valores de PA y el deterioro de los parámetros de la función diastólica. Además, parece que los prehipertensos tienen mayor probabilidad de DD, tanto al aplicar las Recomendaciones Conjuntas de ASE y EACVI de 2016 como al usar el algoritmo de orientación clínica de 2017. Los resultados resaltan la importancia de evaluar la función diastólica en el estudio diagnóstico de los pacientes tanto hipertensos como prehipertensos.