La eficacia del desfibrilador automático implantable en la prevención de la muerte súbita ha sido ampliamente demostrada1. Pero las descargas inapropiadas (DI) siguen siendo una complicación de esta terapia, con consecuencias negativas para el pronóstico y la calidad de vida. Parece indiscutible que las DI consumen recursos sanitarios, pero no hay estudios que intenten cuantificar ese coste. Presentamos un análisis del coste económico relacionado con la atención médica a las DI en nuestro centro.
Desde 2003 a 2011, implantamos desfibrilador automático implantable a 227 pacientes. La terapia antitaquicárdica se programó con 2 o 3 zonas y con terapias de sobreestimulación. En el seguimiento, el electrofisiólogo responsable analizó cada evento arrítmico. Se consideró DI la aplicada en situaciones distintas que taquicardia ventricular o fibrilación ventricular, así como las aplicadas sobre taquicardia ventricular/fibrilación ventricular aparecidas tras sobreestimulación inapropiada en una taquicardia supraventricular o sinusal. Los casos dudosos se resolvieron por consenso. Los episodios prolongados, que el dispositivo cuenta como más de un episodio, se consideraron como un único episodio clínico.
El análisis se basó en los episodios clínicos. Se consideraron los gastos directamente relacionados con la asistencia médica de cada episodio (visitas extra en consulta, visitas a urgencias, ingresos hospitalarios, intervenciones y días de hospitalización). Se valoró también el posible efecto de las DI en la vida útil de los dispositivos, considerando que los episodios de DI pueden presentarse en forma de choques múltiples cuando el choque no revierte la causa que lo desencadenó. Los diferentes conceptos y su valoración económica se obtuvieron de la Orden SLT/42/20122.
La mediana del tiempo de seguimiento fue 2,5 años (0 días a 8,5 años), y 27 pacientes (11,9%) presentaron alguna DI. En total se registraron 42 episodios clínicos de DI. La incidencia fue de 0,08 episodios por paciente/año. La causa más frecuente fue la taquicardia no ventricular (66,7%). La sobredetección de ondas T ocasionó el 16,7% de los episodios y la detección de ruido eléctrico, el 11,9%. El 19% de los episodios recibió más de cinco choques.
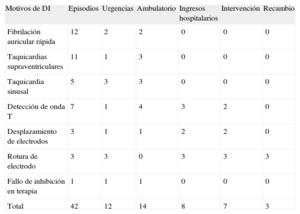
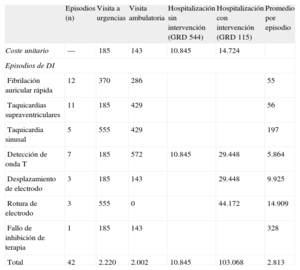
Las tablas 1 y 2 muestran los recursos utilizados en los 42 episodios y su valoración económica, agrupados en función de las causas de DI. Veinte episodios motivaron consulta médica, en urgencias o consulta externa. Otros 20 episodios se diagnosticaron en una consulta ordinaria posterior. Esos fueron episodios de un único choque, la mayoría por taquicardia no ventricular. Los dos episodios restantes ocurrieron estando el paciente hospitalizado por otro motivo y la atención que recibieron no se contabilizó como coste. Ocho episodios motivaron ingreso hospitalario. Las hospitalizaciones se clasificaron en función de los grupos relacionados por diagnóstico (GRD). Hubo siete hospitalizaciones con GRD 115 (implante o sustitución de generador o electrodo de desfibrilador) y una con GRD 544 (insuficiencia cardiaca con complicación mayor). El GRD fue el criterio utilizado para la valoración del coste de los ingresos hospitalarios. El promedio de estancia hospitalaria fue 4,4 días. Se volvió a intervenir a 7 pacientes, en quienes las causas de DI fueron rotura de electrodo (3), desplazamiento de electrodo (2) y sobredetección de ondas T (2). El gasto total atribuible a esos conceptos para el total de los 42 episodios fue 118.135 euros.
Consumo de recursos hospitalarios en función de los motivos de descarga inapropiada
| Motivos de DI | Episodios | Urgencias | Ambulatorio | Ingresos hospitalarios | Intervención | Recambio |
| Fibrilación auricular rápida | 12 | 2 | 2 | 0 | 0 | 0 |
| Taquicardias supraventriculares | 11 | 1 | 3 | 0 | 0 | 0 |
| Taquicardia sinusal | 5 | 3 | 3 | 0 | 0 | 0 |
| Detección de onda T | 7 | 1 | 4 | 3 | 2 | 0 |
| Desplazamiento de electrodos | 3 | 1 | 1 | 2 | 2 | 0 |
| Rotura de electrodo | 3 | 3 | 0 | 3 | 3 | 3 |
| Fallo de inhibición en terapia | 1 | 1 | 1 | 0 | 0 | 0 |
| Total | 42 | 12 | 14 | 8 | 7 | 3 |
DI: descargas inapropiadas.
Distribución del coste sanitario en función de los motivos de descarga inapropiada
| Episodios (n) | Visita a urgencias | Visita ambulatoria | Hospitalización sin intervención (GRD 544) | Hospitalización con intervención (GRD 115) | Promedio por episodio | |
| Coste unitario | — | 185 | 143 | 10.845 | 14.724 | |
| Episodios de DI | ||||||
| Fibrilación auricular rápida | 12 | 370 | 286 | 55 | ||
| Taquicardias supraventriculares | 11 | 185 | 429 | 56 | ||
| Taquicardia sinusal | 5 | 555 | 429 | 197 | ||
| Detección de onda T | 7 | 185 | 572 | 10.845 | 29.448 | 5.864 |
| Desplazamiento de electrodo | 3 | 185 | 143 | 29.448 | 9.925 | |
| Rotura de electrodo | 3 | 555 | 0 | 44.172 | 14.909 | |
| Fallo de inhibición de terapia | 1 | 185 | 143 | 328 | ||
| Total | 42 | 2.220 | 2.002 | 10.845 | 103.068 | 2.813 |
DI: descargas inapropiadas; GRD: grupos relacionados por diagnóstico.
Salvo otra indicación, los valores expresan euros.
Cuarenta y nueve dispositivos alcanzaron la indicación de recambio por agotamiento de batería: 12 en el grupo con DI y 37 en el grupo sin ellas. Las duraciones medias de esos dispositivos fueron 4,2 ± 2,2 y 5,2 ± 1,6 años respectivamente (p = 0,03). El precio promedio de los 227 dispositivos implantados fue 20.810 euros por unidad. La reducción de un 19,2% en la duración de los dispositivos supone un coste promedio de 3.996 euros por dispositivo con DI.
Hay que tener en cuenta que la valoración económica de los recursos utilizados es la aplicada en nuestro ámbito y en la fecha en que se hizo el estudio, y puede ser diferente en otras situaciones. Por otra parte, para el cálculo se analizó el uso de determinados recursos sanitarios, pero no se consideró el coste asociado a los efectos desfavorables que indudablemente tienen los choques, y quizá más los inapropiados, en aspectos psicosociales, de calidad de vida y la mortalidad total.
En nuestro estudio hemos observado que el coste económico de la atención médica de las DI se distribuye de manera muy desigual, pues el 42,8% de los episodios fueron tratados sin utilizar ninguno de los recursos considerados y el 96,4% del coste total se concentró en los ocho episodios hospitalizados. Hemos de distinguir entre el coste propiamente dicho de la atención médica al episodio de DI y el coste del tratamiento de su causa. El primero es un coste pequeño, pues la mitad de los episodios no generaron ninguna visita extra y se diagnosticaron en una visita ordinaria posterior, y además el diagnóstico y la decisión terapéutica se realizaron en una única visita. Estimamos ese coste en una media de 100 euros por episodio. El tratamiento de las causas de DI ocasiona costes muy diferentes en función de cuáles sean. La mayoría se trató con reprogramación y/o ajuste de la medicación, sin ningún coste adicional. Pero el 19% de los episodios requirieron ingreso hospitalario y reintervención, con costes elevados atribuibles más a la complicación que motivó la DI que a esta (media, 14.239 euros). Por otra parte, las DI disminuyen la vida útil de los dispositivos, con un coste medio estimado de unos 4.000 euros por cada dispositivo con DI.
FINANCIACIÓNEstudio financiado por Medtronic.