El desarrollo tardío de insuficiencia tricúspide funcional tras cirugía valvular izquierda de origen reumático es un importante predictor de mal pronóstico. Este estudio investiga la utilidad y precisión diagnóstica del área tricúspide evaluada por ecocardiografía transtorácica tridimensional en comparación con el diámetro bidimensional (D2D) convencional para evaluar la dilatación significativa del anillo tricúspide, proporcionando puntos de corte que podrían utilizarse en la práctica clínica para mejorar la selección de pacientes para cirugía.
MétodosSe incluyeron prospectivamente 109 pacientes con valvulopatía reumática en ausencia de reemplazo valvular previo. La insuficiencia tricúspide se dividió en tres grupos: leve, moderado y grave. Se obtuvieron los puntos de corte óptimos del área tridimensional (A3D) y del D2D para la identificación de la dilatación significativa del anillo tricúspide y se compararon con los umbrales de las guías actuales. También se evaluaron los factores predictivos de la dilatación del A3D.
ResultadosSe identificaron los puntos de corte óptimos, absolutos y ajustados por el área de superficie corporal (ASC), de ambos parámetros (A3D: 10,4 cm2, 6,5 cm2/m2, D2D: 35 mm, 21 mm/m2) siendo el parámetro A3D/ASC el que obtuvo el mejor rendimiento diagnóstico (ABC=0,83). El área tricúspide por ecocardiografía transtorácica tridimensional ayudó a reclasificar la indicación quirúrgica en el 14% de pacientes con insuficiencia tricúspide leve (IC95%, 1-15%; p=0,03) y en el 37% con insuficiencia tricúspide moderada (IC95%, 22-37%; p<0,0001), mientras que el A3D/ASC cambió los criterios de cirugía en los casos de insuficiencia tricúspide leve (17%, IC95%, 3-17%; p=0,01) en comparación con el D2D/ASC. En el análisis multivariable, los volúmenes de la aurícula derecha e izquierda y el diámetro del ventrículo derecho basal se correlacionaron independientemente con el A3D.
ConclusionesEl umbral del D2D actual propuesto de 40 mm infraestima la dilatación del anillo tricúspide. Aunque 21 mm/m2 podría ser un criterio de selección razonable, la combinación con la evaluación del A3D mejora la selección de pacientes candidatos para cirugía.
Palabras clave
La insuficiencia tricuspídea (IT) funcional junto con valvulopatía izquierda, mayormente de etiología reumática, es bastante frecuente1. Más de un tercio de los pacientes con estenosis mitral presentan IT al menos moderada en el seguimiento, y se ha comunicado IT grave en un 23-37% de los pacientes tras el reemplazo de la válvula mitral2-5. La indicación quirúrgica para la IT concomitante con valvulopatía izquierda ha evolucionado hacia un enfoque cada vez más intervencionista en los últimos años, debido a que la presencia de IT significativa está estrechamente ligada a mortalidad tardía, insuficiencia cardiaca y mortalidad tras cirugía mitral4,6. Está bien establecida la recomendación de clase I para la cirugía en caso de IT secundaria grave, pero hay menos evidencia que la respalde cuando se trata de una IT funcional, sea leve o moderada. En estos casos, debe tenerse en cuenta si hay una dilatación anular significativa (≥ 40 mm o ≥ 21 mm/m2), pese a la ausencia de IT importante en condiciones basales (indicación de clase IIa, nivel de evidencia C de la European Society of Cardiology, y B según la guía del American College of Cardiology)7,8. Estas recomendaciones, junto con la frecuente dificultad de valorar correctamente la IT, que depende del operador y el observador, y la alta variabilidad con las condiciones de carga han llevado a que se evalúe la dilatación del anillo en detrimento de la insuficiencia valvular9-13. La dilatación significativa del anillo tricuspídeo (AT) parece ser el mecanismo de acción subyacente a la IT grave, aunque tampoco se descarta en la IT moderada y no significativa, pues es bien sabido que, en más de un tercio de los pacientes con IT no grave, esta progresará tardíamente tras la cirugía valvular. Por lo tanto, resulta crucial detectar una dilatación anular significativa en este subgrupo de pacientes. En los pacientes con IT funcional, el AT adopta una forma más circular, plana y dilatada en el diámetro anteroposterior14. De este modo, se suele subestimar la dilatación del AT cuando se miden solo sus dimensiones lineales en las imágenes obtenidas por ecocardiografıa transtorácica (ETT) bidimensional (2D) desde un plano apical de 4 cámaras. Por su parte, la ETT tridimensional (3D) ofrece una estimación precisa y en tiempo real de la forma y el tamaño del AT15-18. Así, la determinación del área tricuspídea tridimensional (A3D) mediante ETT-3D facilitaría una medición más objetiva del tamaño del AT; sin embargo, hasta la fecha no se ha descrito valor alguno para tal propósito. En este sentido, se definieron los siguientes objetivos para el presente estudio: a) explorar el efecto de los parámetros clínicos y ecocardiográficos en la gravedad de la IT funcional; b) valorar los puntos de corte de la dilatación del AT asociada con la IT grave y así identificar los valores del A3D que podrían emplearse en la práctica clínica; c) establecer la proporción de IT no grave con dilatación significativa del AT; d) evaluar si los criterios de las guías vigentes clasifican adecuadamente a los pacientes candidatos a cirugía frente a la valoración del A3D, y por último, e) identificar los factores ecocardiográficos que determinan dilatación del AT con esta técnica.
MÉTODOSPoblación del estudioSe evaluó una muestra inicial de 115 pacientes consecutivos derivados al laboratorio de ecocardiografía entre septiembre de 2014 y diciembre de 2015, conforme a los siguientes criterios de inclusión: diagnóstico de valvulopatía reumática sin antecedentes de reemplazo de la válvula mitral, reparación de la válvula tricúspide (VT) o IT orgánica previas. Durante la selección de la muestra, se excluyó a 6 pacientes debido a la mala calidad de las imágenes ecocardiográficas, lo que redujo la población final del estudio a 109 pacientes. Se practicó el estudio ecocardiográfico por indicación clínica a todos los pacientes, que ya habían dado su consentimiento informado por escrito antes de pasar la ecocardiografía, de conformidad con el protocolo aprobado por el comité de supervisión del instituto.
Ecocardiografía bidimensionalLa ETT-2D se realizó con un equipo de ultrasonidos comercial, el sistema iE33 (Philips Medical Systems; Andover, Massachusetts, Estados Unidos) con un transductor matricial X5-1. Se midió el diámetro bidimensional (D2D) en el plano de 4 cámaras al momento de la máxima apertura diastólica de la VT entre los 2 puntos de anclaje de los velos valvulares. Se caracterizó el grado de IT en 3 categorías: leve, moderada y grave, y se valoró, siguiendo las recomendaciones de la American Society of Echocardiography19 sobre la evaluación ecocardiográfica de la insuficiencia de válvula nativa, combinando distintos parámetros ecocardiográficos como la anchura de la vena contracta y el área del orificio regurgitante efectivo mediante análisis del área de superficie proximal de isovelocidad. Se redistribuyeron las 3 categorías en 2 grupos según la IT fuera grave o no grave. Se calcularon los diámetros del ventrículo derecho (DVD), una vez ajustado el plano apical de 4 cámaras hasta captar la vista centrada en el ventrículo derecho (VD). Se evaluaron los DVD a nivel basal (DVD-B), DVD medio y DVD longitudinal20. Se estimó la presión sistólica del ventrículo derecho (PSVD) a partir de la velocidad de la IT mediante la ecuación simplificada de Bernoulli. Se determinó la función sistólica del VD con las mediciones del desplazamiento sistólico del plano del AT (TAPSE) y la velocidad sistólica del AT lateral por Doppler tisular (onda «S’»).
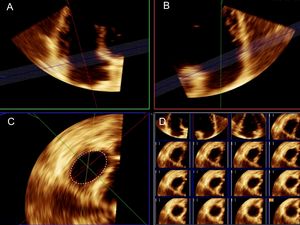
Ecocardiografía tridimensionalCon el transductor X5-1 matricial para volumen completo se obtuvieron los volúmenes 3D, mediante tomas en modo zoom proyectadas sobre la VT, con acoplamiento al electrocardiograma durante un único ciclo respiratorio, que se almacenaron en medio digital. En los pacientes con ritmo sinusal estable, se combinaron los datos de 4 volúmenes de 1 solo latido consecutivos con el fin de generar un conjunto de datos volumétricos único. Este método proporciona grandes conjuntos de datos con una alta resolución temporal y espacial. El promedio de la tasa del marco volumétrico 3D fue de 33±9 Hz. Además, se tomaron imágenes 3D de volumen completo tanto de la aurícula derecha (AD) como de la izquierda (AI). El cálculo de los volúmenes de ambas aurículas se obtuvo del trazado semiautomático del borde endocárdico al señalar 3 puntos de corte en la aurícula. Se efectuaron las modificaciones oportunas para corregir los rastreos automáticos, según fuera necesario. Por otro lado, se realizó la planimetría del A3D en modo off-line empleando una aplicación informática comercial (QLAB, versión 9.1; Philips Medical Systems). El volumen 3D se segmentó y se analizó a partir de la reconstrucción multiplanar de las tomas. Se ajustaron los planos ortogonal y transversal al objeto de trazar la sección transversal del AT visualizado desde el lado del VD. Tras una orientación precisa del plano de corte del AT en su unión con los velos valvulares, se determinó el A3D por trazado manual de su planimetría en el momento de la máxima apertura diastólica de los velos (figura 1). En los pacientes con fibrilación auricular, las mediciones se realizaron en una media de 5 ciclos.
Determinación del área del anillo tricuspídeo mediante ecocardiografıa transtorácica tridimensional. Volumen tridimensional segmentado. Tras una orientación precisa de la posición del plano anular a partir de 2 planos ortogonales (A y B), se obtiene la planimetría del anillo tricuspídeo al objeto de determinar su área (C). El cuadro inferior derecho (D) muestra las imágenes multicorte del anillo tricuspídeo.
Con el fin de estimar el efecto de la variabilidad del observador y la reproducibilidad del A3D en las mediciones, un segundo observador independiente analizó 10 casos seleccionados al azar. Sobre las mismas tomas 3D, cada observador realizó la planimetría del A3D según lo descrito anteriormente. Se evaluó la variabilidad de un mismo observador al comparar los cálculos realizados por un mismo observador transcurrido un plazo superior a 1 semana entre las 2 mediciones. Para ambos evaluadores estaban enmascaradas las cuantificaciones previas.
Análisis estadísticoLas variables continuas se muestran como media±desviación estándar y se compararon mediante la prueba de la t de Student. Se empleó una prueba no paramétrica cuando los valores no seguían una distribución normal. Las variables categóricas se muestran como frecuencias y se compararon mediante la prueba de la χ2 o la exacta de Fisher. Los datos nominales emparejados se compararon con la prueba de McNemar. Se estimó la concordancia entre técnicas por el coeficiente kappa de Cohen. Se evaluó el área bajo la curva mediante el análisis receiver operating characteristic para identificar el valor de corte óptimo, definido como el valor maximizado por la suma de la sensibilidad y la especificidad, a la hora de determinar la gravedad de la IT mediante ambos parámetros, el A3D y el D2D. Se analizó la fiabilidad entre evaluadores. Se examinó la concordancia de un mismo observador y entre diferentes observadores en el A3D por el método de Bland-Altman y los coeficientes de correlación intraclase. Las variables ecocardiográficas (a saber, los DVD-B, DVD, medio y DVD longitudinal, los volúmenes de la AI y la AD, el PSVD y el TAPSE) se introdujeron en un análisis multivariable escalonado a fín de determinar los predictores de la dilatación del A3D. La significación estadística se fijó en un valor de p <0,05. Para el análisis estadístico se utilizaron los programas informáticos SPSS, versión 21 (IBM Inc.; Chicago, Illinois, Estados Unidos) y MedCalc, versión 10.0.1 (MedCalc Software, Mariakerke, Bélgica).
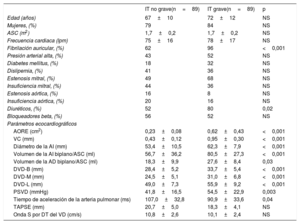
RESULTADOSEfecto de los parámetros ecocardiográficos convencionales y clínicos en la evolución de la insuficiencia tricuspídea funcionalLas características demográficas y de las ecocardiografías 2D se muestran en la tabla 1. Presentaban IT funcional grave 25 pacientes (23%). La media de edad era 68±11 años, 87 pacientes (80%) eran mujeres y 76 (70%) se encontraban en fibrilación auricular. No se hallaron diferencias en la edad, el sexo, el área de superficie corporal o la frecuencia cardiaca entre los grupos. A 43 pacientes (40%) ya se les había practicado una comisurotomía o valvuloplastia mitral percutánea. La valvulopatía izquierda más frecuente fue la estenosis mitral (53%), seguida de la insuficiencia mitral (42%) y la aórtica (19%), aunque no se apreciaron diferencias significativas en cuanto al tipo de valvulopatía izquierda predominante. Se administró un número mayor de diuréticos en el grupo de la IT grave. Como cabía esperar, los pacientes con IT grave tenían un diámetro de la AI, unos volúmenes tridimensionales de la AD y la AI, una PSVD y unas dimensiones del VD significativamente mayores. Sin embargo, no se hallaron diferencias estadísticamente significativas en lo que respecta a los parámetros de la función sistólica del VD.
Características clínicas y de la ecocardiografía bidimensional de los participantes incluidos en el estudio
| IT no grave(n=89) | IT grave(n=89) | p | |
|---|---|---|---|
| Edad (años) | 67±10 | 72±12 | NS |
| Mujeres, (%) | 79 | 84 | NS |
| ASC (m2) | 1,7±0,2 | 1,7±0,2 | NS |
| Frecuencia cardiaca (lpm) | 75±16 | 78±17 | NS |
| Fibrilación auricular, (%) | 62 | 96 | <0,001 |
| Presión arterial alta, (%) | 43 | 52 | NS |
| Diabetes mellitus, (%) | 18 | 32 | NS |
| Dislipemia, (%) | 41 | 36 | NS |
| Estenosis mitral, (%) | 49 | 68 | NS |
| Insuficiencia mitral, (%) | 44 | 36 | NS |
| Estenosis aórtica, (%) | 16 | 8 | NS |
| Insuficiencia aórtica, (%) | 20 | 16 | NS |
| Diuréticos, (%) | 52 | 80 | 0,02 |
| Bloqueadores beta, (%) | 56 | 52 | NS |
| Parámetros ecocardiográficos | |||
| AORE (cm2) | 0,23±0,08 | 0,62±0,43 | <0,001 |
| VC (mm) | 0,43±0,12 | 0,95±0,30 | <0,001 |
| Diámetro de la AI (mm) | 53,4±10,5 | 62,3±7,9 | <0,001 |
| Volumen de la AI biplano/ASC (ml) | 56,7±36,2 | 80,5±27,3 | <0,001 |
| Volumen de la AD biplano/ASC (ml) | 18,3±9,9 | 27,6±8,4 | 0,03 |
| DVD-B (mm) | 28,4±5,2 | 33,7±5,4 | <0,001 |
| DVD-M (mm) | 24,5±5,1 | 31,0±6,8 | <0,001 |
| DVD-L (mm) | 49,0±7,3 | 55,9±9,2 | <0,001 |
| PSVD (mmHg) | 41,8±16,5 | 54,5±22,9 | 0,003 |
| Tiempo de aceleración de la arteria pulmonar (ms) | 107,0±32,8 | 90,9±33,6 | 0,04 |
| TAPSE (mm) | 20,7±5,0 | 18,3±4,1 | NS |
| Onda S por DT del VD (cm/s) | 10,8±2,6 | 10,1±2,4 | NS |
AD: aurícula derecha; AI: aurícula izquierda; AORE: área del orificio regurgitante efectivo; ASC: área de superficie corporal; DT: Doppler tisular; DVD-B: diámetro del VD basal; DVD-L: diámetro del VD longitudinal; DVD-M: diámetro del VD medio; IT: insuficiencia tricuspídea; NS: no significativo; PSVD: presión sistólica del ventrículo derecho; TAPSE: desplazamiento sistólico del plano del anillo tricuspídeo; VC: vena contracta; VD: ventrículo derecho.
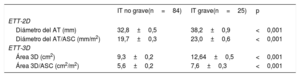
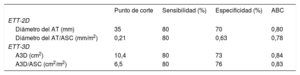
Los tamaños del AT obtenidos a partir de las mediciones del D2D y el A3D tras el análisis de las imágenes de ETT-3D se resumen en la tabla 2. El D2D y el A3D fueron significativamente mayores en los pacientes con IT grave, tanto en valores absolutos como en los ajustados por el área de superficie corporal. Al objeto de evaluar la dilatación significativa del AT, definida como la que se asocia con IT grave, se identificaron los puntos de corte óptimos mediante el análisis receiver operating characteristic (tabla 3). Se halló que un diámetro del AT de 35 mm y 21 mm/m2 es el mejor valor para discriminar entre los grupos de IT grave y no grave. En cuanto al A3D, el punto de corte de 10,4 cm2 y 6,5 cm2/m2 demostró una sensibilidad pareja a la del D2D (80%), pero mayor especificidad a la hora de identificar la dilatación significativa del AT asociada con la IT grave (el 76% del A3D/ASC frente al 63% del D2D/ASC).
Dimensiones del anillo tricuspídeo por ETT-2D y ETT-3D
| IT no grave(n=84) | IT grave(n=25) | p | |
|---|---|---|---|
| ETT-2D | |||
| Diámetro del AT (mm) | 32,8±0,5 | 38,2±0,9 | <0,001 |
| Diámetro del AT/ASC (mm/m2) | 19,7±0,3 | 23,0±0,6 | <0,001 |
| ETT-3D | |||
| Área 3D (cm2) | 9,3±0,2 | 12,64±0,5 | <0,001 |
| Área 3D/ASC (cm2/m2) | 5,6±0,2 | 7,6±0,3 | <0,001 |
2D: bidimensional; 3D: tridimensional; ASC: área de superficie corporal; AT: anillo tricuspídeo; ETT: ecocardiografıa transtorácica; IT: insuficiencia tricuspídea.
Sensibilidad y especificidad de las dimensiones ecocardiográficas para la evaluación de la dilatación significativa del anillo tricuspídeo
| Punto de corte | Sensibilidad (%) | Especificidad (%) | ABC | |
|---|---|---|---|---|
| ETT-2D | ||||
| Diámetro del AT (mm) | 35 | 80 | 70 | 0,80 |
| Diámetro del AT/ASC (mm/m2) | 0,21 | 80 | 0,63 | 0,78 |
| ETT-3D | ||||
| A3D (cm2) | 10,4 | 80 | 73 | 0,84 |
| A3D/ASC (cm2/m2) | 6,5 | 80 | 76 | 0,83 |
2D: bidimensional; 3D: tridimensional; A3D: área tridimensional; ABC: área bajo la curva del análisis receiver operating characteristic (ROC); ASC: área de superficie corporal; AT: anillo tricuspídeo; ETT: ecocardiografıa transtorácica; IT: insuficiencia tricuspídea.
A tal efecto se clasificó el grado de IT en 3 categorías: leve (n=41), moderada (n=43) y grave (n=25). Al emplear el valor de corte de 10,4 cm2, mostraron dilatación significativa del AT el 39% de los pacientes con IT moderada y el 15% de aquellos con IT leve. Además, una nada desdeñable proporción de los pacientes, en concreto el 41% con IT moderada y el 5% con IT leve, tenían una A3D ≥ 6,5 cm2/m2, que indica un evidente agrandamiento del AT.
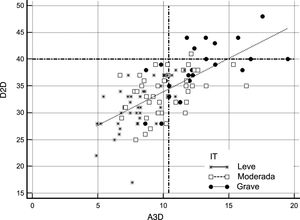
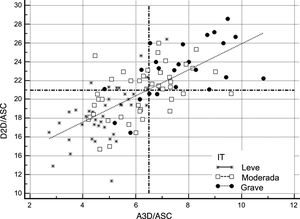
Área tridimensional frente a diámetro bidimensional como criterio de selección de candidatos a cirugía de válvula tricúspideLa figura 2 y la figura 3 ilustran la posible selección de candidatos para la intervención quirúrgica según las pautas de las guías de práctica clínica vigentes, en comparación con el empleo del A3D como parámetro de referencia de dilatación del AT. La figura 2 presenta a los pacientes a los que probablemente se derivaría a cirugía de VT conforme a las indicaciones de las guías acerca de la dilatación del AT, definida como un valor absoluto del D2D (≥ 40 mm), comparados con aquellos que serían seleccionados por medio del valor de referencia del A3D (≥ 10,4 cm2) propuesto en el presente estudio. La aplicación del valor de corte actual para la anuloplastia demostró que el 9% de los pacientes (intervalo de confianza del 95% [IC95%], 5-16%) habría cumplido el criterio del D2D absoluto, mientras que el 39% (IC95%, 30-49%) habría satisfecho el presente requisito del A3D absoluta. La diferencia estimada en el porcentaje fue del 19,75% (IC95%, 11-28%; p <0,001). Esta reclasificación se evidenció en todos los grados de la IT. El grado de concordancia entre los 2 parámetros para la indicación de la anuloplastia resultó muy bajo (κ=0,268). Siguiendo el criterio convencional, serían candidatos a cirugía: ningún paciente con IT leve, solo el 2,3% de los pacientes con IT moderada y el 36% con IT grave. Sin embargo, el A3D contribuiría a redistribuir una proporción significativa de los pacientes con IT leve, moderada y grave para la indicación quirúrgica: el 14% de los pacientes con IT leve (IC95%, 1-27,5%; p <0,001), el 37% de aquellos con IT moderada (IC95%, 22-37%; p <0,001) y el 44% de aquellos con IT grave (IC95%, 19-44%; p <0,001). Las mediciones ajustadas por el ASC se representan en la figura 3. Cuando se consideró el umbral ≥ 21 mm/m2 indicado en las guías, las diferencias con respecto al uso del A3D resultaron menos obvias. En este caso, la concordancia entre los criterios quirúrgicos dio resultados aceptables (κ=0,55). El porcentaje de pacientes derivados a cirugía siguiendo el parámetro A3D/ASC varió en tan solo el 9% de los pacientes (IC95%, −0,5 a 16%; p=0,064). De este modo, dicho porcentaje se asemejó en el caso de los pacientes con IT moderada: 9% (IC95%, 8-22%; p=0,380) o IT grave: 4% (IC95%, 14-18%; p=0,999). No obstante, la reclasificación significativa se evidenció en los pacientes con IT leve: 17% (IC95%, 3-17%; p=0,01). Por lo tanto, la mejor especificidad del A3D excluiría de la cirugía al 95% de los pacientes con IT leve, en contraposición al 78% resultante del D2D recomendado, lo cual evitaría practicar intervenciones innecesarias a tales pacientes.
Comparación de los puntos de corte absolutos del D2D y A3D en la selección de candidatos a la cirugía de la VT conforme al umbral recomendado en las guías de ≥ 40 mm frente al ≥ 10,4 cm2. Se muestra la cohorte completa según la gravedad de la IT en 3 categorías (grave: puntos negros; moderada: cuadrados blancos; leve: estrellas). Las líneas discontinuas representan los puntos de corte absolutos que establecen las guías (eje Y: D2D) y los propuestos en el presente trabajo (eje X: A3D). Siguiendo los criterios de cuantificación bidimensional, la mayoría de los pacientes quedarían excluidos de la cirugía de VT. A3D: área tridimensional; D2D: diámetro bidimensional; IT: insuficiencia tricuspídea; VT: válvula tricúspide.
Comparación de los puntos de corte del D2D y el A3D (ajustados por el ASC) en la selección de candidatos a cirugía de la VT conforme al umbral recomendado en las guías ≥ 21mm/m2 frente al ≥ 6,5 cm2/m2. Se muestra la cohorte completa según la gravedad de la IT en 3 categorías (grave: puntos negros; moderada: cuadrados blancos; leve: estrellas). Las líneas discontinuas representan los puntos de corte absolutos que establecen las guías (eje Y: D2D/ASC) y los propuestos en el presente trabajo (eje X: A3D/ASC). La reclasificación se hace patente en los casos de IT leve. A3D: área tridimensional; ASC: área de superficie corporal; D2D: diámetro bidimensional; IT: insuficiencia tricuspídea; VT: válvula tricúspide.
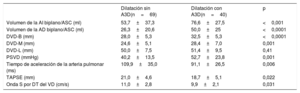
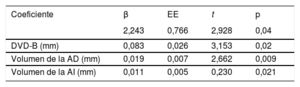
Las variables que se asociaron con la dilatación del A3D tricuspídea (≥ 6,5 cm2/m2) en el análisis univariable se recogen en la tabla 4. El análisis multivariable escalonado demostró que el DVD basal y los volúmenes de la AI y la AD fueron los únicos factores ecocardiográficos independientes que determinaron la dilatación del AT evaluada por ETT-3D (tabla 5). El DVD-B mostró la mejor asociación en el análisis estadístico, con una correlación continua y directa entre el DVD-B y el A3D (r=0,470; p <0,001).
Resultados del análisis univariable: factores que determinan dilatación del A3D (≥ 6,5 cm2/m2)
| Dilatación sin A3D(n=69) | Dilatación con A3D(n=40) | p | |
|---|---|---|---|
| Volumen de la AI biplano/ASC (ml) | 53,7±37,3 | 76,6±27,5 | <0,001 |
| Volumen de la AD biplano/ASC (ml) | 26,3±20,6 | 50,0±25 | <0,0001 |
| DVD-B (mm) | 28,0±5,3 | 32,5±5,3 | <0,0001 |
| DVD-M (mm) | 24,6±5,1 | 28,4±7,0 | 0,001 |
| DVD-L (mm) | 50,0±7,5 | 51,4±9,5 | 0,41 |
| PSVD (mmHg) | 40,2±13,5 | 52,7±23,8 | 0,001 |
| Tiempo de aceleración de la arteria pulmonar (ms) | 109,9±35,0 | 91,1±26,5 | 0,006 |
| TAPSE (mm) | 21,0±4,6 | 18,7±5,1 | 0,022 |
| Onda S por DT del VD (cm/s) | 11,0±2,8 | 9,9±2,1 | 0,031 |
A3D: área tridimensional; AD: aurícula derecha; AI: aurícula izquierda; ASC: área de superficie corporal; DT: Doppler tisular; DVD-B: diámetro del VD basal; DVD-L: diámetro del VD longitudinal; DVD-M: diámetro del VD medio; PSVD: presión sistólica del ventrículo derecho; TAPSE: desplazamiento sistólico del plano del anillo tricuspídeo; VD: ventrículo derecho.
Análisis multivariable: factores que determinan dilatación del A3D*
| Coeficiente | β | EE | t | p |
|---|---|---|---|---|
| 2,243 | 0,766 | 2,928 | 0,04 | |
| DVD-B (mm) | 0,083 | 0,026 | 3,153 | 0,02 |
| Volumen de la AD (mm) | 0,019 | 0,007 | 2,662 | 0,009 |
| Volumen de la AI (mm) | 0,011 | 0,005 | 0,230 | 0,021 |
A3D: área tridimensional; AD: aurícula derecha; AI: aurícula izquierda; DVD-B: diámetro del ventrículo derecho basal; EE: error estándar.
La media de la variabilidad del observador para la cuantificación del A3D fue de 0,4 cm2 (IC95%, −1,29 a 0,57), mientras que la media de la variabilidad entre observadores se situó en 0,7 cm2 (IC95%, −1,88 a 0,52). Los coeficientes de correlación intraclase para las variabilidades del observador y entre observadores fueron de 0,93 (IC95%, 0,84-0,99) y 0,87 (IC95%, 0,58-0,96) respectivamente.
DISCUSIÓNLa IT funcional es una afección importante que empeora el pronóstico precoz y tardío tras la cirugía cardiaca21-24. Las actuales guías de las sociedades de cardiología aconsejan incrementar la detección y la corrección quirúrgica de la IT al mismo tiempo que otra cirugía concomitante. No obstante, las alteraciones anatómicas tricuspídeas secundarias suelen pasar inadvertidas, sobre todo en ausencia de IT grave. Una dilatación considerable del AT no siempre induce una IT significativa y, mientras que hay consenso en torno a reparar la VT de los pacientes con insuficiencia valvular grave, las actuales guías tienen indicaciones menos precisas sobre el tratamiento de los pacientes con IT menos grave7,8. La dilatación del AT parece ser el mecanismo de acción subyacente a la IT funcional, por lo que resultaría un indicador de la alteración anatómica de la VT más fiable que la propia IT. Una dilatación significativa del AT se define20,25 por un diámetro diastólico ≥ 40 mm o ≥ 21 mm/m2. Es preciso señalar al respecto que se ha demostrado que la medición del diámetro anular desde el plano apical de 4 cámaras subestima las dimensiones mayores y menores del anillo. Por ello, se propone en este análisis un nuevo método de valoración de las dimensiones del AT, mediante la cuantificación del área diastólica máxima por ETT-3D y su aplicación al contexto clínico más representativo de la IT funcional, la valvulopatía reumática. Los resultados principales del presente estudio se resumen a continuación: a) la medición del A3D por ETT es fiable y reproducible; b) la IT grave se asocia con un mayor grado de expansión del AT y, pese a que este agrandamiento se presente en los grados menores de la insuficiencia valvular, su identificación a partir de las medidas del diámetro sigue siendo deficiente; c) la valoración del A3D permite identificar la dilatación del AT mejor que la evaluación del D2D; d) se definen valores anatomopatológicos del área del AT que podrían emplearse en la práctica clínica para considerar una anuloplastia tricuspídea en el tratamiento de la cardiopatía reumática izquierda, y e) el crecimiento de ambas aurículas y el ventrículo izquierdo es el principal factor que determina el agrandamiento del área del AT.
Aunque las guías y los estudios recientes respaldan la estrategia proactiva de reparación quirúrgica de la IT al mismo tiempo que la cirugía valvular mitral, actualmente la reparación de la VT es una técnica infrautilizada. Esta actitud se deriva de una selección de pacientes históricamente incorrecta, basada en la estimación del grado de insuficiencia valvular más que en la determinación de las dimensiones del AT. Desde que Dreyfus et al.10 pusieran claramente de manifiesto que no existe correlación entre la IT y la dilatación del AT (el 88% de los pacientes en sus cohortes con dilatación del AT mostraban ausencia de IT o IT leve en el estudio ecocardiográfico preoperatorio), y destacaran la importancia de la determinación intraoperatoria del diámetro del AT (> 70 mm) como criterio para la reparación de la VT, la evaluación del tamaño anular ha adquirido especial relevancia. Puesto que la decisión de operar la VT debe tomarse cuando se planifica la cirugía, antes de que los pacientes pasen al quirófano, se ha propuesto tratar, con independiencia del grado de la IT, a los pacientes con dilatación del AT por ecocardiografía bidimensional. Sin embargo, se han determinado los umbrales para la dilatación del AT a partir de análisis de muestras poblacionales de pacientes relativamente pequeñas y heterogéneas. Como se deduce del presente estudio, realizado en una cohorte más amplia y homogénea, y en sintonía con las publicaciones médicas precedentes9,26, un diámetro ≥ 21 mm/m2 parece corresponderse con un grado significativo de expansión, con una sensibilidad del 80% y una especificidad del 63%. No obstante, conviene mencionar que el diámetro absoluto (sin considerar su ajuste por el ASC) se desvía de los puntos de corte establecidos, lo que ratifica la propuesta de los trabajos previos que incide en la necesidad de definir mejor el umbral de los 40 mm y recomienda encarecidamente que se fije un valor inferior a medida que aumente el grado de gravedad de la IT y en el caso de los pacientes reumáticos5. En el presente estudio se demuestra que un valor ≥ 35 mm se ajusta con mayor precisión a los grados de la IT grave que el ≥ 40 mm, un valor muy específico pero que muestra peor sensibilidad (sensibilidad del 80% y especificidad del 70% frente al 24 y el 99% respectivamente).
Por lo tanto, 2 hallazgos clave de este estudio son la necesidad de rebajar el umbral de la dilatación del AT a ≥ 35 mm y la importancia del ajuste por el ASC. Por otro lado, se ha identificado otra medición crucial en la estrategia terapéutica para estos pacientes: la cuantificación del área diastólica por ETT-3D, que mejora la exactitud diagnóstica de la dilatación significativa del AT al mostrar mayor especificidad que la medición del D2D.
Hay que añadir que un valor del A3D ≥ 10,4 cm2 detectó la dilatación significativa del AT en todos los grados de la IT aún mejor que el de 40 mm establecido en las guías y, lo que es más importante, permitió la reclasificación del 14% de los pacientes con IT leve y el 37% con IT moderada. Teniendo en cuenta que los pacientes con IT grave son candidatos a cirugía con independencia del tamaño del AT, el subgrupo de pacientes que presenta grados de menor gravedad es el que obtendría más beneficio de las mediciones 3D, en particular aquellos con diámetros <40 mm. Se sabe que, la insuficiencia valvular empeora tras la intervención quirúrgica en los pacientes con IT menos grave, a menos que se trate la VT. El porcentaje de IT no grave que podría reclasificarse al emplear el A3D equivale a ese aproximadamente un tercio de los estudios precedentes que evoluciona a IT grave tardía tras el seguimiento posoperatorio26,27. Pese a que, según los resultados del presente estudio, resulte obvio que se subestima la dilatación anular al calcular únicamente las dimensiones lineales, los cardiólogos clínicos podrían plantearse si esta nueva medición no conducirá a intervenciones innecesarias en el caso de los grados leves de la IT. Muy al contrario, esto no solo no sucedió con la estimación del A3D, sino que la mejor especificidad del parámetro A3D/ASC permitió reclasificar los criterios quirúrgicos en el 17% de los pacientes con IT leve (IC95%, 3-17%; p=0,01), comparado con el valor ≥ 21 mm/m2 recomendado. Este hecho evitaría una cirugía innecesaria a este subgrupo de pacientes. Es preciso destacar que los puntos de corte obtenidos en el presente estudio se asemejan a los descritos recientemente por Addetia et al.28, lo cual avala los resultados de este análisis. En su reciente artículo, los autores emplearon la ETT-3D para determinar la geometría y dinámica del AT en voluntarios sanos, y definieron el A3D tricuspídea normal como un intervalo de 8,6±2,0 cm2.
En lo que respecta a la relación entre el A3D y los parámetros ecocardiográficos convencionales, la fuerte asociación de los volúmenes de la AD y la AI y del DVD basal con el tamaño del AT hallada en este estudio respalda los resultados de las investigaciones recientes con ecocardiografía 3D, que confirman que la dilatación del AT es un proceso activo que afecta a las cavidades derechas14,16,29,30. Por el contrario, la ausencia de asociación entre la PSVD y las dimensiones del AT demuestra que este fenómeno no necesariamente tiene relación con la presencia de hipertensión pulmonar, lo que pone de relieve que corregir la hipertensión pulmonar no siempre conlleva una disminución del tamaño del AT. La ausencia de diferencias significativas asociadas con la función del VD entre ambos grupos se correlacionaría con la limitación de los parámetros convencionales en presencia de un aumento de la precarga. Cabe la posibilidad de que, al evaluar otros parámetros no tan dependientes de la precarga, como la función ventricular estimada por los parámetros de deformación, surjan ciertas discordancias entre ellos.
La buena reproducibilidad por un mismo observador y por diferentes observadores confirma la fiabilidad y la reproducibilidad de la ETT-3D en la valoración del área del AT, incluso en presencia de fibrilación auricular.
Por último, aunque el valor del D2D> 21 mm/m2 parezca un criterio de selección razonable de la marcada dilatación del AT en la IT funcional, en este estudio se demuestra que combinarlo con la evaluación del A3D mejora la selección de pacientes candidatos a cirugía de la VT. El presente estudio considera que dicha estrategia terapéutica, que se apoya en la dilatación del AT estimada a partir de la inclusión de este nuevo parámetro, y no solo en el grado de la IT, facilita una evaluación más oportuna de la IT secundaria, pues esta es una afección grave y progresiva que condiciona la supervivencia a largo plazo de los pacientes. Se requieren futuros estudios prospectivos aleatorizados que validen estos nuevos umbrales en pacientes que se someten a cirugía de la válvula mitral.
LimitacionesPese a haber incluido todos los grados de gravedad de la IT, el presente análisis no incorporaro a participantes sanos para compararlos con los pacientes estudiados. Habría sido de gran interés disponer de valores normales, pero los estudios recientes aportan valores de referencia del área de la VT obtenidos mediante ETT-3D que confirman los hallazgos del presente análisis19. Aun habiendo empleado una técnica rigurosa de cuantificación de la IT, la mayoría de los parámetros están afectados por el gasto cardiaco, que interfiere en la determinación correcta de la gravedad de la insuficiencia valvular. Se evaluó la variabilidad de un mismo observador y entre diferentes observadores en la medición del A3D, pero no la relacionada con la toma de las imágenes, pues todos los análisis se efectuaron con el mismo equipo, aunque los protocolos de adquisición estén armonizados y no presenten diferencias sustanciales entre los distintos fabricantes. Finalmente, si bien se seleccionó únicamente a los pacientes con IT funcional y se excluyó a aquellos con afección tricuspídea orgánica, no se descarta que haya alguna afección reumática de la VT que pasara inadvertida en la ETT.
CONCLUSIONESUn alto porcentaje de pacientes que presentan grados de IT no grave muestran dilatación del AT. Aunque el valor de corte de 21 mm/m2 para el D2D parece un criterio de selección razonable, el umbral actual de 40 mm subestima la dilatación real del AT. El presente análisis aporta nuevos parámetros relacionados con la morfología del AT que demuestran un mejor rendimiento diagnóstico que el D2D, al identificar los valores del A3D ≥ 10,4 cm2 o ≥ 6,5 cm2/m2 como nuevos indicadores de la dilatación significativa del AT. Esta estrategia mejora la selección de candidatos a la anuloplastia de la VT, de modo que disminuye la incidencia de IT tardía tras la cirugía valvular izquierda por etiología reumática.
CONFLICTO DE INTERESESNo se declara ninguno.
- –
Es bien sabido que, en más de un tercio de los pacientes con IT no grave, esta progresará tardíamente y empeorará el pronóstico tras la cirugía valvular; así pues, resulta crucial identificar la dilatación anular significativa en este subgrupo de pacientes. Se suele subestimar la dilatación del AT cuando se miden solo sus dimensiones lineales en las imágenes obtenidas por ETT-2D.
- –
Un alto porcentaje de pacientes con grados de IT no grave mustran dilatación del AT. El principal hallazgo de este estudio es que el umbral actual de 40 mm para el D2D subestima la dilatación del AT. Se facilitan nuevos parámetros tridimensionales con demostrado mejor rendimiento diagnóstico. Esta estrategia mejora la selección de candidatos a la anuloplastia de la VT, de modo que disminuye la incidencia de IT tardía tras la cirugía valvular izquierda por etiología reumática.
Se agradece la ayuda prestada en el análisis estadístico a Ramon Mahía, Doctor en Econometría y Análisis Cuantitativo, profesor contratado en la unidad de investigación de Econometría e Informática del Departamento de Economía Aplicada de la Universidad Autónoma de Madrid, Madrid, España.