Existe controversia acerca del valor del nivel socieconómico como marcador pronóstico en el infarto agudo de miocardio. El objetivo de este estudio fue evaluar el impacto del nivel de estudios, como marcador del estatus socioeconómico, sobre el pronóstico vital a largo plazo tras un infarto agudo de miocardio.
MétodosEstudio prospectivo y observacional de 5.797 pacientes hospitalizados por un infarto agudo de miocardio. Se estudió la mortalidad por todas las causas a largo plazo (mediana 8,5 años) mediante modelos de regresión ajustados.
ResultadosUn 73,1% de los pacientes había cursado estudios primarios (n = 4.240), los segundos más frecuentes fueron los estudios medios (secundaria, bachiller) (n = 843; 14,5%). Un 7,0% (n = 407) era analfabeto y el 5,3% tenía estudios superiores (n = 307). Los pacientes con un nivel de estudios medio o superior fueron significativamente más jóvenes, en mayor proporción varones y presentaban menos factores de riesgo y comorbilidad. Eran pacientes que acudían antes al hospital y se presentaban con menor grado de insuficiencia cardiaca. Durante el ingreso recibieron con más frecuencia terapia de reperfusión y su mortalidad cruda fue inferior. El tratamiento hospitalario y al alta incluyó más fármacos recomendados por las guías. En un contexto multivariado, el nivel de estudios medio o superior se mostró como un predictor independiente y protector respecto de la mortalidad a largo plazo (hazard ratio = 0,85; intervalo de confianza del 95%, 0,74-0,98).
ConclusionesEste estudio muestra una relación inversa e independiente entre el nivel de estudios previos y la mortalidad a largo plazo en pacientes que han experimentado un infarto agudo de miocardio.
Palabras clave
Los avances en el manejo de la enfermedad coronaria se han traducido en una mejoría global del tratamiento y del pronóstico1. Sin embargo debido a su coste, el impacto de estas medidas se ha observado en los países más desarrollados, haciendo evidentes las diferencias con el resto de países2. Así se sabe que la mayor carga de la enfermedad coronaria y de la mortalidad relacionada con esta se concentra en los países pobres, donde el estrato social formado por aquellos con un menor nivel socioeconómico es mayoritario3. Las causas para esta asociación están, en parte, relacionadas con la mayor prevalencia de los factores de riesgo vascular4, pero también se han sugerido diferencias en el nivel de asistencia recibida, sobre todo menos tests diagnósticos, menor intervencionismo coronario y menor uso de medicación basada en la evidencia5,6. No obstante, los mecanismos que explican esta asociación entre menor nivel socioeconómico y peor pronóstico no han sido completamente aclarados. En esta línea, dentro de la esfera del nivel socioeconómico, que es multidimensional y compleja, el nivel educacional ha recibido gran interés dentro de la comunidad científica como marcador subrogado o intermedio, que de facto está relacionado con el nivel socioeconómico de los padres y los ingresos, los cuales contribuyen a su vez al nivel social7. Este nivel educacional está íntimamente ligado a la posición ocupada en el mercado laboral y al sexo7.
Por otra parte, la estratificación de riesgo del paciente coronario se ha basado en escalas puramente relacionadas con variables biológicas, pero se ha prestado tradicionalmente poca atención a los factores psicosociales, como el nivel de estudios, que podrían ser importantes al enfocar el paciente en su globalidad8. Hay evidencias previas en otros países que sugieren que la evaluación del nivel de educación puede constituir un factor pronóstico relevante en pacientes con un infarto agudo de miocardio (IAM)4,9–11. Algunos estudios previos españoles sí han analizado la relación entre el nivel socioeconómico con el riesgo de IAM12, el tratamiento intrahospitalario13 y la calidad de vida14.
Por otra parte, en España se dispone de una sanidad pública financiada mediante impuestos, lo cual, al menos teóricamente, debería permitir igualdad de acceso al sistema sanitario y a la asistencia, lo que supone, en cierto modo, un escenario ideal para la evaluación de la relación entre nivel de estudios y pronóstico.
El objetivo de este estudio es, por lo tanto, analizar el impacto pronóstico a largo plazo del nivel de estudios en el paciente tras un IAM que requiere ingreso en la unidad coronaria.
MÉTODOSReclutamientoEn el presente estudio se reclutaron a todos los pacientes con IAM de menos de 24h de evolución desde el inicio de los síntomas ingresados en la unidad de cuidados coronarios de 2 hospitales de la Región de Murcia, Hospital Universitario Virgen de la Arrixaca (Murcia) y Hospital Universitario de Santa Lucía (Cartagena), desde enero de 1998 a marzo de 2008. El diagnóstico de IAM se estableció si se cumplían 2 de los siguientes requisitos: dolor precordial típico de > 30min de duración, elevación o descenso del segmento ST en 2 derivaciones contiguas y elevación de la fracción MB de la creatincinasa de al menos 2 veces el límite alto establecido por el laboratorio. El IAM se clasificó al ingreso en IAM con elevación del segmento ST, IAM sin elevación del segmento ST y de localización indeterminada por bloqueo de rama izquierda o por marcapasos. En el caso del IAM con elevación del segmento ST se consideró si existía elevación presuntamente nueva del segmento ST en ≥ 2 derivaciones precordiales con > 0,2mm en V1, V2 o V3 y > 0,1mm en derivaciones laterales (aVL, I) o inferiores (II, III y aVF). Los criterios de exclusión fueron: a) negativa a firmar el consentimiento; b) > 24h de evolución; c) infarto que ocurre en el contexto de la revascularización coronaria; d) infarto de miocardio que después se confirma como debido a otra causa (p. ej., anemia grave, arritmias, hipoxemia, etc.), y e) pacientes con angina inestable. Los pacientes se incluyeron en un estudio observacional, longitudinal y prospectivo. El estudio fue aprobado por el comité ético de cada uno de los centros participantes y los pacientes dieron su consentimiento por escrito para participar en el registro.
Variables. Definiciones generalesSe obtuvo información demográfica detallada de cada paciente mediante una entrevista al ingreso hospitalario. Se consideraron «complicaciones hemorrágicas graves o mayores» las hemorragias cerebrales y retroperitoneales o cualquier otra localización causante de deterioro hemodinámico y/o necesidad de transfusión de sangre total o hemoderivados. Se definió «reperfusión» como la suma de fibrinolisis, angioplastia primaria, angioplastia del día siguiente tras fibrinolisis exitosa más cualquier otra revascularización no quirúrgica. Se definió «rotura cardiaca» como la suma de rotura de pared libre, septo interventricular o cuerda tendinosa mitral.
Definición del nivel de estudios y nivel laboralSe consideraron los siguientes niveles de estudios: «analfabetos» (personas que no han cursado estudios de ninguna clase); «estudios primarios» (equivalente a la «escuela básica» o «enseñanza elemental»); «estudios medios» (equivalente al «bachillerato» o «secundaria»), y «estudios superiores» («universitarios»). En el presente estudio se definieron, además, los siguientes niveles laborales: «no cualificado» (actividad en la que no se requieran habilidades o conocimientos específicos), «labores domésticas» (las que se realizan en el medio familiar), «técnico medio» (los que realizan actividad que requiere preparación específica no universitaria, incluyendo a los profesionales responsables de una empresa) y «técnico superior» (los que realizan actividad específica adquirida mediante estudios universitarios). Tanto la clasificación del nivel de estudios como la propia de los niveles laborales se han creado específicamente para el desarrollo del presente trabajo de investigación.
SeguimientoSe realizó el seguimiento tras el alta a largo plazo (mediana, 8,5 años) a través de contacto telefónico, revisión de historias clínicas, seguimiento en consultas externas y revisión de los registros de mortalidad. La información relativa al seguimiento de los pacientes incluidos en el estudio se consiguió en el 98% de los casos.
Análisis estadísticoLa relación entre las variables de tipo dicotómico se estudió mediante la construcción de tablas de contingencia y la prueba de la χ2 o test exacto de Fisher, según lo adecuado. Las variables cuantitativas, en su caso, se compararon mediante un test de análisis de la varianza o Kruskal-Wallis, según lo apropiado. Para los análisis se consideró el nivel de estudios una variable dicotómica (estudios medios y superiores frente a estudios primarios y analfabetos) dado su comportamiento pronóstico similar entre sí en el análisis de supervivencia. Se calcularon las odds ratio y sus respectivos intervalos de confianza del 95%. El análisis de la supervivencia se realizó mediante el método gráfico de Kaplan-Meier y la comparación entre los grupos mediante el test de Mantel-Haenszel. Se realizó una regresión de Cox para estudiar la mortalidad total acumulada, estimando la hazard ratio y su intervalo de confianza del 95% como medida de asociación. Las variables de distribución no gaussiana se transformaron mediante el logaritmo de base decimal previo a su inclusión en el modelo. El ajuste del modelo se realizó mediante la inclusión por método introducir las variables consideradas relevantes según la literatura médica previa, que fueron las siguientes: edad, sexo, diabetes mellitus, infarto de miocardio previo, clase funcional previa de la New York Heart Association ≥ 2, accidente cerebrovascular previo, arteriopatía periférica previa, insuficiencia renal crónica previa, enfermedad pulmonar obstructiva crónica, neoplasia previa, fibrilación auricular al ingreso, frecuencia cardiaca y presión arterial sistólica al ingreso, clase Killip > I al ingreso, reperfusión, fracción de eyección del ventrículo izquierdo y tiempo hasta el ingreso. Adicionalmente se consideraron el índice de masa corporal y el tabaquismo activo.
El supuesto log-lineal se comprobó mediante un método gráfico. Se estimó la discriminación del modelo final mediante el estadístico C y la calibración mediante el test de Hosmer-Lemeshow. Se comprobó el supuesto de proporcionalidad de riesgos mediante un método gráfico (curvas logaritmo menos logaritmo). Se comprobaron en el modelo jerárquico las interacciones de primer grado más relevantes.
El porcentaje de valores perdidos por variable, en general, fue < 2% para la gran mayoría de las variables (99%). Se consideró estadísticamente significativo un valor de p < 0,05. Todos los análisis fueron realizados con el paquete estadístico SPSS, versión 20 (IBM, Estados Unidos) y STATA 9.1 (College Station, Texas, Estados Unidos).
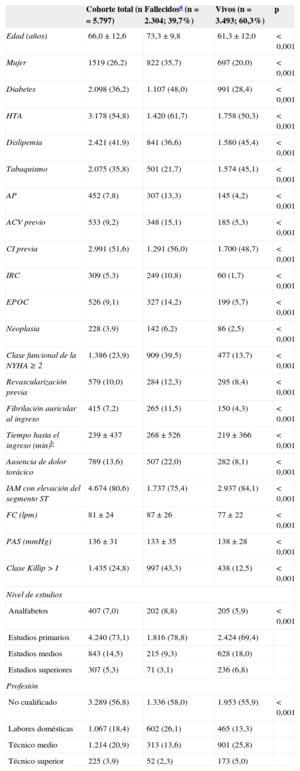
RESULTADOSCaracterísticas basales de la muestraEn las tablas 1 y 2 se presentan las características basales de los pacientes del estudio (n = 5.797). En este estudio, la edad media fue de 66 años (rango, 18-99) y un 26,2% fueron mujeres. Un total de 4.674 (80,6%) pacientes presentaron un IAM con elevación del segmento ST. La gran mayoría de los pacientes había cursado estudios primarios (n = 4.240; 73,1%) y los estudios medios fueron los segundos más frecuentes (n = 843; 14,5%). Los pacientes analfabetos representaron únicamente un 7,0% de la muestra así como aquellos con estudios superiores (5,3%). Respecto del nivel profesional, la mayoría de los pacientes desarrollaba labores no cualificadas (n = 3.289; 56,8%). Las labores domésticas fueron también muy frecuentes (n = 1.067; 18,4%) así como los técnicos medios (n = 1.214; 20,9%) y los más infrecuentes fueron los técnicos superiores (n = 225; 3,9%). La mayoría de los analfabetos o de los pacientes con estudios primarios desarrolló labores no cualificadas o domésticas (n = 4.245; 91,4%), mientras que los pacientes con nivel medio o superior desarrollaron, sobre todo, labores de técnico medio o superior (n = 1.039; 90,4%).
Características basales de la muestra
| Cohorte total (n = 5.797) | Fallecidosa (n = 2.304; 39,7%) | Vivos (n = 3.493; 60,3%) | p | |
|---|---|---|---|---|
| Edad (años) | 66,0 ± 12,6 | 73,3 ± 9,8 | 61,3 ± 12,0 | < 0,001 |
| Mujer | 1519 (26,2) | 822 (35,7) | 697 (20,0) | < 0,001 |
| Diabetes | 2.098 (36,2) | 1.107 (48,0) | 991 (28,4) | < 0,001 |
| HTA | 3.178 (54,8) | 1.420 (61,7) | 1.758 (50,3) | < 0,001 |
| Dislipemia | 2.421 (41,9) | 841 (36,6) | 1.580 (45,4) | < 0,001 |
| Tabaquismo | 2.075 (35,8) | 501 (21,7) | 1.574 (45,1) | < 0,001 |
| AP | 452 (7,8) | 307 (13,3) | 145 (4,2) | < 0,001 |
| ACV previo | 533 (9,2) | 348 (15,1) | 185 (5,3) | < 0,001 |
| CI previa | 2.991 (51,6) | 1.291 (56,0) | 1.700 (48,7) | < 0,001 |
| IRC | 309 (5,3) | 249 (10,8) | 60 (1,7) | < 0,001 |
| EPOC | 526 (9,1) | 327 (14,2) | 199 (5,7) | < 0,001 |
| Neoplasia | 228 (3,9) | 142 (6,2) | 86 (2,5) | < 0,001 |
| Clase funcional de la NYHA ≥ 2 | 1.386 (23,9) | 909 (39,5) | 477 (13,7) | < 0,001 |
| Revascularización previa | 579 (10,0) | 284 (12,3) | 295 (8,4) | < 0,001 |
| Fibrilación auricular al ingreso | 415 (7,2) | 265 (11,5) | 150 (4,3) | < 0,001 |
| Tiempo hasta el ingreso (min)b | 239 ± 437 | 268 ± 526 | 219 ± 366 | < 0,001 |
| Ausencia de dolor torácico | 789 (13,6) | 507 (22,0) | 282 (8,1) | < 0,001 |
| IAM con elevación del segmento ST | 4.674 (80,6) | 1.737 (75,4) | 2.937 (84,1) | < 0,001 |
| FC (lpm) | 81 ± 24 | 87 ± 26 | 77 ± 22 | < 0,001 |
| PAS (mmHg) | 136 ± 31 | 133 ± 35 | 138 ± 28 | < 0,001 |
| Clase Killip > I | 1.435 (24,8) | 997 (43,3) | 438 (12,5) | < 0,001 |
| Nivel de estudios | ||||
| Analfabetos | 407 (7,0) | 202 (8,8) | 205 (5,9) | < 0,001 |
| Estudios primarios | 4.240 (73,1) | 1.816 (78,8) | 2.424 (69,4) | |
| Estudios medios | 843 (14,5) | 215 (9,3) | 628 (18,0) | |
| Estudios superiores | 307 (5,3) | 71 (3,1) | 236 (6,8) | |
| Profesión | ||||
| No cualificado | 3.289 (56,8) | 1.336 (58,0) | 1.953 (55,9) | < 0,001 |
| Labores domésticas | 1.067 (18,4) | 602 (26,1) | 465 (13,3) | |
| Técnico medio | 1.214 (20,9) | 313 (13,6) | 901 (25,8) | |
| Técnico superior | 225 (3,9) | 52 (2,3) | 173 (5,0) | |
ACV: accidente cerebrovascular; AP: arteriopatía periférica; CI: cardiopatía isquémica; EPOC: enfermedad pulmonar obstructiva crónica; FC: frecuencia cardiaca; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; IRC: insuficiencia renal crónica; NYHA: New York Heart Association; PAS: presión arterial sistólica.
Salvo otra indicación, los datos expresan n (%) o media ± desviación estándar.
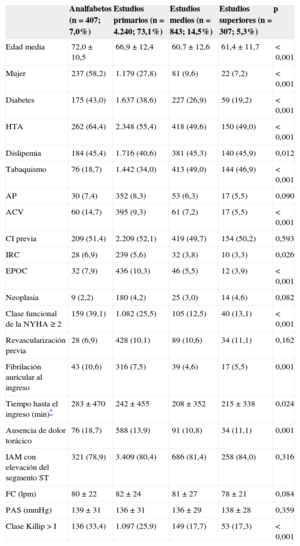
Características basales según el nivel de estudios
| Analfabetos (n = 407; 7,0%) | Estudios primarios (n = 4.240; 73,1%) | Estudios medios (n = 843; 14,5%) | Estudios superiores (n = 307; 5,3%) | p | |
|---|---|---|---|---|---|
| Edad media | 72,0 ± 10,5 | 66,9 ± 12,4 | 60,7 ± 12,6 | 61,4 ± 11,7 | < 0,001 |
| Mujer | 237 (58,2) | 1.179 (27,8) | 81 (9,6) | 22 (7,2) | < 0,001 |
| Diabetes | 175 (43,0) | 1.637 (38,6) | 227 (26,9) | 59 (19,2) | < 0,001 |
| HTA | 262 (64,4) | 2.348 (55,4) | 418 (49,6) | 150 (49,0) | < 0,001 |
| Dislipemia | 184 (45,4) | 1.716 (40,6) | 381 (45,3) | 140 (45,9) | 0,012 |
| Tabaquismo | 76 (18,7) | 1.442 (34,0) | 413 (49,0) | 144 (46,9) | < 0,001 |
| AP | 30 (7,4) | 352 (8,3) | 53 (6,3) | 17 (5,5) | 0,090 |
| ACV | 60 (14,7) | 395 (9,3) | 61 (7,2) | 17 (5,5) | < 0,001 |
| CI previa | 209 (51,4) | 2.209 (52,1) | 419 (49,7) | 154 (50,2) | 0,593 |
| IRC | 28 (6,9) | 239 (5,6) | 32 (3,8) | 10 (3,3) | 0,026 |
| EPOC | 32 (7,9) | 436 (10,3) | 46 (5,5) | 12 (3,9) | < 0,001 |
| Neoplasia | 9 (2,2) | 180 (4,2) | 25 (3,0) | 14 (4,6) | 0,082 |
| Clase funcional de la NYHA ≥ 2 | 159 (39,1) | 1.082 (25,5) | 105 (12,5) | 40 (13,1) | < 0,001 |
| Revascularización previa | 28 (6,9) | 428 (10,1) | 89 (10,6) | 34 (11,1) | 0,162 |
| Fibrilación auricular al ingreso | 43 (10,6) | 316 (7,5) | 39 (4,6) | 17 (5,5) | 0,001 |
| Tiempo hasta el ingreso (min)* | 283 ± 470 | 242 ± 455 | 208 ± 352 | 215 ± 338 | 0,024 |
| Ausencia de dolor torácico | 76 (18,7) | 588 (13,9) | 91 (10,8) | 34 (11,1) | 0,001 |
| IAM con elevación del segmento ST | 321 (78,9) | 3.409 (80,4) | 686 (81,4) | 258 (84,0) | 0,316 |
| FC (lpm) | 80 ± 22 | 82 ± 24 | 81 ± 27 | 78 ± 21 | 0,084 |
| PAS (mmHg) | 139 ± 31 | 136 ± 31 | 136 ± 29 | 138 ± 28 | 0,359 |
| Clase Killip > I | 136 (33,4) | 1.097 (25,9) | 149 (17,7) | 53 (17,3) | < 0,001 |
ACV: accidente cerebrovascular; AP: arteriopatía periférica; CI: cardiopatía isquémica; EPOC: enfermedad pulmonar obstructiva crónica; FC: frecuencia cardiaca; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; IRC: insuficiencia renal crónica; NYHA: New York Heart Association; PAS: presión arterial sistólica.
Salvo otra indicación, los datos expresan n (%) o media ± desviación estándar.
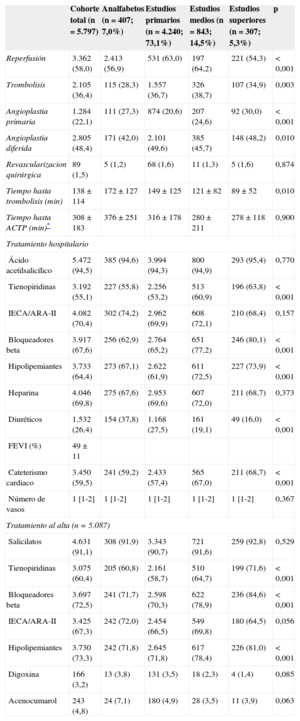
Comparativamente con los pacientes con nivel de estudios primarios o analfabetos, aquellos con nivel de estudios medio y superior fueron significativamente más jóvenes (60 frente a 67 años; p < 0,001), en mayor proporción varones (el 91,0 frente al 69,5%; p < 0,001), presentaban menos diabetes mellitus previa (el 24,9 frente al 39,0%; p < 0,001), menos hipertensión arterial (el 49,4 frente al 56,2%; p < 0,001), menos accidente cerebrovascular previo (el 6,8 frente al 9,8%; p = 0,002) e insuficiencia renal crónica (el 3,7 frente al 5,7%; p = 0,005), más dislipemia (el 45,5 frente al 41,0%; p = 0,007) y tabaquismo activo (el 48,4 frente al 32,7%; p < 0,001) y mejor clase funcional previa (New York Heart Association = 1, el 26,7 frente al 12,6%; p < 0,001) (tabla 2). De forma relevante, estos pacientes con mayor nivel de estudios acudieron antes al hospital desde el inicio de los síntomas (media, 210 frente a 246min; p = 0,004). A su ingreso presentaban menor grado de insuficiencia cardiaca (clase Killip I, el 73,4 frente al 82,4%; p < 0,001), menor ausencia de dolor torácico (el 10,9 frente al 14,3%; p = 0,002) y recibieron con más frecuencia terapia de reperfusión (el 63,3 frente al 56,7%; p < 0,001). Durante el ingreso, el tratamiento se hizo más con tienopiridinas (el 61,7 frente al 53,4%; p < 0,001), bloqueadores beta (el 78,0 frente al 65,0%; p < 0,001) y menos diuréticos (el 18,3 frente al 28,4%; p < 0,001). Además se les realizaron más cateterismos cardiacos (el 67,5 frente al 57,5%; p < 0,001). Al alta se les prescribieron más tienopiridinas (el 66,5 frente al 58,5%; p < 0,001), bloqueadores beta (el 80,4 frente al 70,4%; p < 0,001), hipolipemiantes (el 79,1 frente al 71,8%; p < 0,001) y menos diuréticos (el 12,1 frente al 19,9%; p < 0,001). En la tabla 3 y en la se presenta el tratamiento intrahospitalario, la reperfusión y el tratamiento farmacológico al alta.
Reperfusión, tratamiento hospitalario y al alta, según el nivel de estudios
| Cohorte total (n = 5.797) | Analfabetos (n = 407; 7,0%) | Estudios primarios (n = 4.240; 73,1%) | Estudios medios (n = 843; 14,5%) | Estudios superiores (n = 307; 5,3%) | p | |
|---|---|---|---|---|---|---|
| Reperfusión | 3.362 (58,0) | 2.413 (56,9) | 531 (63,0) | 197 (64,2) | 221 (54,3) | < 0,001 |
| Trombolisis | 2.105 (36,4) | 115 (28,3) | 1.557 (36,7) | 326 (38,7) | 107 (34,9) | 0,003 |
| Angioplastia primaria | 1.284 (22,1) | 111 (27,3) | 874 (20,6) | 207 (24,6) | 92 (30,0) | < 0,001 |
| Angioplastia diferida | 2.805 (48,4) | 171 (42,0) | 2.101 (49,6) | 385 (45,7) | 148 (48,2) | 0,010 |
| Revascularizacion quirúrgica | 89 (1,5) | 5 (1,2) | 68 (1,6) | 11 (1,3) | 5 (1,6) | 0,874 |
| Tiempo hasta trombolisis (min) | 138 ± 114 | 172 ± 127 | 149 ± 125 | 121 ± 82 | 89 ± 52 | 0,010 |
| Tiempo hasta ACTP (min)* | 308 ± 183 | 376 ± 251 | 316 ± 178 | 280 ± 211 | 278 ± 118 | 0,900 |
| Tratamiento hospitalario | ||||||
| Ácido acetilsalicílico | 5.472 (94,5) | 385 (94,6) | 3.994 (94,3) | 800 (94,9) | 293 (95,4) | 0,770 |
| Tienopiridinas | 3.192 (55,1) | 227 (55,8) | 2.256 (53,2) | 513 (60,9) | 196 (63,8) | < 0,001 |
| IECA/ARA-II | 4.082 (70,4) | 302 (74,2) | 2.962 (69,9) | 608 (72,1) | 210 (68,4) | 0,157 |
| Bloqueadores beta | 3.917 (67,6) | 256 (62,9) | 2.764 (65,2) | 651 (77,2) | 246 (80,1) | < 0,001 |
| Hipolipemiantes | 3.733 (64,4) | 273 (67,1) | 2.622 (61,9) | 611 (72,5) | 227 (73,9) | < 0,001 |
| Heparina | 4.046 (69,8) | 275 (67,6) | 2.953 (69,6) | 607 (72,0) | 211 (68,7) | 0,373 |
| Diuréticos | 1.532 (26,4) | 154 (37,8) | 1.168 (27,5) | 161 (19,1) | 49 (16,0) | < 0,001 |
| FEVI (%) | 49 ± 11 | |||||
| Cateterismo cardiaco | 3.450 (59,5) | 241 (59,2) | 2.433 (57,4) | 565 (67,0) | 211 (68,7) | < 0,001 |
| Número de vasos | 1 [1-2] | 1 [1-2] | 1 [1-2] | 1 [1-2] | 1 [1-2] | 0,367 |
| Tratamiento al alta (n = 5.087) | ||||||
| Salicilatos | 4.631 (91,1) | 308 (91,9) | 3.343 (90,7) | 721 (91,6) | 259 (92,8) | 0,529 |
| Tienopiridinas | 3.075 (60,4) | 205 (60,8) | 2.161 (58,7) | 510 (64,7) | 199 (71,6) | < 0,001 |
| Bloqueadores beta | 3.697 (72,5) | 241 (71,7) | 2.598 (70,3) | 622 (78,9) | 236 (84,6) | < 0,001 |
| IECA/ARA-II | 3.425 (67,3) | 242 (72,0) | 2.454 (66,5) | 549 (69,8) | 180 (64,5) | 0,056 |
| Hipolipemiantes | 3.730 (73,3) | 242 (71,8) | 2.645 (71,8) | 617 (78,4) | 226 (81,0) | < 0,001 |
| Digoxina | 166 (3,2) | 13 (3,8) | 131 (3,5) | 18 (2,3) | 4 (1,4) | 0,085 |
| Acenocumarol | 243 (4,8) | 24 (7,1) | 180 (4,9) | 28 (3,5) | 11 (3,9) | 0,063 |
ACTP: angioplastia coronaria percutánea; ARA-II: antagonistas de los receptores de la angiotensina II; FEVI: fracción de eyección del ventrículo izquierdo; IECA: inhibidores de la enzima de conversión de la angiotensina.
Salvo otra indicación, los datos expresan n (%), media ± desviación estándar o mediana [intervalo intercuartílico].
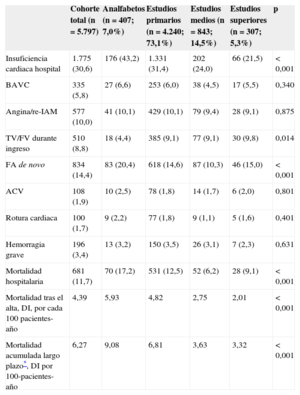
Durante el ingreso, los pacientes con un mayor nivel de estudios, presentaron menos insuficiencia cardiaca (el 23,3 frente al 32,4%; p < 0,001) y fibrilación auricular de novo (el 11,6 frente al 15,1%; p = 0,002), sin diferencias significativas en el resto de complicaciones evaluadas (tabla 4). Durante el ingreso, la mortalidad fue decreciente (p para la tendencia lineal < 0,001), desde el nivel de estudios más bajo hasta los estudios superiores.
Complicaciones, mortalidad hospitalaria y a largo plazo según el nivel de estudios
| Cohorte total (n = 5.797) | Analfabetos (n = 407; 7,0%) | Estudios primarios (n = 4.240; 73,1%) | Estudios medios (n = 843; 14,5%) | Estudios superiores (n = 307; 5,3%) | p | |
|---|---|---|---|---|---|---|
| Insuficiencia cardiaca hospital | 1.775 (30,6) | 176 (43,2) | 1.331 (31,4) | 202 (24,0) | 66 (21,5) | < 0,001 |
| BAVC | 335 (5,8) | 27 (6,6) | 253 (6,0) | 38 (4,5) | 17 (5,5) | 0,340 |
| Angina/re-IAM | 577 (10,0) | 41 (10,1) | 429 (10,1) | 79 (9,4) | 28 (9,1) | 0,875 |
| TV/FV durante ingreso | 510 (8,8) | 18 (4,4) | 385 (9,1) | 77 (9,1) | 30 (9,8) | 0,014 |
| FA de novo | 834 (14,4) | 83 (20,4) | 618 (14,6) | 87 (10,3) | 46 (15,0) | < 0,001 |
| ACV | 108 (1,9) | 10 (2,5) | 78 (1,8) | 14 (1,7) | 6 (2,0) | 0,801 |
| Rotura cardiaca | 100 (1,7) | 9 (2,2) | 77 (1,8) | 9 (1,1) | 5 (1,6) | 0,401 |
| Hemorragia grave | 196 (3,4) | 13 (3,2) | 150 (3,5) | 26 (3,1) | 7 (2,3) | 0,631 |
| Mortalidad hospitalaria | 681 (11,7) | 70 (17,2) | 531 (12,5) | 52 (6,2) | 28 (9,1) | < 0,001 |
| Mortalidad tras el alta, DI, por cada 100 pacientes-año | 4,39 | 5,93 | 4,82 | 2,75 | 2,01 | < 0,001 |
| Mortalidad acumulada largo plazo*, DI por 100-pacientes-año | 6,27 | 9,08 | 6,81 | 3,63 | 3,32 | < 0,001 |
ACV: accidente cerebrovascular; BAVC: bloqueo auriculoventricular completo; DI: densidad de incidencia; FA: fibrilación auricular; FV: fibrilación ventricular; IAM: infarto agudo de miocardio; TV: taquicardia ventricular.
Salvo otra indicación, los datos expresan n (%).
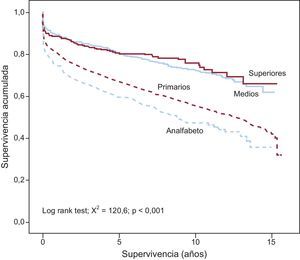
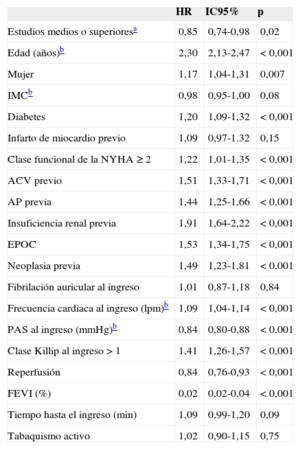
En este estudio se realizó un seguimiento a largo plazo, y la mediana fue de 8,5 años (percentil 25-percentil 75, 6,5-11,2 años). Se registró un total de 2.304 muertes, que correspondió a una densidad de incidencia de mortalidad a largo plazo de 6,3 por cada 100 pacientes-año. La densidad de incidencia de mortalidad tras el alta fue de 4,4 por 100 pacientes-año en la cohorte total, en los pacientes analfabetos fue de 5,9 por 100 pacientes-año, en aquellos con estudios primarios fue de 4,8 por 100 pacientes-año, en los pacientes con estudios medios fue de 2,7 por 100 pacientes-año y en los de estudios superiores de 2,0. La figura muestra la curva de supervivencia según el nivel de estudios. Durante el seguimiento, los pacientes fallecidos presentaron una mayor edad y un peor perfil clínico basal (tabla 1). Además presentaban un perfil hemodinámico al ingreso de mayor gravedad. Recibieron, tanto durante el ingreso como al alta, menos fármacos recomendados por las guías y presentaron más complicaciones graves (tablas 3 y 4). En un contexto multivariable (tabla 5 y ), el nivel de estudios medio o superior se mostró como un predictor independiente y protector respecto de la mortalidad a largo plazo. En dicho modelo, comparativamente con el trabajo no cualificado, ni las labores domésticas (hazard ratio = 0,86; intervalo de confianza del 95%, 0,72-1,03), el trabajo como técnico medio (hazard ratio = 0,84; intervalo de confianza del 95%, 0,59-1,18) o superior (hazard ratio = 1,09; intervalo de confianza del 95%, 0,99-1,20) se asociaron con la mortalidad en el seguimiento. Se comprobaron las interacciones de primer grado para el sexo, IAM con y sin elevación del segmento ST, edad dicotomizada por la mediana y periodo de reclutamiento (todas p > 0,05).
Curva de supervivencia de Kaplan-Meier para mortalidad total en el seguimiento según el nivel de estudios. Niveles de estudios: «analfabeto» (personas que no han cursado estudios de ninguna clase); «estudios primarios» (equivalente a la «escuela básica» o «enseñanza elemental»); «estudios medios» (equivalente al «bachillerato» o «secundaria»), y «estudios superiores» («universitarios»).
Predictores de mortalidad total a largo plazo
| HR | IC95% | p | |
|---|---|---|---|
| Estudios medios o superioresa | 0,85 | 0,74-0,98 | 0,02 |
| Edad (años)b | 2,30 | 2,13-2,47 | < 0,001 |
| Mujer | 1,17 | 1,04-1,31 | 0,007 |
| IMCb | 0,98 | 0,95-1,00 | 0,08 |
| Diabetes | 1,20 | 1,09-1,32 | < 0,001 |
| Infarto de miocardio previo | 1,09 | 0,97-1.32 | 0,15 |
| Clase funcional de la NYHA ≥ 2 | 1,22 | 1,01-1,35 | < 0,001 |
| ACV previo | 1,51 | 1,33-1,71 | < 0,001 |
| AP previa | 1,44 | 1,25-1,66 | < 0,001 |
| Insuficiencia renal previa | 1,91 | 1,64-2,22 | < 0,001 |
| EPOC | 1,53 | 1,34-1,75 | < 0,001 |
| Neoplasia previa | 1,49 | 1,23-1,81 | < 0,001 |
| Fibrilación auricular al ingreso | 1,01 | 0,87-1,18 | 0,84 |
| Frecuencia cardiaca al ingreso (lpm)b | 1,09 | 1,04-1,14 | < 0,001 |
| PAS al ingreso (mmHg)b | 0,84 | 0,80-0,88 | < 0,001 |
| Clase Killip al ingreso > 1 | 1,41 | 1,26-1,57 | < 0,001 |
| Reperfusión | 0,84 | 0,76-0,93 | < 0,001 |
| FEVI (%) | 0,02 | 0,02-0,04 | < 0,001 |
| Tiempo hasta el ingreso (min) | 1,09 | 0,99-1,20 | 0,09 |
| Tabaquismo activo | 1,02 | 0,90-1,15 | 0,75 |
ACV: accidente cerebrovascular; AP: arteriopatía periférica; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HR: hazard ratio; IC95%: intervalo de confianza del 95%; IMC: índice de masa corporal; NYHA: New York Heart Association; PAS: presión arterial sistólica.
La mediana de seguimiento fue de 8,5 (rango intercuartílico: 6,5-11,2).
Se ha comprobado la condición de proporcionalidad de riesgos para las variables nivel de estudios.
La fracción de eyección ventricular izquierda y el tiempo hasta el ingreso han sido trasformadas mediante el logaritmo de base decimal antes de ser introducidas en el modelo.
El presente estudio estudio ilustra que un nivel de estudios superior, como marcador de un mayor nivel socioeconómico, supone un factor que asocia un pronóstico más favorable respecto de la mortalidad a largo plazo tras un IAM. Este impacto protector en la mortalidad se aprecia ya desde los primeros años tras el alta hospitalaria.
Estudios previos han indicado que los pacientes con un nivel de estudios más bajo4,12,15 presentan habitualmente un perfil clínico de mayor riesgo, fundamentalmente por la presencia de más factores de riesgo y comorbilidad, lo cual condiciona una peor evolución. De forma importante, en este estudio se ha encontrado que el nivel de estudios persiste como un predictor independiente de mortalidad incluso tras un ajuste cuidadoso por estas características que llevan implícito un alto riesgo. Adicionalmente, los análisis muestran que la magnitud y la dirección de esta asociación no varían en función del sexo o del tipo de infarto. El motivo por el cual se observó una protección para los sujetos con mayor nivel de estudios entra dentro del terreno de la especulación y, aunque es poco probable, no se puede descartar la asociación con una o más variables que propiamente asocien mejor pronóstico. Yendo más allá de que los pacientes con nivel de estudios más alto son más jóvenes, presentan menos factores de riesgo y comorbilidad, se tratan de forma más intensiva médicamente y reciben más reperfusión, otros autores han señalado previamente que son más propensos a abandonar el uso de tabaco tras el ingreso16 y muestran un menor aislamiento social («vivir acompañado») y estrés vital17. En otro pequeño estudio se señaló, además, que se trata de pacientes menos propensos al reinfarto de miocardio y a una mayor facilidad de reincorporación laboral18. Otros factores que pueden estar influyendo son el mayor salario, la mayor probabilidad de disponer de un seguro médico, el mejor acceso y adherencia a la medicación de prevención secundaria y el cumplimiento de los cambios de vida cardiosaludables recomendados4. Sin embargo, estos factores, sobre todo los referidos al salario (íntimamente ligado al nivel laboral), pueden no ser tan relevantes en un país como España, que dispone de sanidad pública de carácter universal. Por este motivo, en el presente estudio se consideró el nivel educacional como marcador principal del nivel socioeconómico con potencial impacto en mortalidad, y no tanto el nivel laboral.
Fundamentalmente en la literatura médica anglosajona se ha implicado también el health literacy, término sin traducción directa, que se refiere a la capacidad del sujeto de procesar y entender la información relativa a su salud y que permite tomar decisiones adecuadas a este respecto, algo que estaría más afectado en los sujetos con menor nivel de estudios19.
Este estudio está en la línea del presentado por Mehta et al4 recientemente. En este importante estudio de más de 11.300 pacientes provenientes del GUSTO-III(Global Use of Strategies to Open Occluded Coronary Arteries) se confirmó que el número de años cursando estudios era un predictor independiente de la mortalidad tras un IAM con elevación del segmento ST tratado con fibrinolisis. Este estudio, que reclutó a pacientes de un origen geográfico variado (estadounidenses, canadienses, australianos y europeos), confirmó de forma consistente un impacto favorable en mortalidad de pacientes con un mayor nivel de estudios previos. El presente estudio complementa y expande el mensaje y los hallazgos del estudio de Mehta et al4, pues confirma una asociación entre nivel de estudios y mortalidad tras un IAM, pero en pacientes incluidos en un registro observacional y, por lo tanto, con un menor sesgo de selección. Además añade un valor pronóstico también en los pacientes con un IAM sin elevación del segmento ST.
El registro danés9, que incluyó a pacientes más parecidos a los del presente estudio, encontró que tanto el nivel educacional como los ingresos se asociaron independientemente con la mortalidad después de un IAM. Sin embargo, este amplio estudio con más de 37.500 pacientes tuvo como limitación principal la falta de información clínica relevante (factores de riesgo vascular, comorbilidad, variables hemodinámicas, insuficiencia cardiaca al ingreso y algunas otras). A este respecto, el estudio aporta un análisis multivariado que incluye los principales determinantes clínicos de mortalidad tras un IAM.
Aporta luz en la ya difícil tarea de la predicción del pronóstico del paciente tras presentar un IAM20,21 y es consistente con los que han reportado que el impacto pronóstico del nivel socioeconómico sobre el devenir clínico no se explica completamente por las diferencias en las características basales de los pacientes incluidos4,22–24, pero en contra de otros25,26. Estos 2 últimos estudios difieren del presente estudio en la medida en que se obtuvieron datos de bases administrativas diseñadas con un fin distinto y con menor información clínica.
En España, el estudio de Machón et al27 señaló que las diferencias socioeconómicas podrían tener un impacto pronóstico, sobre todo en varones tras un IAM y no tanto en mujeres. Sin embargo, en el presente estudio, el nivel de estudios se asoció de forma protectora y aparentemente homogénea, tanto en varones como en mujeres.
Fortalezas y limitacionesComo limitaciones se pueden señalar la confusión no medida inherente a todo estudio observacional (como podría representar el tratamiento médico o invasivo en la fase tras el alta), el hecho de no disponerse de los años de educación o de las causas específicas de mortalidad. Por otra parte, en este estudio se focalizó en el nivel de estudios como única medida del nivel socioeconómico, lo que no ha permitido explorar otras facetas o dimensiones de este complejo concepto. Otros potenciales determinantes sociales de la salud, como los relacionados con el ambiente físico y social, tampoco se han considerado. Como fortalezas hay que resaltar el carácter prospectivo, el relativamente elevado tamaño muestral y el número de eventos, así como el meticuloso ajuste multivariado.
CONCLUSIONESComo conclusión, el presente estudio muestra una relación inversa e independiente entre el nivel de estudios previos y la mortalidad a largo plazo en pacientes que han experimentado un IAM. Por ello, en los pacientes con un nivel educacional más bajo se deberían intensificar estrategias de prevención secundaria o monitorizarse de forma más cercana28.
CONFLICTO DE INTERESESNinguno.